40例不明原因肝损伤患者的临床病理分析
刘香丽 张丽慧 柴婕 杨晓青 王欢 刘雪涛 赵文霞
近些年,随着人们生活水平的提高和生活方式改变,病毒性肝炎发病率逐渐降低,而非病毒性肝炎引起的肝损伤呈逐步上升趋势[1]。本研究回顾性分析了40 例肝损伤患者的病因,为临床对症治疗提供一定的帮助,现将结果报道如下。
资料与方法
一、一般资料
2017年 1月至2019年 12 月河南中医药大学第一附属医院消化内科收治的非病毒性、非体质性黄疸肝损伤患者40 例,男性 21例,女性 19 例;年龄为(42.9±12.2)岁。纳入标准:血清病毒学指标阴性,血清ALT、AST、碱性磷酸酶(alkaline phosphatase, ALP)、谷氨酰转肽酶(gamma glutamyltransferase,GGT)4种酶中至少有一种高于正常值,且肝功能异常3~6个月,无肝穿禁忌证者;非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)的诊断标准依据《非酒精性脂肪性肝病防治指南(2018年更新版)》[2];药物性肝损伤(drug-induced liver injury,DILI)诊断标准参考《药物性肝损伤诊治指南》[3];自身免疫性肝病(autoimmune liver diseases,AILD)诊断标准依据《自身免疫性肝炎诊断和治疗共识(2015)》[4]。
二、方法
询问病史,主要包括肝炎病史、服药史、既往史、饮酒史、遗传病史;常规检测肝功能、自身免疫相关抗体、血糖、血脂等、彩色超声及腹部CT检查;患者在 B 超引导下行肝穿刺活检;病理学组织进行:苏木素-伊红染色(HE),特殊染色Masson、网织及D-PAS,免疫组化染色CK7、Mum1。
三、统计学方法
结 果
一、病因分布
40例肝功能异常患者中,DILI 15例(37.5%)、NAFLD 7例(17.5%)、肝内非特异性炎6例(15.0%)、原发性胆汁性胆管炎(PBC)5 例(12.5%)、其他原因导致的胆管损伤3 例(7.5%)、自身免疫性肝炎(AIH)2 例(5.0%)、酒精性肝纤维化1 例(2.5%)、肝卟啉病1例(2.5%)。
二、不同性别患者病因比较
男性主要以NAFLD、其他原因导致的胆管损伤及肝内非特异性炎为主,女性主要以DILI、PBC、AIH为主。
三、临床症状及体征
右胁不适25例(62.5%)、右胁隐痛9例(22.5%)、乏力6例(15%)、身目尿黄5例(12.5%)、胃脘胀痛2例(5%)、恶心3例(7.5%)、腹泻1例(2.5%),不同的疾病可具有相似的临床症状。
四、不同病因肝损伤患者的肝功能和自身免疫性抗体情况
以ALT和AST明显升高为主的病变有DILI、AIH,以碱性磷酸酶和谷氨酰转肽酶升高为主的病变有PBC、其他原因导致的胆管损伤、酒精性肝纤维化和肝卟啉病,以胆红素升高为主的病变有DILI、酒精性肝纤维化和肝卟啉病。见表1。

表1 不同病因所致肝损伤患者的肝功能比较(±s)
15例DILI中6例血清抗核抗体(ANA)阳性,2例AIH中血清ANA均阳性,5例PBC中2例血清ANA阳性,4例PBC血清AMA阳性, 1例PBC血清抗肝肾微粒体抗体阳性。
五、肝组织病理学变化情况
不同肝损伤病理表现存在某些重叠,但病变模式各不相同。DILI的病理表现多种多样,最经典病理模式为小叶性肝炎;非酒精性脂肪性肝炎病理模式为脂肪变性+气球样变+点灶状坏死+纤维化;AIH病理模式为中-重度小叶性肝炎+明显界面炎+浆细胞;PBC病理模式为淋巴细胞聚集+肉芽肿+胆管损伤+纤维化, 胆管性肉芽肿和免疫组化CK7阳性肝细胞是PBC和其他疾病的重要鉴别点。见表2及图1。
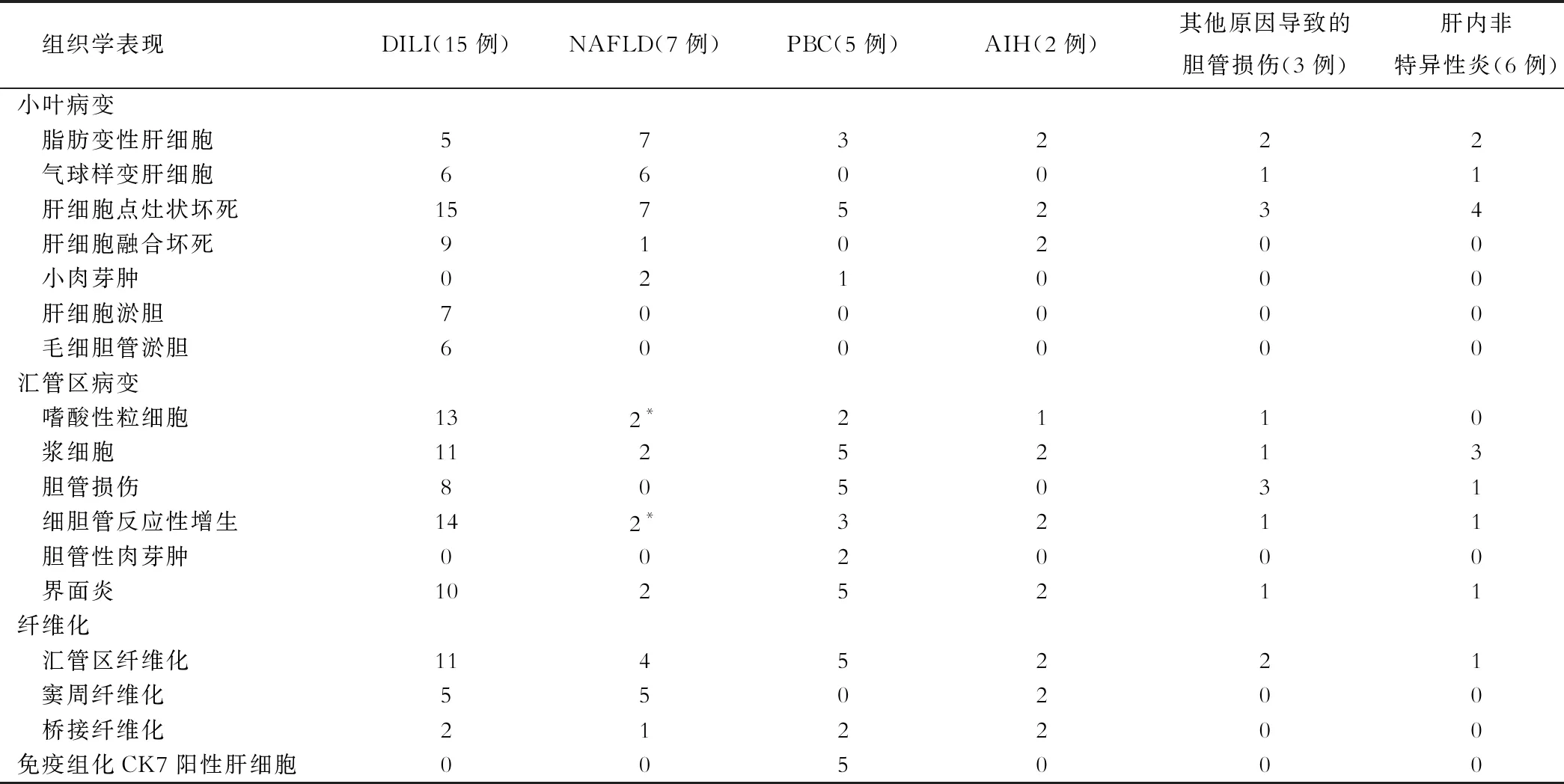
表2 不同病因致肝损伤患者的病理学改变(例)
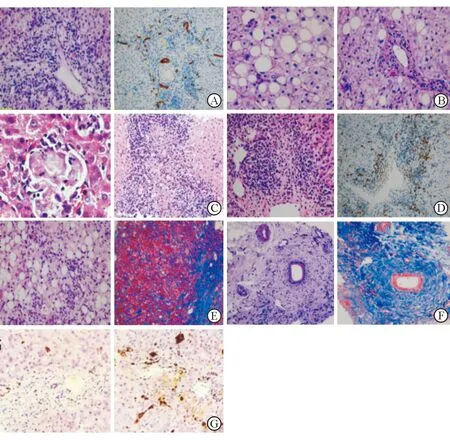
A. DILI:汇管区扩大,混合性炎细胞浸润,其间可见嗜酸性粒细胞(HE, 252×);汇管区周围细小胆管反应性增生(IHC:CK7,126×) 。B. 非酒精性脂肪性肝炎:肝细胞呈大泡性脂肪变性,脂变肝细胞周围可见点灶状坏死;汇管区轻度纤维化,少量炎细胞浸润,并见蜡质样细胞沉积(D-PAS,252×)。C. PBC:小叶内微小肉芽肿形成(HE,400×);汇管区内胆管上皮变性,间质多量淋巴细胞、浆细胞浸润,伴上皮样肉芽肿形成(HE,126×)。D. AIH:汇管区扩大,间质及界面见多个浆细胞浸润(HE,252×);界面见成簇的浆细胞(IHC:MUM1,126×)。E.酒精性肝纤维化:小叶内肝细胞呈大泡性脂肪变性,周围可见多个坏死灶伴中性粒细胞浸润,局灶见Mallory小体(HE,252×);汇管区纤维化及小叶内网格状纤维化(Masson染色,126×)。F. 其他原因导致的硬化性胆管炎:汇管区胆管周围纤维化( D-PAS,126×);汇管区胆管周围明显纤维化 (Masson染色,252×)。G. 肝卟啉病:汇管区内少量混合性炎细胞浸润,纤维组织轻度增生;粗大胆栓有的位于毛细胆管内、有的位于肝窦内(HE, 200×)
讨 论
本研究回顾性分析40例肝损伤患者,发现构成肝损伤的主要病因为药物性肝损伤和脂肪性肝病,其次为PBC和AIH,肝卟啉病和硬化性胆管炎罕见。
本研究涉及8种疾病,其临床症状和体征无特异性,而肝功能和自身免疫性抗体对肝损伤原因的分析具有重要的辅助价值[5-6]。这8种疾病均存在不同程度的肝功能异常,DILI和AIH主要以肝细胞损伤为主,血清学表现为ALT和AST明显升高,PBC和其他原因导致的胆管损伤主要以胆管损伤为主,血清学表现为ALP和GGT升高,NAFLD及肝内非特异性炎 ALT或AST升高的程度远低于DILI。文献报道,血清自身免疫性抗体阳性对自身免疫性肝病的诊断有一定提示意义,抗AMA抗体阳性对PBC的诊断具有重要的参考价值[6-8]。本研究显示AIH、部分PBC及部分DILI 血清学抗ANA抗体阳性,三者之间的鉴别诊断最终需要依靠病理学检查。
不同原因导致的肝损伤具有各自特异的病理学特点,DILI主要表现为小叶性肝炎、汇管区嗜酸性粒细胞及细胆管反应性增生,AIH主要表现为明显的界面炎及界面成簇的浆细胞,PBC主要表现为汇管区内固有胆管进行性损伤、淋巴细胞聚集、胆管性肉芽肿及CK7阳性的肝细胞,由此可见病理学可鉴别抗ANA抗体阳性的DILI和自身免疫性肝病[9-13]。对脂肪性肝炎肝穿病理可辅助分析其病因,脂变肝细胞坏死灶伴有中性粒细胞浸润、明显的Mallory小体及铁丝网格状窦周纤维化提示酒精引起的脂肪性肝炎[14],坏死灶伴有单个核细胞浸润及脂性肉芽肿提示代谢功能障碍引起的脂肪性肝炎。肝穿病理学检查不仅可以鉴别各种疾病,更重要的是判断各种慢性肝炎的纤维化程度以指导临床治疗。本研究显示AIH和 PBC出现桥接纤维化的比例明显高于其他疾病,说明该病较为隐匿,发现时已经有明显纤维化,早期发现并治疗对于延缓肝硬化的进程及改善预后具有重要意义。但肝穿病理学检查也有一定的局限性,如DILI伴自免现象有时和AIH很难从组织学鉴别,二者的鉴别只能通过临床的长期随访和激素、免疫抑制剂的治疗反应去鉴别[4,15],早期AIH组织学不典型时,会漏诊AIH,导致AIH的病理诊断率较低,总之,只有肝穿病理学检查和临床及实验室检查密切结合才能使诊断更完善。
对于不明原因的肝损伤,77.5%的病例可以通过肝穿活检明确病因,15.0%原因不明的肝损伤多数血清转氨酶反复轻度升高,组织学见少量点灶状坏死,汇管区少量炎细胞浸润,无明显纤维组织增生,需要结合临床。7.5%不明原因的胆管损伤可以通过改进肝穿技术提高明确诊断的概率。

