带状疱疹早期诊断及临床特征指标分析
徐观辉
(佛山市南海区第七人民医院皮肤科,广东佛山 528247)
带状疱疹是一种因水痘-带状疱疹病毒感染所致的皮肤疾病,流行病学显示,亚太地区人群中带状疱疹每年发病率为0.3%~1%[1]。带状疱疹后遗神经痛是带状疱疹皮疹愈合后持续超过1个月的神经病理性疼痛,为带状疱疹最常见的并发症。国内有局部流行病学调查显示,带状疱疹后遗神经痛发病率为(39~42)/10万[2]。后遗神经痛常比较顽固,多发生于免疫力低下患者中,该病所致疼痛具有痛觉超敏、痛觉过敏等特征,且病程较长,给患者生活质量造成巨大影响[3]。为了提高对带状疱疹的认识及诊疗水平,本研究对110例带状疱疹患者的病例资料进行分析,研究其临床特征,为临床提供参考,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月至2021年3月在佛山市南海区第七人民医院住院治疗110例带状疱疹患者的临床资料,将其作为观察组,另回顾性分析同期院内110例健康体检者的临床资料,将其作为对照组。分析患者的首诊情况、诱因及伴发疾病、皮损分布特点、实验室检查、住院用药情况及带状疱疹后遗神经痛相关因素研究等。观察组患者中男性54例,女性56例;年龄18~78岁,平均年龄(55.36±16.75)岁; 体 质 量 指 数(BMI)18.00~24.50 kg/m2,平 均 BMI(21.95±1.81)kg/m2。 对 照 组 中 男 性49例,女性61例;年龄20~75岁,平均年龄(53.92±17.31)岁;BMI 18.20~25.00 kg/m2,平均BMI(22.04±1.96)kg/m2。两组研究对象性别、年龄、BMI等一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。本研究经佛山市南海区第七人民医院医学伦理委员会审批通过。纳入标准:①观察组患者符合《皮肤性病学》[4]中带状疱疹的诊断标准,对照组均为本院健康体检者;②临床资料完整。排除标准:①合并有其他皮肤科疾病者;②临床诊断不明确者;③合并有恶性肿瘤者。
1.2 研究方法 在清晨(8:00)取研究对象空腹肘静脉血5 mL,以3 000 r/min离心10 min后取上清液送检。记录两组研究对象血清白细胞计数、中性粒细胞、单核细胞及淋巴细胞计数。采用双抗体夹心法检测血清C反应蛋白(CRP)水平。采用电化学发光免疫分析法检测游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH)、甲状腺球蛋白抗体(TGAb)及抗甲状腺过氧化物酶抗体(TPOAb)等甲状腺功能指标水平。根据是否伴有后遗神经痛将观察组110例患者分为A组(24例,伴有后遗神经痛)和B组(86例,无后遗神经痛)两个亚组。比较不同特征患者临床特征指标水平。
1.3 观察指标 ①分析患者带状疱疹特点。②比较两组研究对象血清实验室指标(血清白细胞计数、中性粒细胞计数、单核细胞计数、淋巴细胞计数及血清CRP)。③比较两组研究对象甲状腺功能指标(FT3、FT4、TSH、TGAb及TPOAb)水平。④比较A、B两亚组患者性别、年龄、BMI、合并症、发病部位、激素治疗情况及发病后治疗时间等指标水平。
1.4 统计学分析 采用SPSS 22.0软件进行数据处理,符合正态分布的计量资料以()表示,组间比较行独立样本t检验;计数资料以[例(%)]表示,组间比较行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 带状疱疹特点分析 110例患者均伴有电击样、烧灼样疼痛或跳痛,32例患者伴有瘙痒感。其中2例因蚊虫叮咬引起,1例因病毒性上呼吸道感染引起,1例因左肾绞痛引起,其余患者病因不明。
2.2 两组研究对象实验室指标水平比较 观察组患者白细胞、单核细胞及淋巴细胞计数均高于对照组,血清CRP显著高于对照组,差异有统计学意义(P<0.05)。两组中性粒细胞水平比较,差异无统计学意义(P>0.05),见表1。观察组中有21例患者白细胞计数异常升高,15例患者淋巴细胞计数水平异常升高,37例患者伴有CRP异常升高。
表1 两组研究对象实验室指标水平比较( )

表1 两组研究对象实验室指标水平比较( )
注:CRP:血清C反应蛋白。
组别 例数 白细胞计数(×109/L)中性粒细胞计数(×109/L)单核细胞计数(×109/L)淋巴细胞计数(×109/L) CRP(mg/L)观察组 110 8.52±0.75 4.33±1.25 0.79±0.23 2.35±0.63 8.49±2.26对照组 110 6.89±0.93 4.20±1.12 0.42±0.18 1.48±0.69 5.90±1.87 t值 14.309 0.812 13.287 9.766 9.260 P值 <0.05 >0.05 <0.05 <0.05 <0.05
2.3 两组研究对象甲状腺功能指标比较 观察组患者FT3、FT4、TSH、TGAb及TPOAb均高于对照组,差异均有统计学意义(均P<0.05),见表2。观察组甲状腺功能指标(FT3、FT4、TSH、TGAb、TPOAb)异常率分别为10.42%、4.17%、8.33%、4.17%、2.08%,总体异常率为18.18%。
表2 两组研究对象甲状腺功能指标比较( )
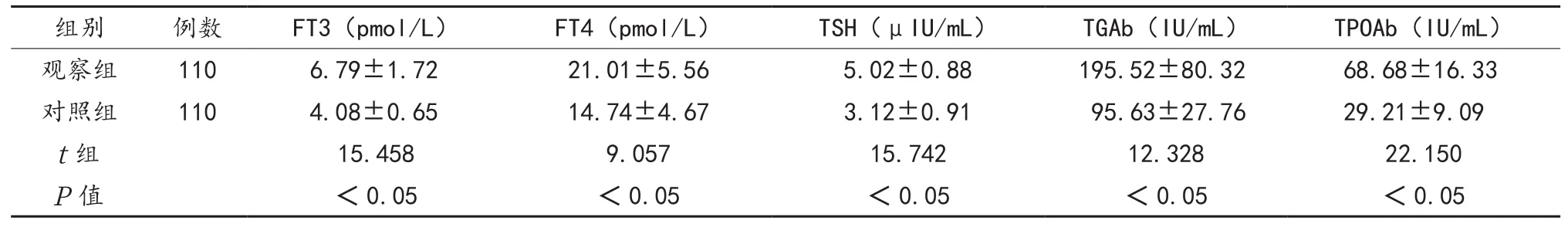
表2 两组研究对象甲状腺功能指标比较( )
注:FT3:游离三碘甲状腺原氨酸;FT4:游离甲状腺素;TSH:促甲状腺激素;TGAb:甲状腺球蛋白抗体;TPOAb:抗甲状腺过氧化物酶抗体。
组别 例数 FT3(pmol/L) FT4(pmol/L) TSH(μIU/mL) TGAb(IU/mL) TPOAb(IU/mL)观察组 110 6.79±1.72 21.01±5.56 5.02±0.88 195.52±80.32 68.68±16.33对照组 110 4.08±0.65 14.74±4.67 3.12±0.91 95.63±27.76 29.21±9.09 t组 15.458 9.057 15.742 12.328 22.150 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.4 不同亚组带状疱疹患者临床特征指标比较 A、B两组患者性别、BMI、合并症及发病部位比较,差异均无统计学意义(均P>0.05)。A、B两组患者年龄、早期激素治疗和发病后治疗时间比较,差异有统计学意义(P<0.05),见表3。
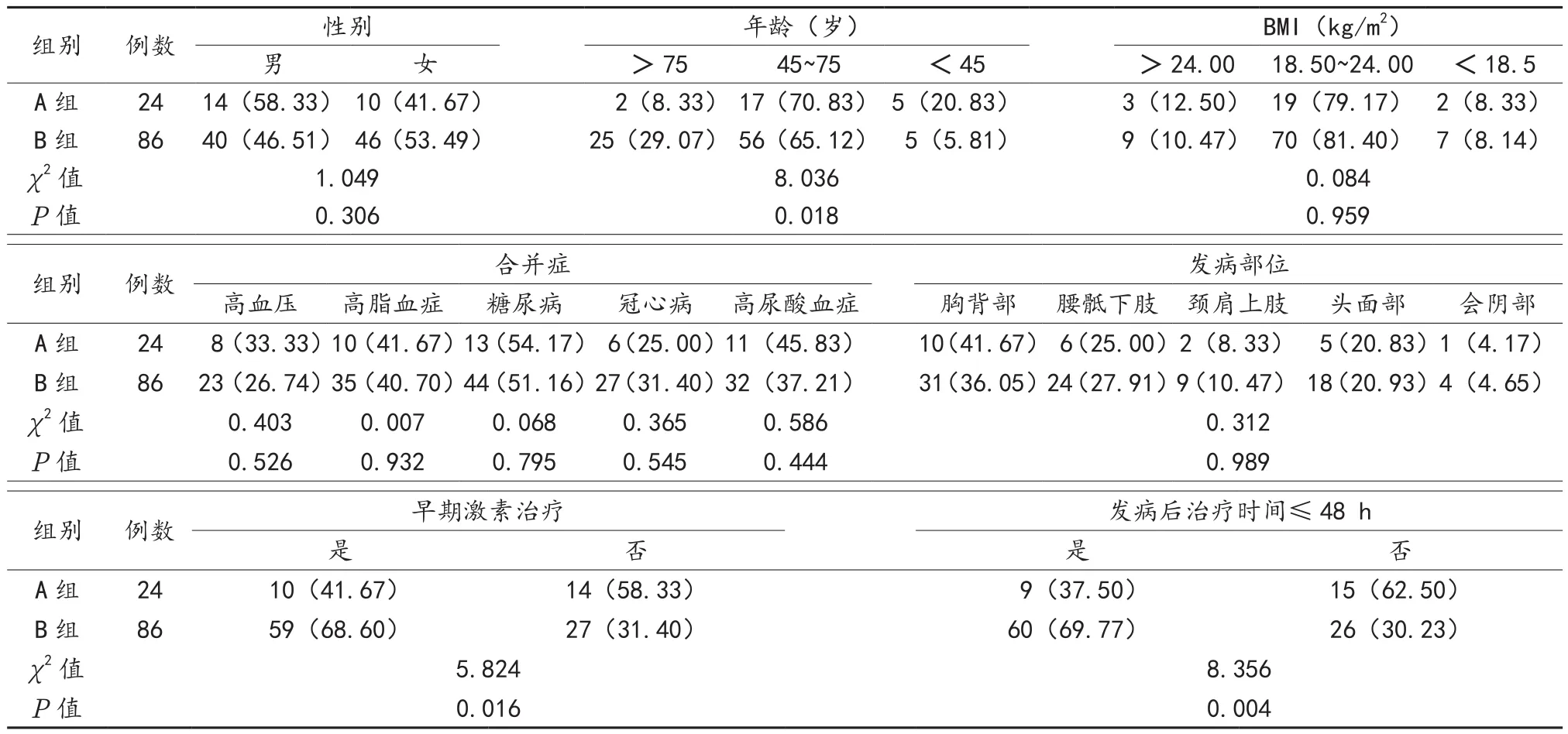
表3 不同亚组带状疱疹患者临床特征指标比较 [例(%)]
3 讨论
带状疱疹是一种因水痘-带状疱疹病毒感染所致的疾病,患者的临床表现多为局部神经受累、黏膜上疱疹及明显的神经痛[5]。主要发病部位有头面部、胸背部,腰骶下肢等,由于许多早期带状疱疹患者就诊时没有皮损或者皮损症状不典型,只表现为自觉的头面部、胸背部或腰骶部的疼痛,极易与三叉神经痛、急性心肌梗死、急性阑尾炎或坐骨神经痛等疾病混淆[6],造成漏诊、误诊,加重了患者的经济负担的同时更延误治疗时间,使病情加重发展为带状疱疹后遗神经痛,影响患者的生活质量。因此,如何在不过度检查的前提下提高早期带状疱疹的诊断效率,是每个临床医生需要认真思考的难题。
本研究结果显示带状疱疹患者的单核细胞计数、淋巴细胞计数和血清CPR水平均显著高于对照组,提示血常规及CRP作为临床一种简便易行的辅助检查手段,可以给早期带状疱疹的诊治提供一定的帮助。另外,田琼等[7]选取带状疱疹患者78例、急性胆囊炎患者59例、急性心肌梗死患者51例,比较其入院血常规检查各指标的结果,利用受试者工作特征(ROC)曲线分析其诊断效能,结果显示早期带状疱疹患者的白细胞计数(WBC),中性粒细胞百分比(NE%)低于急性胆囊炎和急性心肌梗死患者;淋巴细胞百分比(LYM%)和单核细胞百分比(MO%)高于急性胆囊炎和急性心肌梗死患者。在4项指标中,诊断价值最高的是NE%,特异度最高的指标是LYM%[8],但由于样本量较小,其最佳截断值仍有待大样本量观察。由此可见,对临床皮损不典型的带状疱疹患者,接诊时除了详细询问病史、完善体格检查外,可结合血常规及CPR检查结果做出综合判断。另外,本研究显示观察组患者FT3、FT4、TSH、TGAb及TPOAb甲状腺功能指标表达水平与对照组比较,差异均有统计学意义,提示甲状腺功能异常可也能参与带状疱疹病变,这可能与免疫遗传因素有关,临床也有研究显示外源性增加甲状腺素水平可造成带状疱疹病情加重[9],提示二者关系密切,而二者相互关联的具体机制有待深入研究,但上述结果说明甲状腺功能指标可能对带状疱疹的早期诊断具有积极作用。
后遗神经痛作为带状疱疹最常见的并发症,长期以来备受临床关注[10-11]。本研究根据是否伴有后遗神经痛将110例带状疱疹患者进行亚组分组,通过对比分析,发现两亚组患者年龄、早期应用激素治疗及发病后治疗时间≤48 h的差异均有统计学意义,提示带状疱疹后遗神经痛与年龄、是否早期激素治疗及发病后治疗时间等因素有关,这与朱红云等[12]的研究一致。两组之间的性别、有无基础病及不同发病部位均无统计学意义。这提示我们对于带状疱疹患者,只要没有禁忌证,除了常规的抗病毒、营养神经治疗,应尽早应用激素治疗,糖皮质激素除了可稳定溶酶体膜、抑制释放溶酶体酶、减轻组织损伤,还可通过抑制炎性反应,减轻神经纤维损伤,防止或减少粘连和瘢痕的产生,从而减少带状疱疹后遗神经痛的发生率[13]。
综上,血常规、CRP及甲状腺功能指标有助于带状疱疹早期诊断,早期进行激素治疗有助于减轻或避免后遗神经痛的发生。

