孕妇合并黑热病的1例报道*
张思航,刘 海,钱舒然,王叶红,韦 嘉,周太成△
(1.云南省第二人民医院感染科,昆明 650228;2.昆明医科大学第二临床医学院 650500)
黑热病(Kala-azar)又称内脏利什曼病(visceral leishmaniasis),是由杜氏利什曼原虫(leishmania donovani)感染引起的慢性地方性传染病。该病在我国的发病率较低,在孕妇中更为罕见,本研究报道了云南省第二人民医院收治的孕妇合并黑热病1例,为临床鉴别此病提供参考。
1 临床资料
患者女,21岁,孕28周,因“反复发热、全血细胞减少半年,再发加重1周”入院。患者于2018年5月出现无明显诱因发热(体温最高40.0 ℃)、全身酸痛,伴畏寒、寒颤。至当地医院就诊,查血常规示:全血细胞减少(具体不详)。经治疗后(具体不详)体温稍有减退,出院后自服药物(具体不详)治疗半个月,再次复查血常规基本正常,未再发热。2018年12月26日患者再次出现发热(体温最高为39.0 ℃),并伴有轻微咳嗽。至当地医院就诊后查血常规:白细胞(WBC)1.86×109/L,红细胞(RBC)2.61×1012/L,血红蛋白(Hb) 84 g/L,血小板(PLT) 70×109/L,腹部B超:肝实质回声增粗、增强,脾大声像,胆囊炎并胆囊结石,未予特殊处理,建议转上级医院就诊。患者于2019年1月2日至云南省第二人民医院产科就诊,请产科会诊后转感染科进一步治疗。
体格检查,体温39.3 ℃,呼吸20次/分钟,脉搏130次/分钟,血压110/60 mm Hg。一般情况较差,神志清楚;贫血貌,全身皮肤及巩膜黄染,全身浅表淋巴结未触及肿大,咽稍充血,扁桃体未见明显肿大。双肺呼吸音增粗,未闻及干湿啰音;心律齐,未闻及杂音;腹膨隆,全腹软,无压痛及反跳痛,肝脾触诊不满意;神经系统查体无明显异常。
入云南省第二人民医院感染科后查血常规:WBC 1.24×109/L,Hb 71 g/L,PLT 21×109/L;生化指标:丙氨酸氨基转移酶(ALT) 54 U/L、天门冬氨酸氨基转移酶(AST) 224.1 U/L、总胆红素(TB) 22.6 μmol/L、直接胆红素(DBIL) 14.6 μmol/L、清蛋白23.7 g/L、球蛋白40.6 g/L、白蛋白/球蛋白比值0.58;产科超声:宫内妊娠,单活胎,胎位LOA,胎盘Ⅱ级,胎儿大小约28+4周;初步诊断为:(1)发热、全血细胞减少查因;(2)脾大查因;(3)G1P0孕28+4周;(4)慢性胆囊炎并胆囊结石;(5)中度贫血。经全院多科会诊后建议:继续完善抗核抗体谱、铁蛋白、抗磷脂抗体和骨髓穿刺,在控制感染及输血、输注PLT后终止妊娠。遵会诊意见,患者于2019年1月4日在B超引导下行羊膜腔穿刺术,穿刺顺利,并注入乳酸依沙吖啶100 mg引产。2019年1月6日00:55,患者顺娩一死男婴,体重1 200 g,羊水约200 mL,胎盘胎膜自娩。胎盘娩出后阴道流血增多,立即持续按摩,并给予卡前列素氨丁三醇250 μg促宫缩,予以留置尿管导尿,急查血常规、凝血,并予地塞米松20 mg静脉推注、葡萄糖酸钙静脉滴注及氨甲环酸2 g静脉滴注。经上述处理后阴道流血减少,无活动性出血,探查宫颈内口无异常,软产道无裂伤,出血约600 mL。2019年1月8日患者骨髓涂片结果回示:利什曼原虫感染骨髓象(图1)。详细追问患者病史,患者诉2017年9月曾到甘肃陇南一带打工1个月,同行人员中有1人出现发热,后被确诊为“黑热病”。因云南省第二人民医院暂无葡萄糖酸锑钠,当日予以两性霉素B脂质体对症治疗,先予以0.25 mg/kg治疗3 d,加量至0.75 mg/kg治疗1 d,再以1.00 mg/kg治疗1 d。2019年1月13日葡萄糖酸锑钠到货后,调整为葡萄糖酸锑钠继续治疗,0.6 g/d,疗程10 d。患者住院期间,定期复查各项指标,予以输注悬浮RBC、PLT,补充重组人血小板生成素、维生素K1,抗感染等对症处理。2019年1月18日查房,患者病情较前明显好转,各项指标基本恢复正常,生命体征平稳。患者及家属要求当日出院,告知出院后应继续在当地医院行葡萄糖酸锑钠治疗。疗程结束后,患者返院复查骨髓涂片未见利杜体。2019年12月电话随访患者,自诉病情恢复可,未再出现发热及其他不适。
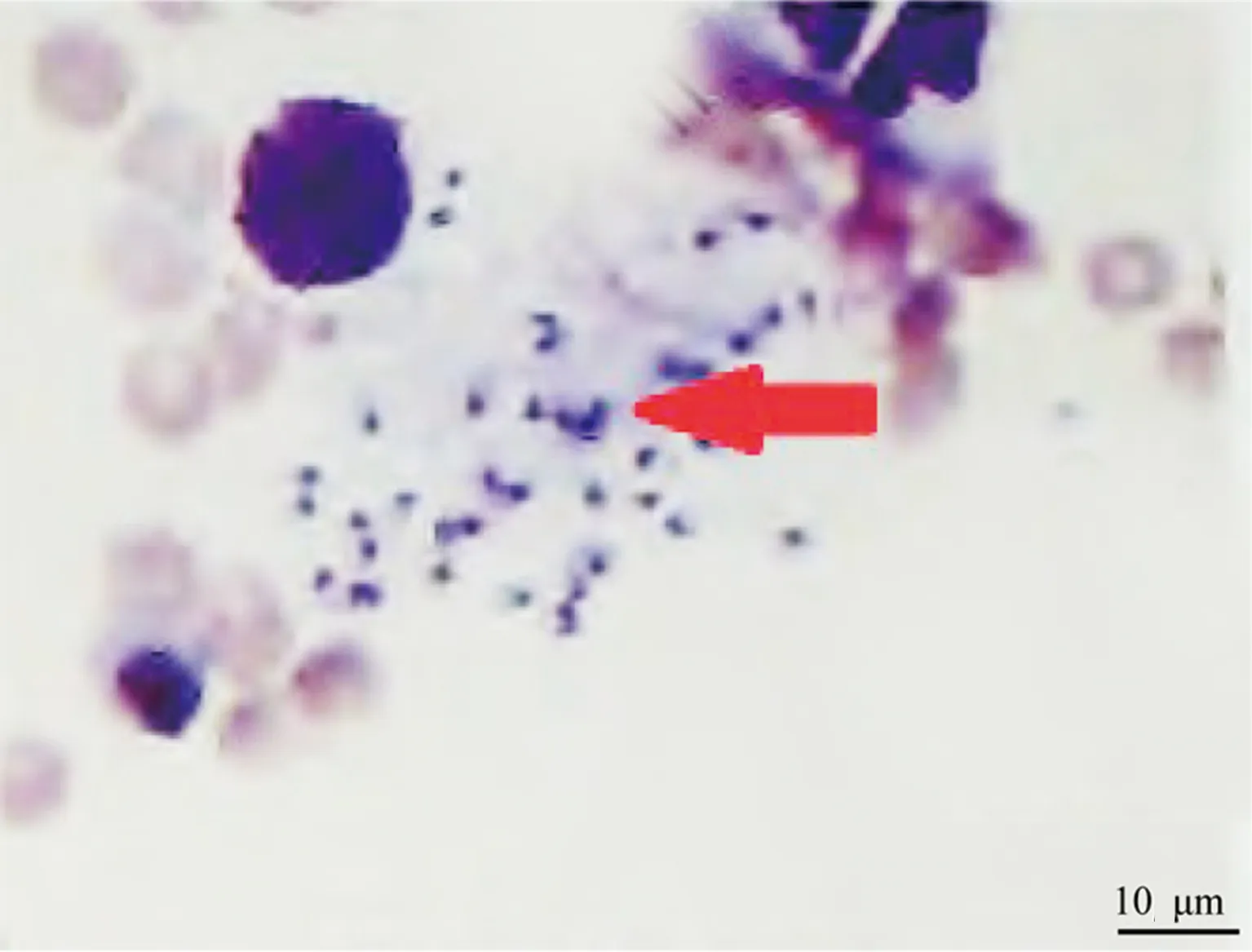
红色箭头为利杜体。
2 讨 论
黑热病在亚、欧、非和拉丁美洲都有分布,主要在印度和地中海沿岸流行。近年来,我国主要见于新疆维吾尔自治区、甘肃省、内蒙古自治区、陕西省、山西省和四川省。本研究报道病例中,患者曾到过甘肃陇南一带打工,与黑热病在我国的分布特点相符合。入院初期,对患者的流行病学史采集不够详细,给诊断带来了一定困难,这是一个教训。黑热病主要通过雌性白蛉叮咬传播,但也有通过输血、器官移植和胎盘等方式传播[1-2]。当人受到感染的白蛉叮咬时,杜氏利什曼原虫前鞭毛体被注入皮下组织,部分被中性粒细胞破坏,部分被单核吞噬细胞系统中的吞噬细胞所吞噬,并在其中寄生、分裂和增殖,并随血液流往全身,最终导致肝脾、淋巴结肿大和骨髓增生[3]。最初,该名孕妇不明原因的肝脾肿大,印证了杜氏利什曼原虫在体内的致病机制。该病的潜伏期长短不一,但通常是2~6个月。有研究报道,杜氏利什曼原虫感染后疾病的发展与宿主的营养状况、年龄和遗传因素等相关[4]。据调查显示,在高度流行地区甚至高达30%的居民都属于无症状感染者[5]。目前,临床上确诊该病的金标准是在肝脾、淋巴结和骨髓等组织中直接检出杜利氏利什曼原虫[6]。其中骨髓涂片最常用,阳性率在80%~90%。脾脏穿刺涂片的阳性率在90%~99%,但肿大的脾脏在穿刺过程中极易出血,故临床上很少用。淋巴结穿刺涂片的阳性率在46%~87%,可用于检查治疗后复发患者。另外,血清免疫学检测在临床上诊断黑热病也具有一定的参考价值,例如特异性抗体检测和特异性抗原检测。研究报道,利用聚合酶链反应(polymerase chain reaction,PCR)检测杜氏利什曼原虫的DNA具有高敏感性,特别适用于无症状感染者和复发性疾病检测[1]。迄今为止,5价锑制剂葡萄糖酸锑钠依然是临床上治疗黑热病的首选药物。此外,临床上还有米替福新、两性霉素B脂质体、巴龙霉素和喷他脒等药物,可供锑剂治疗无效或有锑剂使用禁忌证的患者使用[7]。
目前,关于孕妇合并黑热病的治疗方案,尚缺乏统一的临床指导意见。研究报道,在孕妇合并黑热病的治疗过程中,流产、胎儿死亡、婴儿先天性感染、孕妇肝性脑病死亡的情况都有发生[8-9]。1项临床回顾性研究发现[10],葡萄糖酸锑钠在治疗孕妇合并黑热病中有相当高的致流产风险,不建议使用葡萄糖酸锑钠进行治疗。也有专家推荐将两性霉素B脂质体作为首选治疗药物,但关于母婴的结局却没有详细的数据进一步说明[11]。综上所述,在临床工作中对于有长期不规则发热、肝脾肿大和全血细胞减少等临床表现及相关流行病学史的患者,应高度警惕黑热病。对怀疑是黑热病的患者尽早行骨髓涂片检查,避免误诊、漏诊。对确诊为黑热病的患者,足疗程使用葡萄糖酸锑钠是治愈该病的关键。最后,在对孕妇合并黑热病的这类特殊患者进行治疗时,笔者建议综合考虑患者的整体情况,在适当的时机及时终止妊娠,有时可以避免继续妊娠带来的不良结局。此外,孕妇在日常生活应注意自我保护,避免前往传染性疾病流行地区,减少疾病感染的风险。

