胎膜厚度诊断胎膜早破合并组织型绒毛膜羊膜炎及预测早产的临床价值分析
周 璇,傅建群,梁艳玲,麦嘉雯,余 洁
(广东省人民医院南海医院超声诊断科,广东 佛山 528200)
绒毛膜羊膜炎(chorioamnionitis,CAM)是常见妊娠期并发症,根据其诊断方式的不同主要划分为组织型绒毛膜羊膜炎(histological chorioamnionitis,HCA)和临床型绒毛膜羊膜炎(clinical chorioamnionitis,CCA)。而HCA 不仅与早产紧密相关,还与脑瘫、新生儿呼吸系统疾病、新生儿肺炎、新生儿败血症等不良妊娠结局关系密切[1-2]。近年有研究表明,超声测量胎膜厚度能有效预测早产的发生,其理论基础在于宫内感染所致CAM 可引起早产发生,但目前关于胎膜厚度对胎膜早破孕妇早产的预测效能仍未明确[3]。鉴于上述考虑,本研究旨在探讨胎膜厚度预测胎膜早破孕妇早产的效能,现报道如下。
1 资料与方法
1.1 一般资料选取2020 年3 月至2022 年3 月广东省人民医院南海医院收治的孕周≥28 周的136 例胎膜早破孕妇为研究对象进行回顾性分析,根据胎盘病理检查结果的不同将胎膜早破孕妇分为HCA组(58 例)和非HCA组(78 例)。HCA组孕妇年龄23~35 岁,平均年龄(30.85±3.12)岁;身体质量指数(BMI)19~26 kg/m2,平均BMI(24.55±1.82)kg/m2。非HCA组孕妇年龄24~36岁,平均年龄(30.45±2.98)岁;BMI 19~27 kg/m2,平均BMI(25.02±1.72)kg/m2。同时根据胎膜早破孕妇分娩情况的不同分为早产组(≥28 周但<37 周分娩,70 例)与足月组(≥37 周分娩,66 例)。早产组孕妇年龄26~36岁,平均年龄(30.90±3.20)岁;BMI 20~28 kg/m2,平均BMI(24.68±1.90)kg/m2。足月组孕妇年龄26~36 岁,平均年龄(30.35±2.71)岁;BMI 20~27 kg/m2,平均BMI(24.90±1.83)kg/m2。本研究经广东省人民医院南海医院医学伦理委员会批准。诊断标准:参照《妇产科学(第9版)》[4]中胎膜早破的诊断标准。纳入标准:①单胎妊娠;②孕妇年龄超过22 岁;③破膜孕周≥28 周;④胎盘病理资料较为完整。排除标准:①双胎及多胎妊娠、胎位异常;②除HCA 外存在其他感染性疾病;③多囊卵巢综合征;④高血压;⑤重要器官功能不全、免疫系统疾病、血液系统疾病、出血性疾病、恶性肿瘤;⑥子宫畸形、胎盘早剥、胎盘前置、羊水过少;⑦胎儿畸形或胎儿死亡;⑧子宫颈手术史;⑨入院前7 d 内使用过抗生素及皮质醇激素类药物;⑩胎盘胎膜显示不清或胎盘位于后壁;⑪酗酒。
1.2 测量方法所有孕妇均在入组时通过电子病历调取其入院一般资料, 包括年龄、孕次、产次、身体质量指数(BMI)、血压、文化程度。所有胎膜早破孕妇均于产前3 d 内应用彩色多普勒超声仪(荷兰飞利浦,型号:EPIQ5)(C5-1 凸阵探头,频率2~5 MHz)进行胎膜厚度测量。具体方法如下:探头与胎膜早破孕妇腹壁垂直,以靠近胎盘脐带入口宫颈方向不超过3 cm 处为胎膜测量位置,选择颈透明层测量条件,通过超声机器局部放大功能,将图像放大到占屏幕3/4 时对胎膜两层膜状结构(羊膜与绒毛膜)外缘进行测量,连续测量3 次,取平均值即为胎膜厚度。分娩期间取孕妇胎膜破口处边缘2 cm×2 cm大小组织,进行病理学检查,苏木精-伊红染色制片,于光学显微镜下判读毛膜羊膜炎症程度并分级。
1.3 观察指标①比较HCA组和非HCA组孕妇临床资料和胎膜厚度。②比较早产组和足月组孕妇临床资料和胎膜厚度。③分析胎膜厚度预测胎膜早破孕妇早产的效能。
1.4 统计学分析采用SPSS 24.0 统计学软件进行数据分析。计数资料以[ 例(%)] 表示,组间比较行χ2检验;符合正态分布的计量资料以(x)表示,组间比较行独立样本t检验。绘制受试者操作特征(ROC)曲线评估胎膜厚度预测胎膜早破孕妇早产的效能。采用多因素Logistic 回归分析胎膜早破孕妇早产的危险因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 HCA组和非HCA组孕妇临床资料和胎膜厚度比较HCA组和非HCA组孕妇文化程度、生活区域、孕次、产次、检查孕周、血压比较,差异均无统计学意义(均P>0.05);HCA组孕妇胎膜厚度显著高于非HCA组,差异有统计学意义(P<0.05),见表1。

表1 HCA组和非HCA组孕妇临床资料和胎膜厚度比较
2.2 早产组和足月组孕妇临床资料和胎膜厚度比较早产组和足月组孕妇文化程度、生活区域、孕次、产次、血压比较,差异均无统计学意义(均P>0.05);早产组孕妇胎膜厚度显著高于足月组,差异有统计学意义(P<0.05),见表2。
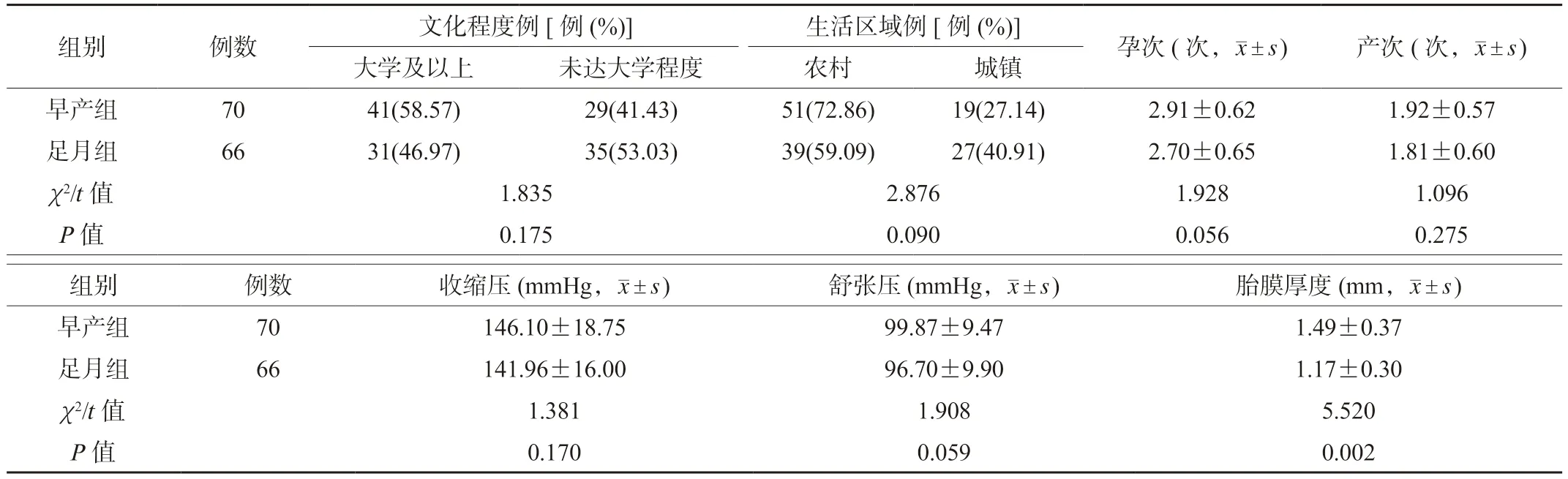
表2 早产组和足月组孕妇临床资料和胎膜厚度比较
2.3 胎膜厚度预测胎膜早破孕妇早产的效能分析胎膜厚度对胎膜早破孕妇早产有一定预测效能,曲线下面积为0.796(SE=0.036,P<0.001,95%CI=0.727~0.866),预测早产的最佳截断值为1.380 mm,敏感度为0.786,特异度为0.707,见图1。
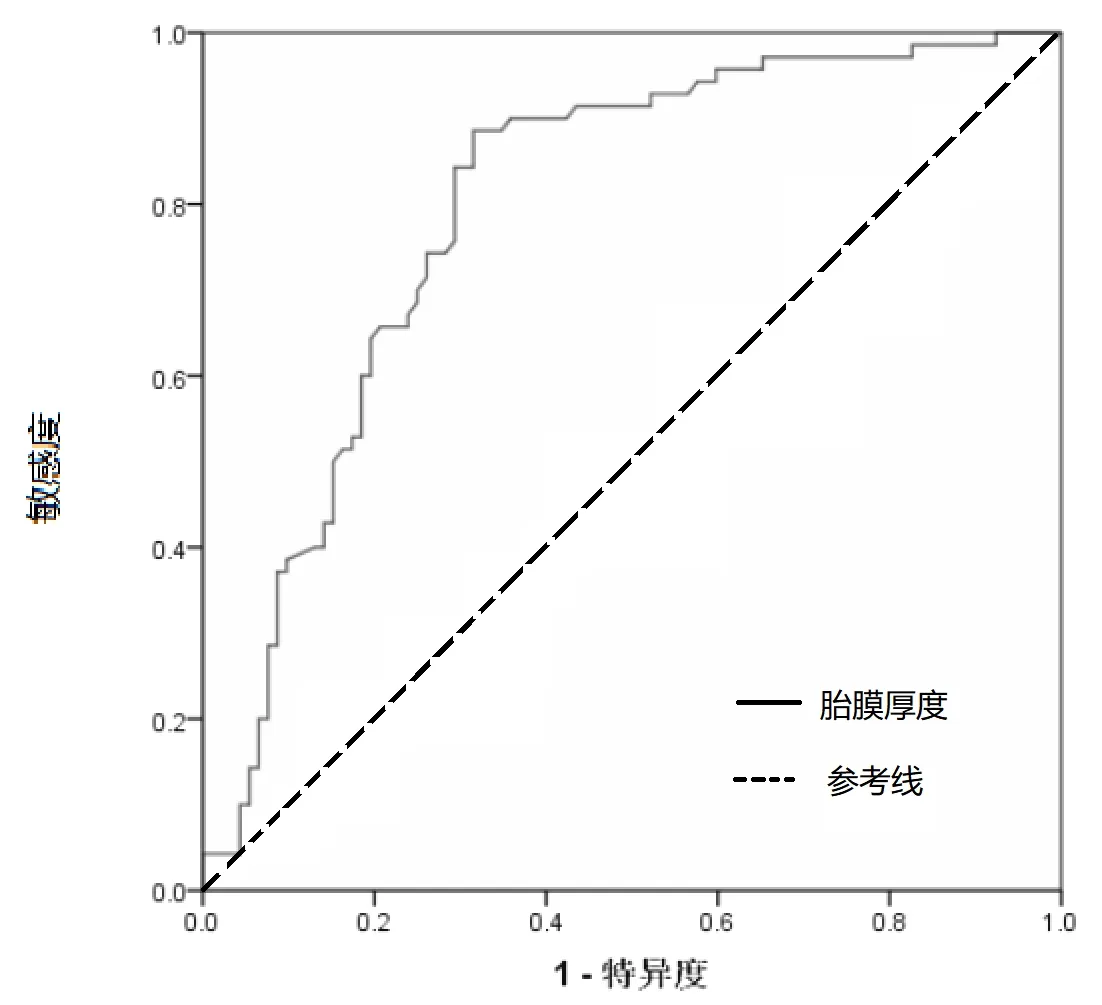
图1 胎膜厚度预测胎膜早破孕妇早产的ROC 曲线
3 讨论
胎膜早破主要指因胎膜发育不良、感染、子宫功能异常或宫内压异常等原因所致临产前胎膜自然破裂,胎膜早破后,孕妇多表现为突然感到有大量液体从阴道排出,但也有高位破水。如不及时治疗,可引起早产、胎盘早剥、羊水过少、脐带脱垂、胎儿窘迫和新生儿呼吸窘迫综合征。据统计,未足月胎膜早破已成为妊娠中晚期较为常见的并发症[5-6]。通过羊膜腔穿刺行羊水检测、胎盘病检是HCA的重要诊断手段,但前者属于有创检查,极易增加感染风险;后者属于产后诊断,滞后性显著。因此,寻找一种简便、无创、快速的方法诊断胎膜早破合并HCA并预测早产对保障母婴健康尤为重要。
本研究结果显示,HCA组孕妇胎膜厚度明显高于非HCA组,早产组孕妇胎膜厚度也明显高于足月组,提示胎膜早破合并HCA及早产与胎膜厚度有关。经腹部超声检查测量胎盘胎膜厚度已成为了近年来关于胎膜早破的超声研究重点,有研究表明,破膜7 d 内孕妇早产风险较高,提示胎膜厚度的增加与早产风险密切相关[7]。尹慧玲[8]报道早产孕妇胎膜厚度较足月分娩孕妇更厚,且胎膜厚度与胎龄呈负相关,支持本研究结论。董军键等[9]报道,随着孕周的逐渐增大,孕妇胎膜厚度逐渐增厚,而早产孕妇增厚幅度明显高于正常孕周孕妇,这与本研究结论相似。胎盘胎膜厚度随着孕周的增加也在逐渐增加,而宫内感染或炎症因素也会导致胎膜增厚,引起早产、胎膜早破。究其机制,胎膜弹性主要取决于羊膜层,若羊膜腔内发生炎症则会活化中性粒细胞释放大量基质金属蛋白酶,激活基质金属蛋白酶降解胎膜中细胞外基质,导致胎膜极易破裂,加上炎症产生的前列腺素又可诱发宫缩,造成早产。可见,胎膜较厚孕妇可能过早激活了分娩机制,这与胎膜异常紧密相关。但也有研究认为,胎膜厚度属于病理改变,其变化有一定的滞后性,胎膜厚度增厚可能表示早产已处于较严重阶段,因此需要配合相关生化层面的指标进行联合判断[10-11]。
本研究ROC曲线分析结果显示,胎膜厚度≥1.380 mm预测早产的价值较高,与汪劲松等[12]报道一致,提示孕24、32 周胎膜厚度对早产均有一定的预测效能;苗菁菁等[13]报道胎膜厚度是双胎妊娠早产的影响因素,且胎膜厚度最佳截断值为1.32 mm 时,预测双胎妊娠早产的ROC曲线下面积为0.789,灵敏度和特异度分别为68.10%和87.70%,这与本研究相似。
综上所述,胎膜厚度在胎膜早破合并HCA 诊断和早产预测中意义重大,可为改善妊娠结局提供参考依据。

