频域光学相干断层扫描视网膜外层结构对视网膜色素变性患者5年后视力的预测价值*
朱黎, 张敏芳, 赵同涛, 陈旭, 谢晶, 余涛, 阴正勤*
(陆军军医大学第一附属医院 眼科, 重庆 400038)
视网膜色素变性(retinitis pigmentosa,RP)是一种遗传异质性视网膜病变,由感光细胞死亡和视网膜色素上皮(retinal pigment epithelium,RPE)萎缩引起,影响全球100多万人[1]。RP的典型特征是感光细胞的进行性变性、视盘苍白、视网膜动脉衰减[2-4],一些患者在儿童时期有症状性视力丧失,而另一些患者直到成年仍无显著症状[5]。已有报道RP的致病基因和突变位点,但是在基因检测中,大约50%的患者没有发现致病基因[6]。RP患者的评估包括临床病史、裂隙灯眼底检查、眼底影像学检查、视网膜功能测试和越来越广泛应用的下一代基因测序[5,7]。随着更高分辨率的仪器出现,黄斑频域光学相干断层扫描(spectral-domain optical coherence tomography,SD-OCT)在眼底病检查中的应用逐渐成熟,通过扫描眼部黄斑区域、生成高分辨率的二维或三维图像的成像技术,帮助医生对眼部多种疾病进行早期发现和诊断。黄斑SD-OCT是检查视网膜结构的一种有效且无创的方法,它通过光的干涉和反射原理,测量不同深度的光信号,以生成图像,可以显示RP患者视网膜外层结构的渐进性退化,对视网膜结构进行定性和定量分析[7-8]。Shalabi等[9]研究证明,外层视网膜的椭圆体带和外界膜与基线最佳矫正视力(best corrected visual acuity,BCVA)显著相关。然而,如何利用初诊外层视网膜结构预测RP患者未来几年的视力进展的问题亟待解决。因此,视网膜外层结构与随访BCVA之间的关系需要进一步评估。本研究采用SD-OCT评估患者黄斑区外核层(outer nuclear layer,ONL)、外界膜(external limiting membrane,ELM)、椭圆体带(ellipsoid,EZ)、嵌合体带(interdigitation zone,IZ)和RPE/Bruch膜复合体(RPE/Bruch)等结构的完整性,分析各外层结构与末次随访视力的关系,以及其对RP视力预后的影响,从而为RP患者提供更个性化的咨询服务、疾病进展预测依据及治疗效果评估等。
1 对象与方法
1.1 研究对象
选取2015年6月—2022年11月就诊的RP患者70例,将眼睛作为“受试者”因素来分析数据[10],最后纳入70例患者的111只眼进行分析。采用《国际疾病分类》第11版(修订本)的视力损失标准[11],将轻度或无视力损失定义为BCVA≥0.3,中度视力损失为0.1≤BCVA<0.3。将基线BCVA属轻度或无视力损伤的患眼 (BCVA≥0.3)分为A组,基线BCVA属中度及以上视力损伤(BCVA<0.3)的患眼分为B组。纳入标准:(1)患者RP的临床诊断(基于临床表现、检眼镜检查、视网膜电流图、SD-OCT图像表现都符合RP特征);(2)患者首次就诊时有验光和SD-OCT检查;(3)截至2022年11月至少有5年的验光随访记录。排除标准:(1)合并其他影响视功能的器质性眼病,包括青光眼、黄斑前膜、黄斑裂孔、视网膜脱离、视网膜血管阻塞、脉络膜新生血管等;(2)存在严重眼部屈光介质混浊,包括角膜病变、白内障、严重的玻璃体混浊等;(3)检查质量差影响成像;(4)近6个月接受眼内手术;(5)罹患严重躯体疾病或精神疾病;(6)结晶样视网膜色素变性以及象限型视网膜色素变性。本研究获得医院伦理委员会批准(2022230)。
1.2 研究方法
1.2.1BCVA检查 患者置于视力表约5 m远处,要求其双眼平视,并在光线充足的情况下进行测试,让患者戴上最佳矫正镜片,记录患者可以正确识别的最小小数视力数值。如在视力表1 m处仍不能识别最大视标时,则分别进行以下检查:指数(counting fingers,CF),检查者伸出不同数目的手指,嘱患者说明手指数目,检查距离从l m开始,逐渐移近,直到能正确辨认为止;手动(hand movements,HM),指数在5 cm处仍不能识别,则在患者眼前方摆动检查者的手,能识别者记为手动;光感(light perception,LP)或无光感(no light perception,NLP),如果眼前手动不能识别,则检查光感,在暗室中手电照射被检眼,另一眼须严密遮盖不让透光,测试患者眼前能否感觉光亮[12]。

表1 不同年龄段的RP患眼初诊时最佳矫正视力分布[n(%)]
1.2.2视力进展评估 RP患者视力进展分析采用国际标准小数视力表检查BCVA,转换为最小分辨角对数视力(logMAR)进行统计分析,视力越好,对应的logMAR数值越小[9]。CF、HM、LP和NLP对应的logMAR视力分别为+1.85、+2.3、+2.8和+2.9[13]。
1.2.3一般资料比较 收集2组患者的一般资料,包括性别、吸烟史、饮酒史、家族史、婚姻史、近亲史、体质量指数(body mass index,BMI)、发病年龄、就诊年龄、基线BCVA、随访BCVA和随访时间。
1.2.4视网膜外层结构检查和评判方法 采用SD-OCT(Cirrus HD-OCT 5000;Carl Zeiss Meditec,California,United States of America/Spectral OCT;Heidelberg Engineering, Heidelberg,Germany)检查视网膜黄斑区外层结构,在图像中分析ONL、ELM、EZ、IZ和RPE/Bruch膜复合体。两名研究人员独立判断OCT图像,并将每层分为3个等级(0级,缺失;1级,破坏;2级,正常)[14]。当两位研究人员有不同解释时,则咨询工作20年以上的视网膜疾病专科医生后达成共识[15]。
1.3 统计学分析
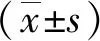
2 结果
2.1 RP患者视力进展
70例患者初诊平均年龄(30.13±10.92)岁,末次随访平均年龄(38.13±10.91)岁。111只眼初诊平均BCVA为(0.70±0.70)logMAR,末次随访BCVA为(1.14±0.88)logMAR,随访后视力显著变差(P<0.001)。BCVA检查显示初诊时111只眼中有66只眼为轻度或无视力损伤(BCVA ≥ 0.3),这66只眼中有27只眼在随访后BCVA<0.3,根据Kaplan-Meier分析,初诊BCVA ≥ 0.3的患眼,达到BCVA<0.3的中位数时间是6.06年,见图1。111只眼以跨度为10岁分为不同年龄组,在第一次就诊时,0~9岁组的患眼视力均≥0.3;10~19岁组,72.2%的患眼初次就诊BCVA≥0.3;40~49岁组,71.9%的患眼BCVA<0.3; 50~59岁组,所有患眼的BCVA<0.3。表明随着年龄的增长,BCVA<0.3的患眼比例不断增加。见表1。

注:红色为出现BCVA<0.3的中位数时间。
2.2 一般资料比较
111只眼中,初诊BCVA ≥ 0.3共66只眼为A组,初诊BCVA< 0.3共45只眼为B组。B组的基线BCVA和随访BCVA均显著差于A组(P< 0.001),有家族史的概率低于A组(P<0.05)。2组患眼的性别比例、吸烟史、饮酒史、婚姻史、近亲史、BMI、发病年龄、就诊年龄及随访时间比较,差异均无统计学意义(P>0.05)。见表2。

表2 两组RP患眼的一般资料比较
2.3 视网膜外层结构不同状态所占比例
A组视网膜外层结构缺失率分别为ONL 5%、ELM 24%、EZ 21%、IZ 86%、RPE/Bruch 6%, B组视网膜外层结构缺失率ONL 40%、ELM 96%、EZ 96%、IZ 100%、RPE/Bruch 40%,ELM、EZ、IZ 3个结构其主要状态均为缺失。见表3。
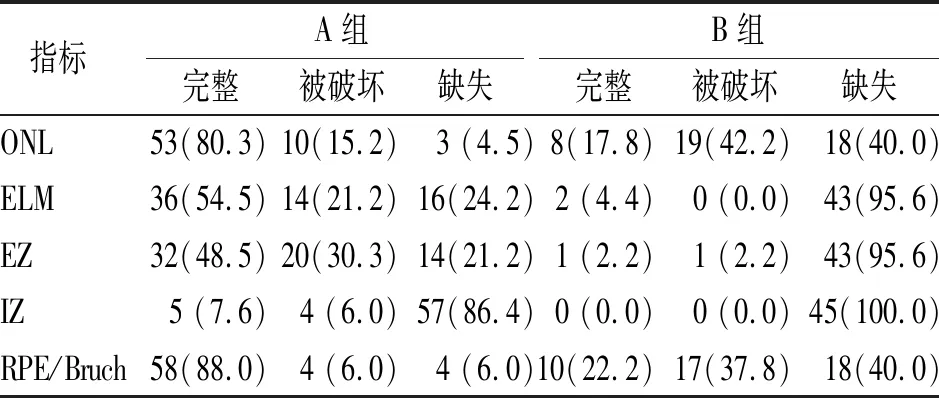
表3 两组RP患眼黄斑区外层视网膜结构的基线特征[n(%)]
2.4 A组外层结构与末次随访视力的相关性分析及回归分析
在A组中,ONL、ELM、EZ、IZ、RPE/Bruch的缺失以及更少的外层视网膜剩余层数与更差的随访BCVA相关(rs=-0.622,-0.704,-0.685,-0.282,-0.447,-0.676,除IZ的P=0.022,其余P值均<0.001),ELM是相关性最强的结构,IZ是相关性最弱的结构。将上述外层结构作为自变量纳入多元线性回归分析中(各外层结构作为自变量的赋值:完整为2,被破坏为1,缺失为0,得出ONL的缺失是唯一与随访BCVA降低相关的独立变量(R2=0.54,t=-6.49,P<0.001),见表4。选择第5%~95%区间数作为统计指标,绘制箱型图展示A组各外层结构状态所对应的末次随访BCVA的分布范围、离群值、中位数,绘制柱状图展示剩余不同外层视网膜层数对应的平均随访BCVA。见图2。
表4 A组患眼多元线性回归中各变量的系数对末次随访BCVA的预测
2.5 B组外层结构与末次随访视力的相关性分析
在B组中,ELM、EZ、RPE/Bruch的缺失和外层视网膜剩余层数较少与更差的随访BCVA相关(rs=-0.352、-0.351、-0.339、-0.408;P=0.018、0.018、0.023、0.005),RPE/Bruch是与随访BCVA相关性最强的外层视网膜结构,EZ是与随访BCVA相关性最弱的外层视网膜结构,ONL和末次随访视力无关(rs=-0.278,P=0.064)。多元线性回归结果表示上述变量均不是末次随访视力的显著独立预测因子(P>0.05)。见表5。

表5 B组患眼多元线性回归中各变量的系数对末次随访BCVA的预测
3 讨论
在临床中接诊的每位RP患者都非常渴望了解其未来几年的视力进展,目前对于RP患者病情进展的研究主要聚焦于利用基因型与表型的相关性分析某一基因型RP的表型特点。但是大部分的患者无法负担基因检测费用,或未检出致病基因,即使是明确了患者的RP致病基因又面临同一基因的表型异质性和其他复杂因素影响医生判断病情的情况。随着OCT(尤其是SD-OCT)的出现,给视网膜结构领域的研究带来了革命性的变化。通过RP患者眼部形态学检查来预测视功能的进展有助于提供临床咨询服务和疾病进展预测依据。既往研究的局限在于仅为视网膜色素变性患者视功能和视网膜结构的横断面研究,没有提供视力预后的即时指标[15]。本研究中采用SD-OCT用于观察RP患者黄斑区外层视网膜的结构完整性,并进一步评估视网膜外层结构状态与患者随访5年后视力的相关性,为预测RP患者视力进展提供新的见解。
在RP患者的外层视网膜结构中,IZ的缺失率最高,表明IZ可能是视网膜外部结构中最早被破坏的层[16]。Pfeiffer等[17]证实RP患者自然病程中的光感受器紊乱始于光感受器的外段。本研究2组患眼中RPE/Bruch的缺失率最低,提示RPE的萎缩较其他视网膜外层结构晚。既往研究表明,RP患者黄斑区RPE萎缩在晚期突出,当光感受器退化时,RPE发生萎缩。由于对光感受器细胞变性的反应,RPE细胞从Bruch膜上分离并通过血管迁移到视网膜内[18],阐明视网膜外层结构发生退化的顺序和速度将有助于更好了解RP的疾病发生机制,为未来的临床干预治疗疾病提供线索。
Okonkwo等[19]研究发现ONL、ELM和EZ的完整性与视力存在显著相关性,但是其研究仅观察ONL、ELM和EZ的结构,本研究增加对于IZ、RPE/Bruch的观察,更为全面。有报道显示ELM和IZ基线状态与基线BCVA独立相关,现有的研究都是横断面的,不涉及视觉预后,且样本量较小,未对基线视力不同的患者进行分组[20]。在基线BCVA≥0.3的患者中,ONL、ELM、EZ、RPE/Bruch的完整性均与末次随访BCVA显著相关,ELM是与末次随访BCVA相关性最强的结构,IZ是相关性最弱的结构。在基线BCVA<0.3的患者中,EZ是与末次随访BCVA最相关的结构。这提示不同视力损伤阶段的RP患者其视网膜外层结构状态有所差异,根据患者就诊时的BCVA先分组再针对性地进行与视网膜形态学的相关性研究,结果会更加精准。
现有研究表明,视网膜外层的缺失会严重影响视力。缺少的结构数量越多,视力损失就越大。这表明可能存在累积效应,视网膜各层同时受到干扰,视力也会变得更差。Matsuo等[21]也证实,受影响的视网膜层数量与视力之间存在相关性。然而,他们评估的视网膜外层结构与本研究不同。他们评估了神经纤维层、内丛状层、外丛状层,但是未阐明不同层是如何受到影响的。
本研究采用多元线性回归寻找影响末次随访BCVA的预测因素,纳入的自变量分别为基线ONL、ELM、EZ、IZ、RPE/Bruch的结构完整性,结果显示ONL的缺失是唯一与随访BCVA降低相关的独立变量,对末次随访BCVA有预测作用。ONL由视杆细胞核和视锥细胞核组成,在RP中,杆状核比锥体核退化得更早[22]。在一种Tol2转基因的RP斑马鱼模型中,通过免疫荧光、TUNEL和BrdU掺入测定法,检测到成年鱼和幼鱼携带表达了P23H突变和表位标签的小鼠视紫红质。P23H转基因鱼从受精后第3天起在视杆细胞中表达转基因,成年鱼表现出ONL和光感受器外段丢失,主要在ONL中表现出持续的视杆细胞凋亡和大量的增殖祖细胞[23]。而在ONL变薄后双极和muller神经胶质细胞的重塑及原理,是值得进一步探索的话题。
本研究同时存在一些局限性。首先,这是一项回顾性研究,后续开展更大规模的前瞻性研究以重现结果并确定不同的视网膜层如何受到疾病的影响是十分有意义的。其次,本研究未测量黄斑区视网膜、视网膜外核层和光感受器外段的厚度,是因为RP患眼的外层视网膜结构均有不同程度的萎缩,与周围结构分界模糊。在临床工作中,医生在为患者解读影像资料时也难以获得专业设备测量准确厚度;并且既往研究表明黄斑中央凹提供了最高的视觉分辨率,光感受器外段的厚度和中央凹外段色素上皮的厚度与BCVA没有显著相关[24]。本研究通过黄斑SD-OCT检查,分析视网膜外层结构完整性的方法是十分便捷合理的,可为患者提供最简单有效的视力预后咨询。
综上所述,本研究证实RP患者黄斑区外层视网膜各层完整性与末次随访BCVA相关,初诊BCVA≥0.3的RP患者的外核层可预测疾病对随访5年后视力的影响。本研究选择随访视力记录至少大于5年的患者,是目前最新报道的样本量较大且利用视网膜结构预测视网膜色素变性患者纵向视力进展的研究。此外,ONL、ELM、EZ、IZ和RPE/Bruch的缺失对末次随访视力变差有累积影响,对疾病的结构特征和影响视觉功能的因素的深入了解将有助于预测疾病进展。通过对基线BCVA的分组,对患者视网膜黄斑区SD-OCT的观察,可以检测疾病进展和预测随访视力。

