217例脑卒中住院患者营养状况调查及影响因素分析
陆斌
摘 要 目的:调查住院脑卒中后患者的营养现状,探讨营养不良影响因素。方法:殷行社区卫生服务中心住院的卒中后患者为研究对象,调查患者营养学指标、NIHSS和mRS分值、Barthel指数、吞咽功能及进食途径。结果:15.2%的患者发生吞咽障碍,低白蛋白血症检出率为22.6%,营养不良检出率为42.4%。年龄、卒中次数、神经功能缺损程度、吞咽功能障碍及进食途径均与营养不良相关(P<0.05)。性别、卒中类型、病程与营养不良无相关性(P>0.05)。结论:社区卫生服务中心住院的卒中后患者营养不良检出率较高,全科医师应加强二级预防,早期给予康复介入,有吞咽功能障碍的患者应尽早给予鼻饲营养支持。
关键词 脑卒中 营养不良 影响因素 康复
中图分类号:R473.2 文献标识码:A 文章编号:1006-1533(2014)06-0060-04
营养不良可以显著影响卒中预后,但临床上却经常被低估或忽视。有研究认为卒中后恢复阶段有19.0%~60.0%的患者发生营养不良。《卒中患者营养管理的中国专家共识》明确指出:卒中患者普遍存在营养不良,与卒中后的恢复缓慢和结局恶化相关,推荐对每位卒中患者在入院后进行营养筛查,任何患者存在营养不良或进食困难时都应给予营养支持。
1 对象与方法
1.1 研究对象
选择2011年6月-2013年5月上海市杨浦区殷行社区卫生服务中心住院的(二级或三级医院转入)卒中后患者为研究对象。入选标准:年龄≥18岁;病程≤3年(如为多次卒中则按首次卒中计算病程)。病例包括脑梗死、脑出血、蛛网膜下腔出血,病例符合1995年全国脑血管病会议制订的标准。排除:智能发育障碍者;卒中后患有影响营养状况的内、外科疾病,如肿瘤、胃肠道疾病、严重的肝肾功能障碍、严重的内分泌和代谢疾病、外伤、手术等;不能配合完成所需检测指标者。
1.2 研究方法
1.2.1 方法
采用队列研究方法,制订《上海市杨浦区殷行社区脑卒中患者营养状况调查表》,主要调查患者营养学指标、可能影响营养不良的相关因素、吞咽功能及进食途径,进行神经功能缺损评分卒中量表(NIHSS)和mRS值、Barthel指数评估。调查由经过培训的全科医师完成。
1.2.2 检测指标
1.2.2.1 吞咽障碍
吞咽障碍指有吞咽困难症状并且窪田饮水试验≥3级。窪田饮水试验:患者端坐,喝下30 ml温开水,观察所需时间和呛咳情况。1级(优)为能顺利的1次将水咽下;2级(良)为分2次以上,能不呛咳的咽下;3级(中)为能1次咽下,但有呛咳;4级(可)为分2次以上咽下,但有呛咳;5级(差)为频繁呛咳,不能全部咽下。
1.2.2.2 营养评定指标
包括人体测量学指标和生化指标综合评估。
人体测量学指标:①体重指数(BMI) 不能站立者,身高通过两臂伸展距离来估计。体重的测量用携带式电子秤,病人不能站立则用轮椅秤测量。②三头肌皮褶厚度(TSF)测量 患者自然站立或坐立,被测部位充分裸露(如果患者卧床不能站立或坐立,可侧卧,将测量部位暴露)。嘱患者上臂自然松弛下垂,在肩峰到尺骨鹰嘴的连线中点水平做标记,用左手拇指和食指、中指将被测三头肌部位的皮肤和皮下组织夹提起来,注意不要夹提肌肉。在皮褶提起点的下方用皮褶厚度计测量厚度,连续三次取平均值,精确到0.5 mm。③上臂中点围(MAC)测量 肘关节固定在900时在肩峰到尺骨鹰嘴的连线中点水平将卷尺围绕上臂一圈,松紧适宜,读取读数,测量3次取平均值。测量右臂肱三头肌皮褶厚度(TSF)和上臂围(MAC),除非右臂瘫痪。④上臂肌围(AMC)测量 使用公式AMC=MAC-(TSF * 0.314)。所测值与正常健康人群的人体测量学指标的参考值比较。
生化指标:全部由我院临床实验室完成,包括血红蛋白(Hb)、血清白蛋白(Alb)、甘油三酯(TG)和总淋巴细胞计数(TLC)。血清白蛋白能有效反映疾病的严重程度,是营养状况的一个重要参考指标;TLC是评价细胞免疫功能的简易方法,测定简单、快速。
1.2.2.3 营养不良判定
下列6项指标有任意两项或以上低于正常水平者诊断为营养不良:①BMI<18.5;②TSF低于正常人群标准90%;③AMC低于正常人群标准90%;④Alb<35 g/L;⑤Hb<200 g/L;⑥TLC<1.8×109/L。
低白蛋白血症的判定:<35 g/L。
2 结果
2.1 对象一般情况
入选患者共217人,其中男112人(51.6%),平均年龄(73.4±11.7)岁;女105人(48.4%),平均年龄(78.2±8.0)岁。脑梗死180例(82.9%);脑出血34例(15.7%);蛛网膜下腔出血3例(1.4%)。
2.2 吞咽障碍检出率
217例中吞咽障碍33例(15.2%)。
2.3 低白蛋白血症检出率
为49人(22.6%),其中男性占59.2%,女性占40.8%。脑梗死患者占63.3%,脑出血患者占34.7%,蛛网膜下腔出血患者占2.0%;单次卒中患者占34.7%,两次及以上占65.3%。
2.4 营养不良检出率
为92人(42.4%),其中男性占56.5%,女性占43.5%。脑梗死患者占61.4%,脑出血患者占38.6%,蛛网膜下腔出血患者占1.0%;单次卒中患者占26.4%,两次及以上占73.6%。
2.5 可能影响营养不良的单因素分析
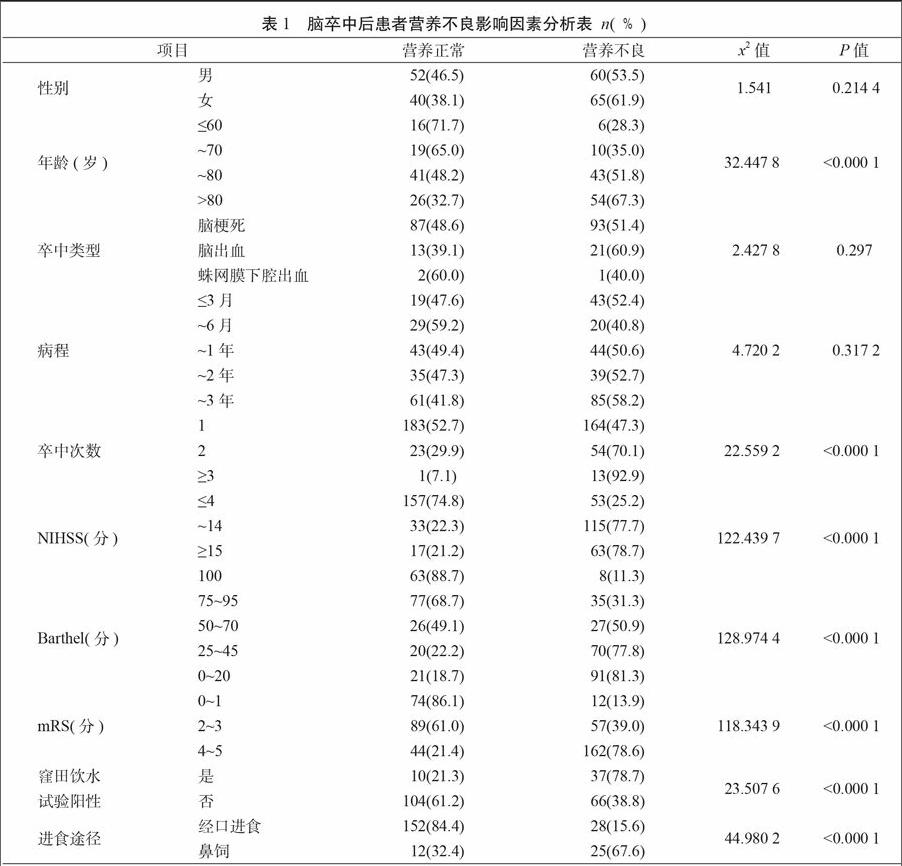
单因素分析中,年龄、卒中次数、神经功能缺损程度、吞咽功能障碍及进食途径均与营养不良相关(P<0.05);性别、卒中类型、病程与营养不良无相关性。
3 讨论
近年来,国际上以“卒中单元”为代表的组织化卒中医疗模式逐步被国内接受并实施,但是有相当多的患者,仍在接受以药物治疗为主体的、被动的临床医疗[1]。在全科医学模式中,更为注重患者作为一个整体的治疗。2005年发表于《STROKE》的FOOD实验(feed or ordinary diet,喂养还是普通膳食),结果已经明确揭示:营养不良是卒中后患者不良预后的独立危险因素[2]。根据FOOD实验的结果,2008年美国和欧洲将营养管理的要求列入卒中后患者整体管理的指南中。调查社区卫生服务中心住院的卒中后患者的营养状况,分析可能导致营养不良的危险因素,为全科诊疗干预提供依据,是本研究的目的。
急性期卒中患者有16.0%~35.0%发生营养不良[3-4],卒中恢复阶段的营养状况报道甚少。本研究中营养不良的检出率为42.4%,这与国内外一些报道比较接近。低白蛋白血症的检出率为22.6%。血清白蛋白作为蛋白质-热能营养不良的一个临床标志,已经成为急性或非急性卒中治疗中预测预后的一个指标[4]。吞咽困难是卒中后常见症状,卒中急性期患者吞咽障碍的检出率可达37.0%~74.0%[5],急性卒中之后有部分患者吞咽障碍可以一定程度上好转,本组研究中仍有15.2%的患者存在吞咽障碍。
卒中后患者营养不良的相关因素分析显示,年龄、卒中次数、神经功能缺损程度、吞咽功能障碍及进食途径均与营养不良相关(P<0.05),提示全科医师对于卒中后的患者,应该注重患者的二级预防,避免卒中复发;对于存在营养不良、吞咽功能障碍的患者,应尽早给予鼻饲营养支持。社区卫生服务中心住院的卒中后患者中仍有相当大比例存在营养不良,患者的营养状态往往被忽视,全科医生应关注卒中后患者的营养现状,积极给予营养支持。
参考文献
[1] 王少石, 急性脑卒中综合性治疗模式的优越性[J]. 中华内科杂志, 2002, 41(11): 725-727.
[2] Davalos A, Ricart W, Gonzalez-Huix F, et al. Effect of malnutrition after acute stroke on clinical outcome[J]. Stroke, 1996, 27(6): 1 028-1 032.
[3] 王少石, 郑天衡, 陈真理. 早期肠内营养治疗对急性卒中近期预后的影响[J]. 中华内科杂志, 2007, 46(5): 366-369.
[4] Brynningsen PK, Damsgaard EM, Husted SE. Improved nutritional status in elderly patients 6 months after stroke[J]. J Nutr Health Aging, 2007, 11(1): 75-79.
[5] FOOD Trial Collaboration. Poor nutritional status on admission predicts poor outcomes after stroke: observational data from the FOOD trial[J]. Stroke, 2003, 34(6): 1 450-1 456.
(收稿日期:2013-10-14)

