患者家庭注射胰岛素致低血糖情况调查分析
夏 娟,韦红群
(重庆市南川区人民医院,重庆 408400)
据调查,2010年我国糖尿病和糖尿病前期的患病率迅速增加,9.7%的成年人患病,这一数据可能正在增加,保守估计我国糖尿病患者早已超过1亿[1]。胰岛素替代治疗是糖尿病最主要也是终生治疗的唯一方法。在胰岛素治疗过程中,低血糖是危险而常见的并发症,也是影响胰岛素治疗效果的主要障碍[2]。本研究中对52例发生低血糖晕厥患者的临床资料特点和未发生低血糖的糖尿病患者295例进行对比分析,分析影响低血糖发生的因素。现报道如下。
1 资料与方法
1.1 一般资料
采用前瞻性病例-对照研究,随机选取自2012年1月至2013年12月我院就诊的2型糖尿病患者352例,均为家庭注射胰岛素患者。其中发生低血糖的患者57例为试验组,男32例,女25例;年龄 42~71岁,平均(54.5±13.1)岁;就诊原因为家庭注射胰岛素发生低血糖反应,测血糖水平低于3.9 mmol/L,或急诊低血糖昏迷入院。未发生低血糖的患者295例为对照组,男156例,女 139例;年龄 36~71岁,平均(56.2±11.2)岁。两组均排除感染性疾病、深静脉血栓、脑血管疾病、糖尿病、恶性肿瘤、严重的肝肾功能障碍等明显影响检测值的情况。两组患者一般资料相比,无统计学差异(P>0.05),具有可比性。
1.2 方法
患者血糖监测采用毛细血管血糖仪(美国强生公司)测定。所有患者均监测四段血糖,即睡前和三餐前血糖,根据血糖调整胰岛素用量以及家庭皮下注射胰岛素的方法。回顾性分析患者病程、糖化血红蛋白水平、是否患有高血脂、是否患有高血压、是否并发糖尿病肾病、体重指数(BMI)、注射胰岛素剂量大小等情况。
1.3 统计学处理
采用SPSS 15.0统计软件进行分析,计量资料采用均值±标准差(),应用 t检验;计数资料采用 χ2检验。P<0.05为有统计学意义。计量数据正态性采用Shapiro-Wilk检验法;方差齐性采用Levene’s检验,若方差不齐,采用 t'检验,否则采用 t检验。χ2检验四格表资料满足例数不低于40例,所有理论频数不低于5,否则采用 χ2检验的连续性校正统计。试验组和对照组各种因素计数资料属于多分类资料,采用 χ2检验,有序多分类采用有序多分类Kruskal-Wallis H检验。采用Logistic回归分析,分析发生低血糖的危险因素。
2 结果
2.1 糖尿病病程
由表1可见,试验组患者病程明显比观察组病程短,差异有统计学意义(P<0.05)。发生低血糖患者糖尿病病程多在1~2年,对照组病程较长,多数在2~3年。

表1 两组患者病程对比分析(例)
2.2 临床指标
由表2可见,试验组的糖化血红蛋白水平明显高于对照组(P<0.05);高血压病例数两组相比差异无统计学意义(P>0.05);试验组高血脂与对照组相比,差异有统计学意义(P<0.05);试验组24 h胰岛素总剂量明显高于对照组(P<0.05)。
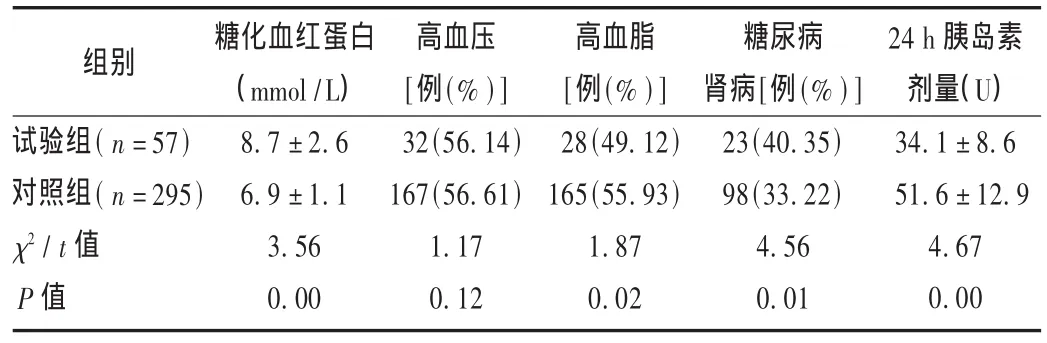
表2 两组患者高血压、高血脂及糖化血红蛋白水平对比
2.3 BMI
由表3可见,对照组患者的BMI指数明显高于实验组,可能在一定范围内糖尿病患者BMI越大,发生低血糖的风险越小。
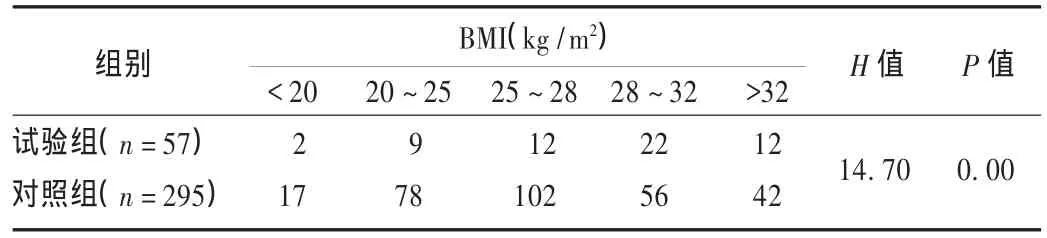
表3 两组患者BMI对比(例)
2.4 低血糖多因素Logistic回归分析
采用Logistic回归分析低血糖各项危险因素,具体包括高血脂(1表示有,0表示无)、病程、糖化血红蛋白水平、BMI、24 h胰岛素总量。由表4看出,低血糖发病率的相关因素中,高血脂、糖尿病肾病、糖化血红蛋白、BMI及24 h胰岛素总量 OR大于1,即这些因素水平增高,低血糖发生概率增大;而病程 OR小于1,即病程越长,发生低血糖的概率减小。
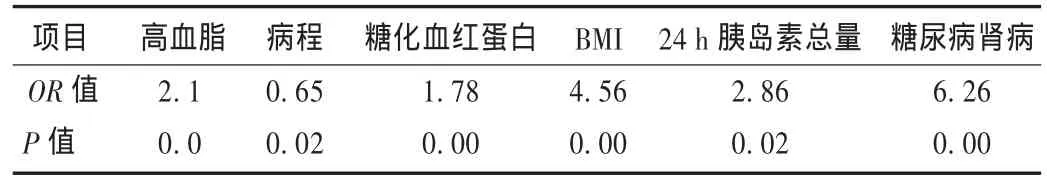
表4 低血糖多因素非条件Logistic回归分析
3 讨论
糖尿病治疗的目的是严格控制血糖,使血糖接近正常水平,减少糖尿病慢性并发症的发生并控制其发展,对于糖尿病治疗有重要的意义。随着降糖药的临床广泛应用,由于多种因素影响,导致治疗过程中低血糖反应也明显增加。低血糖可诱发心脑血管疾病,反复低血糖可导致脑功能受损,严重的可能使脑细胞产生不可逆的器质性损害,甚至可危及生命。糖尿病患者在控制血糖的同时预防低血糖的发生尤为重要,也是持续治疗过程的重要基础[3-4]。
糖化血红蛋白是目前临床反映血糖控制水平的最重要指标。在糖尿病胰岛素治疗过程中,定期检测糖化血红蛋白是血糖控制是否理想的观察指标[5]。糖化血红蛋白水平每下降1%,发生低血糖的风险增加5.56倍[6],血糖控制越严格,低血糖发生的危险性越大。本研究中试验组糖化血红蛋白水平明显高于对照组,说明前者血糖水平不稳定,发生低血糖风险高。老年糖尿病患者一般病程较长,多数伴有糖尿病神经病变,交感神经系统活性不能很好地反映机体对血糖的需求,容易出现无感知的低血糖[7]。而且老年人肝、肾功能逐渐减退,特别是伴有糖尿病肾病患者,药物代谢变慢,容易在体内蓄积,降糖药物的清除更加缓慢,往往常规剂量胰岛素也有可能可诱发低血糖[8]。但本研究结果显示,和对照组相比,试验组糖尿病病程短,发生低血糖的概率小,与文献[9]报道的结果不符合。可能是因为长期糖尿病患者治疗依从性强,定期复诊,血糖控制稳定,故低血糖发生概率低下,也有可能是样本量不够导致与实质结果的差异。
BMI一般正常人参考值为20~25 kg/m2,超过则提示体重超标。BMI指数是糖尿病患者发生低血糖的保护因素,肥胖糖尿病患者发生低血糖机会较小的可能原因是胰岛素抵抗[10]。另外,脂肪组织分泌的肾上腺素对机体低血糖应激反应发生具有保护作用[11]。本研究结果显示,试验组的BMI秩和比对照组小,高血脂的患病率比对照组低,可见BMI和高血脂是糖尿病发生低血糖的保护因素。另外,胰岛素替代治疗的胰岛素总量越大,发生低血糖的概率越大。
综上所述,家庭注射胰岛素糖尿病患者发生低血糖与性别及是否患有高血压无关,病程、糖化血红蛋白水平、24 h胰岛素使用总量、糖尿病肾病及年龄是糖尿病患者发生低血糖的危险因素,高血脂、BMI是低血糖的保护因素。
[1]余 飞,费 苛,张震巍,等.我国糖尿病死亡损失寿命年和间接经济负担研究[J].中国卫生经济,2011,30(4):73 -74.
[2]邹晓莹,孙中华,韩 晶,等.糖尿病患者治疗过程中发生低血糖的原因分析[J].中国全科医学,2012,15(6):690 -693.
[3]马钜行,姚 斌.社区老年糖尿病患者对低血糖危险因素的认知状况[J].中国老年学杂志,2013,33(17):4 238-4 240.
[4]朱 平,冉建民,劳干诚,等.2型糖尿病患者发生严重低血糖事件危险因素分析[J].中华老年医学杂志,2013,32(12):1 289-1 293.
[5]陶 花,黄晓萍.门诊行胰岛素治疗的糖尿病病人低血糖发生情况及护理对策[J].护理研究,2013,27(29):3 246 -3 247.
[6]唐小飞,赵锡丽.2型糖尿病患者发生低血糖的原因及护理对策[J].重庆医科大学学报,2012,37(9):838 -840.
[7]Palomar-Morales M,Mendez J D.Hypoglycemia as a risk factor in embryonic development in maternal diabetes mellitus.Review of the literature[J].Ginecol Obstet Mex,1999(67):42((5 - 432.
[8]李 津,杨黛稚,林少达,等.广东省1型糖尿病严重低血糖发病率及危险因素分析[J].广东医学,2012,33(18):2 718-2 721.
[9]李 亚,李社莉,徐 杰,等.采用临床信息管理系统对糖尿病患者血糖、血压、血脂达标率及低血糖事件的影响[J].中国糖尿病杂志,2012,20(4):270 -273.
[10]杨 晨,郭志荣,胡晓抒,等.脂质蓄积指数和体重指数与糖尿病关系比较的前瞻性研究[J].中华流行病学杂志,2010,31(1):5-8.
[11]Logue J,Wild S,Sattar N.BMI and mortality among adults with incident type 2 diabetes[J].N Engl J Med,2014,370(14):1 362.

