甲状腺微小乳头状癌的临床病理特征及其生物学行为与预后的相关性分析
杨 倩
(淮北市矿工总医院病理科,安徽 淮北 235000)
甲状腺微小乳头状癌的临床病理特征及其生物学行为与预后的相关性分析
杨倩
(淮北市矿工总医院病理科,安徽 淮北235000)
摘要:目的探讨甲状腺微小乳头状癌的临床病理特征及其生物学行为与预后的相关性。方法 收集2012年1月—2015年12月56例甲状腺微小乳头状癌的临床病理资料及超声检查结果,对肿块行石蜡包埋切片和HE染色后观察。同时对肿块进行免疫组化检查,并统计分析结果。结果56例患者中,女性多见(80.4%);中位年龄47岁。超声表现为低回声结节,其内可见强弱不等光斑,常合并钙化。与肿块<0.5 cm相比,肿块≥0.5 cm患者发病年龄较大,颈部淋巴结转移率较高。免疫组化学示CK19、Galectin-3、甲状腺球蛋白(Tg)、甲状腺转录因子-1(TTF-1)均表达阳性。结论甲状腺微小乳头状癌以女性多见,中位年龄为47岁;肿块≥0.5 cm容易发生颈部淋巴结转移。CK19、Galectin-3、TTF-1对明确甲状腺微小乳头状癌诊断有一定意义。
关键词:甲状腺微小乳头状癌;预后;免疫组化;病理
甲状腺微小乳头状癌(papillary thyroid microcarcinoma, PTMC)是指直径≤1 cm的甲状腺乳头状癌, 常与结节性甲状腺肿并发,由于病灶小,起病隐匿,且缺乏特异性的影像学检查,易被漏诊[1]。但随着超声技术的快速发展,联合细针穿刺细胞学检查,PTMC的漏诊率和误诊率有所降低[2]。本研究收集56例甲状腺微小乳头状癌的临床病理资料及超声检查结果,以探讨PTMC的临床病理特征及其生物学行为与预后的相关性。
1资料与方法
1.1一般资料收集2012年1月—2015年12月手术切除的56例甲状腺微小乳头状癌,占同期甲状腺手术切除患者的3.26%。PTMC诊断符合中华外科病理学及WHO的诊断标准。
1.2研究方法56例标本取材时均沿纵切面以0.2 cm的厚度连续剖开,经固定、石蜡包埋切片后行HE染色,显微镜观察。采用SP二步法进行免疫组化检查,检测标志物包括CK19、Galectin-3、甲状腺球蛋白(Tg)、甲状腺转录因子-1(TTF-1)、血管内皮生长因子(EGFR)、Ki-67、p53。试剂均来自福州迈新生物技术开发有限公司,由专业人员按操作步骤说明进行操作。
1.3统计学方法将本组数据录入SPSS19.0。计数资料行χ2检验,计量资料行t检验,如结果提示P<0.05,差异具有统计学意义。
2结果
2.1一般资料分析56例PTMC中,女性45例(80.4%);年龄26~68岁,中位年龄47岁。肿块大小0.1~1.0 cm,平均0.42 cm,以0.2~0.5 cm多见(50.0%),见表1。
(1)超声表现为低回声结节,其内可见强弱不等光斑,常合并钙化,有较丰富的血供,纵横比例超过1表明恶性可能性大(见图1)。本组数据中,肿块<0.2 cm有3例,均在行冰冻切片中发现;肿块大小在0.2~0.5 cm有28例,B超不能判断肿块良恶性,需通过术中冰冻切片联合免疫组化确诊;肿块≥0.5 cm有25例,B超具有诊断意义,可确诊后再决定手术方式;(2)病理特征分析:大体:肿块大小0.1~1.0 cm,切面实性或囊实性,质硬,可见灰白色瘢痕样区;肿瘤界限不清,浸润周围甲状腺实质(见图2)。镜检:肿瘤细胞呈乳头或腺样排列,表现为复杂分支状乳头及形态不一的腺样结构。细胞核表现为核重叠、毛玻璃样外观、核内可见包涵体及核沟(见图3);(3)肿块大小与年龄及颈部淋巴结转移的关系:与肿块<0.5 cm相比,肿块≥0.5 cm患者发病年龄较大,颈部淋巴结转移率较高,见表2。
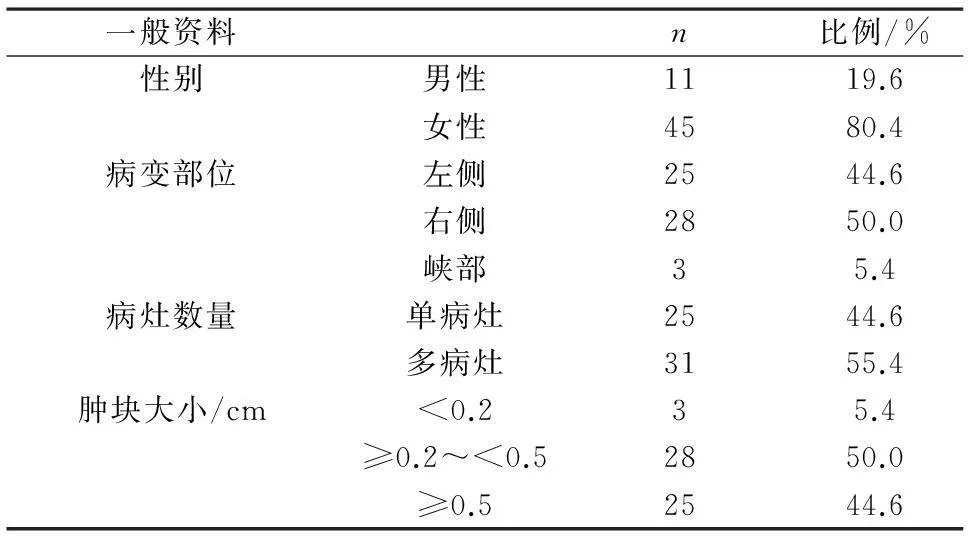
表1 56例甲状腺微小乳头状癌一般资料分析

表2 肿块大小与年龄及颈淋巴结转移关系
2.2免疫组化结果分析56例PTMC中,CK19、Galectin-3(见图4)、Tg、TTF-1均表达阳性,Ki-67阳性指数约为1%~3%,p53表达阴性。
3讨论
56例PTMC中,女性多见,年龄26~68岁,中位年龄47岁,与宋鲁梅等[3]研究结果相符。
甲状腺结节术前行B超检查是必要的,特别对肿块大小在0.2~0.5 cm的可疑病变,通过术中冰冻切片确诊,本组数据中34例均经术中冰冻检查确诊。对肿块≥0.5 cm的病变,术前通过病理活检确诊,对术式的选择有重要的指导意义[4]。B超发现低回声结节常合并钙化,提示甲状腺乳头状癌可能性大。Zhao等[5]认为,甲状腺恶性结节中的钙化是由于肿瘤细胞坏死引起的,以坏死细胞为中心,以同心圆的方式形成钙化,表现为砂砾样或针尖样微小钙化;而良性结节是由于炎性血肿吸收机化后形成,多为大颗粒状或弧形的钙化[6]。因此,B超通过分析钙化灶的形态特征来鉴别甲状腺良恶性结节有指导作用[7]。对肿块<0.2 cm的病变,B超难以检出,只能依赖术中冰冻切片确诊,且需要病理科医生对送检标本行多切面检查,特别是有钙化灶的病变[8]。对行甲状腺手术患者,应常规行术中冰冻检查确诊,以免漏诊和误诊。肿块镜下可见肿瘤细胞具有特征性的核,故病理诊断PTMC难度不大,与术前B超、细针穿刺及免疫组化标志物联合对确诊有重要意义[9]。本组数据中,PTMC多发生在甲状腺左右侧,其可能与甲状腺左右侧叶占甲状腺总体积比例较大有关[10-11]。
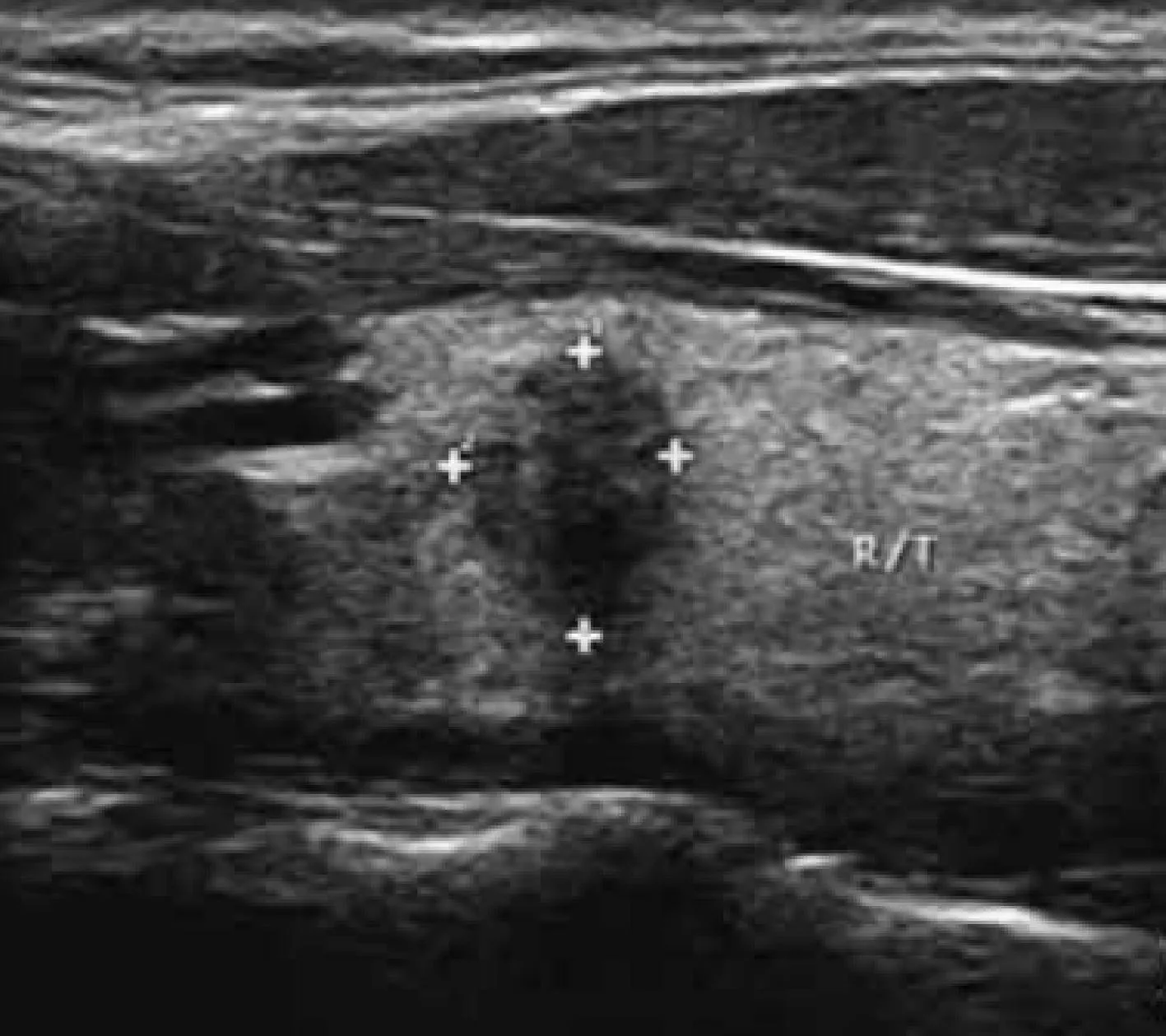
图1 甲状腺B超图:超声提示左侧甲状腺低回声结节
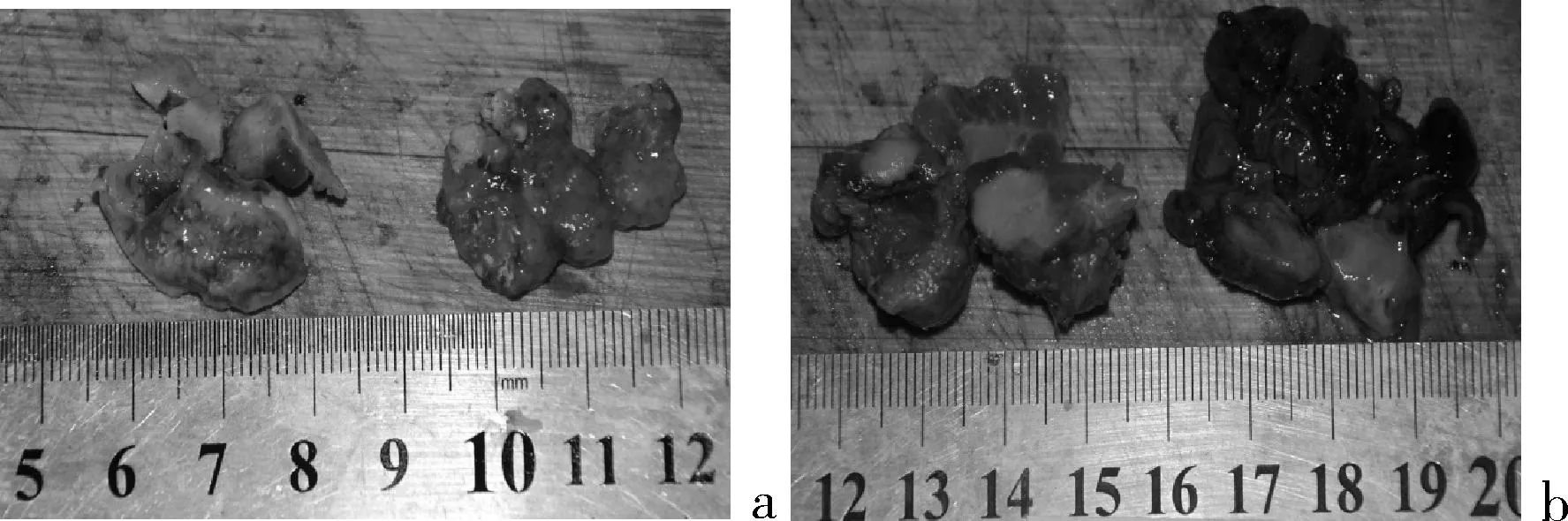
图2 肿块大体标本
注:a示肿块实性,切面灰白;b示肿块囊实性,囊内乳头状增生。
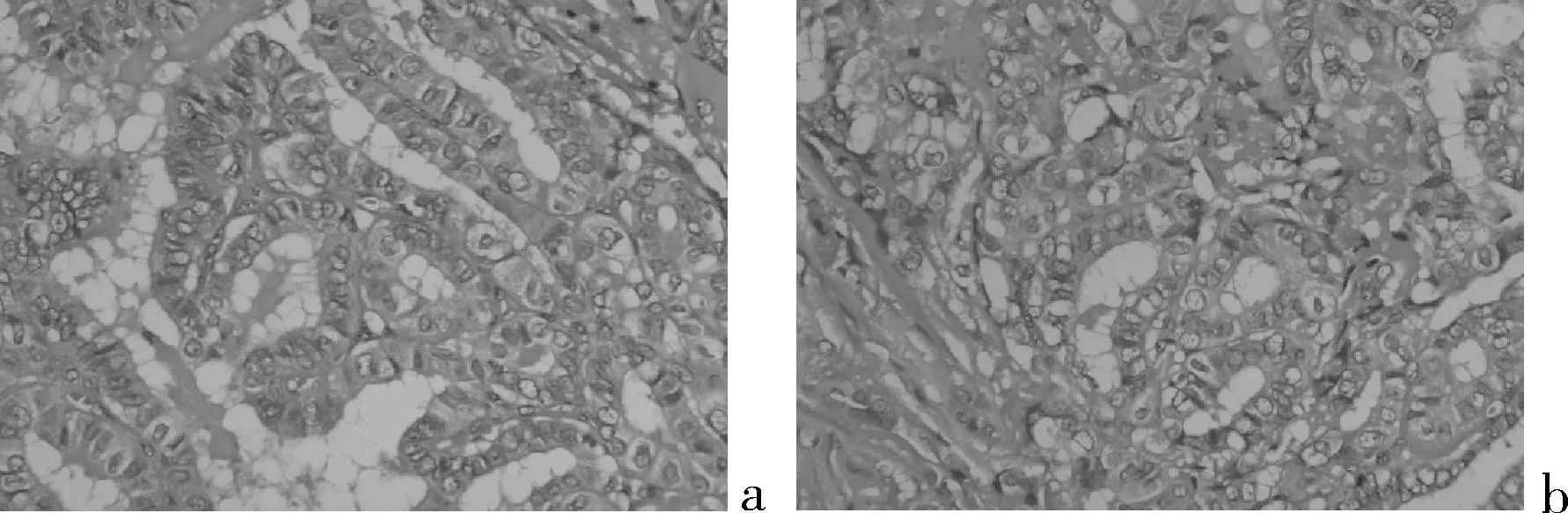
图3 肿块HE染色图
注:a示肿瘤细胞呈乳头状、腺样排列;b示毛玻璃样核、核沟。

图4 肿块免疫组化结果
注:a示肿瘤细胞CK19阳性;b示肿瘤细胞Galectin-3阳性。
本组数据中,PTMC CK19、Galectin-3、Tg、TTF-1均表达阳性,Ki-67阳性指数约为1%~3%,p53表达阴性。CK19、Galectin-3、TTF-1的阳性表达对确诊PTMC有重要意义。作为一种甲状腺恶性上皮肿瘤,PTMC Ki-67阳性指数较低,且临床上PTMC的生长速度较其他恶性肿瘤明显较慢,发生颈部淋巴结转移的患者其预后也不差[12],说明PTMC是一种特殊的恶性肿瘤,与其他部位的上皮恶性肿瘤有着明显的区别。因此还需对这类肿瘤的发病机制进一步明确。
本研究中,与肿块<0.5 cm的患者相比,肿块≥0.5 cm的患者发病年龄较大,发生颈部淋巴结转移率较高(P<0.05),但临床上研究发现,发生淋巴结转移的患者其预后仍较好,10年生存率超过80%以上,说明甲状腺微小乳头状癌的生物性行为与其他部位的恶性肿瘤明显不同,甚至与PTMC的预后明显差异。本组数据中,PTMC出现多病灶率为55.3%,高于其他部位的恶性肿瘤。因此认为说明PTMC的发病机制与其他恶性肿瘤有着明显区别,需进一步探讨。
综上所述,甲状腺微小乳头状癌以女性多见,中位发病年龄为47岁;肿块≥0.5 cm较容易发生颈部淋巴结转移。CK19、Galectin-3、甲状腺转录因子-1对明确甲状腺微小乳头状癌诊断有一定意义。
参考文献:
[1]张焕虎,苏超,周海蒙,等.102例甲状腺微小乳头状癌的诊治分析[J].中国肿瘤临床,2012,39(1):49-51.
[2]Xiao-Min Y,Yin W,Sippel RS,et al. Should all papillary thyroid microcarcinomas be aggressively treated? An analysis of 18,445 cases[J].Ann Surg,2011,254(4):653-660.
[3]宋鲁梅.甲状腺微小乳头状癌与微小结节性甲状腺肿的超声鉴别分析[J].中国全科医学,2013,16(29):3473-3474.
[4]Zhang L,Wei WJ,Ji QH,et al.Risk factors for neck nodal metastasis in papillary thyroid microcarcinoma: a study of 1066 patients[J].J Clin Endocr Metab,2012,97(4):1250-1257.
[5]Zhao Q,Ming J,Liu C,et al.Multifocality and total tumor diameter predict central neck lymph node metastases in papillary thyroid microcarcinoma.[J].Ann Surg Oncol,2013,20(3):746-752.
[6]Moon HJ,Kim EK,Yoon JH,et al.Clinical implication of elastography as a prognostic factor of papillary thyroid microcarcinoma.[J].Ann Surg Oncol,2012,19(7):2279-2287.
[7]朱文标,廖志东,郑少秋,等.甲状腺微小乳头状癌的临床病理特征及侵袭性危险因素分析[J].广东医学,2014,35(2):260-262.
[8]So YK,Min YS,Son YI.Prophylactic central lymph node dissection for clinically node-negative papillary thyroid microcarcinoma: influence on serum thyroglobulin level,recurrence rate,and postoperative complications[J].Surgery,2012,151(2):192-198.
[9]李伟,孙保存,邱志强,等.326例甲状腺微小乳头状癌临床病理学特点分析[J].天津医药,2012,40(8):829-830.
[10] 王士娜,王星,王翠芳,等.甲状腺微小乳头状癌的临床病理特征及诊断标志物的应用[J].中国医科大学学报,2014,43(11):1051-1053.
[11] Moon HJ,Kim EK,Chung WY,et al.Minimal Extrathyroidal Extension in Patients with Papillary Thyroid Microcarcinoma: Is It a Real Prognostic Factor?[J].Ann Surg Oncol,2011,18(7):1916-1923.
[12] 赵蕾,翟贺宁,王存川,等.甲状腺微小乳头状癌的术中冰冻病理诊断分析[J].广东医学,2014,35(17):2697-2699.
(收稿日期:2016-01-12,修回日期:2016-02-28)
doi:10.3969/j.issn.1009-6469.2016.04.034

