膝关节急性后内侧角损伤的关节镜下诊断*
付昌马,钱春生,刘家能
(安徽省合肥市第三人民医院暨安徽医科大学合肥第三临床学院 骨科,安徽 合肥 230022)
膝关节的稳定性和功能依赖于关节周围韧带结构、半月板及软骨结构等。对于膝关节后内侧角(posteromedial corner,PMC)损伤研究甚少,PMC是目前全新的解剖结构。很多医生误将PMC损伤诊断为内侧副韧带损伤(medial collateral ligament,MCL)。PMC为内侧后三分之一结构,解剖构成为:后斜韧带(posterior oblique ligament,POL),内侧半月板后角,腘斜韧带(oblique popliteal ligament,OPL),5个半膜肌腱鞘附着部。POL受损为PMC损伤最为常见的类型,POL为PMC中最为重要的结构。目前研究证明POL是独立于MCL的韧带,在功能上或者在本质上存在明显差异,各自具备不同的功能[1]。因此,如果将PMC损伤等同于MCL损伤,治疗上将会给患者造成灾难性后果,随着户外体育运动项目的人数递增,迫切需要医师能诊断PMC,才能预防不漏诊,减轻膝关节并发症。本文就本科2017年4月-2017年8月因外伤行膝关节镜手术的7例急性PMC损伤患者资料进行回顾性研究,总结关节镜下此类少见疾病表现,从关节镜下观察此病着手,研究出诊断急性PMC损伤可能的征象。同时进行急性PMC损伤修补,观察膝关节间隙稳定性,为完善治疗提供方向。
1 资料和方法
1.1 一般资料
选取2017年4月-2017年8月于同一治疗组连续治疗7例急性PMC损伤患者。其中,男4例,女3例,年龄37~59岁,平均49.6岁。车祸伤导致的患者为4例、扭伤2例、1例为高处坠落伤。7例患者术前MRI均提示Ⅱ°以上的MCL损伤;7例患者术前放射X线在应力位置下均有内侧间隙加大;7例患者术前膝关节屈曲30°及0°位外翻位应力试验均为阳性,见图1。合并内侧半月板后角损伤7例;合并交叉韧带损伤6例。本研究纳入患者术前进行手术同意书签字,医院伦理委员会审核批准。纳入标准:①急性PMC损伤患者,病程短于2周;②术前磁共振成像(magnetic resonance imaging,MRI)均提示MCL损伤,见图2;X线检查均有内侧间隙异常;③体检膝关节屈曲30°时外翻位应力试验阳性及0°外翻位应力试验均为阳性;④双膝受伤前力线正常。排除标准:①膝关节严重变形;②超过2周损伤;③体检膝关节屈曲30°时外翻位应力试验阳性及0°外翻位应力试验均为阴性;④膝关节关节间隙严重变窄;⑤广泛软骨剥脱;⑥不能耐受手术患者等。
1.2 手术方法

图1 术前物理学检查Fig.1 Preoperative physical examination
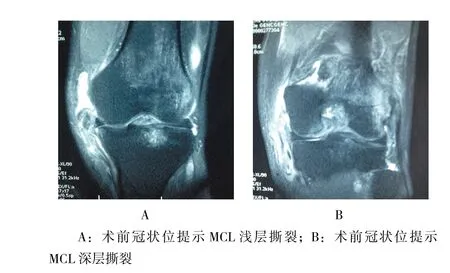
图2 术前MRI显示MCL损伤Fig.2 Preoperative MRI findings showed MCL damage
入院时静息状态下进行疼痛视觉模拟评分(visual analogue score,VAS)。所有手术均由同一个术者完成。手术步骤:①患者平卧位,手术采用椎管内麻醉或者全身麻醉,常规下肢术野碘伏消毒,铺巾;②宽橡皮带进行下肢驱血,下肢气压止血带维持400 mmHg(1 mmHg=0.133 Kpa);③常规膝关节入路,关节镜下探查:是否轻松观察到内侧半月板后角?内侧半月板是否容易上抬?探钩掀起是否困难?有无半月板损伤?如果出现撕裂,进行蓝钳咬除,打磨成形;如果出现半月板后角松动或者需要缝合的,半月板缝合箭予以缝合。有无交叉韧带损伤?如果出现前后交叉韧带水肿,予以等离子刀进行皱缩;如果需要重建术,术中一期重建交叉韧带;重点对POL及OPL关节囊部分进行探查,关节镜下找到POL及OPL和MCL关节囊部分,看从股骨侧还是胫骨侧撕裂,导针插入撕裂部位;以导针为中心,内侧辅助切口,找到MCL损伤,重点找到POL或者OPL损伤处;直径为4.5 mm可吸收锚钉钻入股骨或者胫骨撕裂处,锚钉上缝线进行缝合,特别强调MCL和POL或者OPL损伤独立缝合;④再次置入镜头探查内侧间室,无特殊体位很难完整观察到内侧半月板后角,术后进行膝关节屈曲30°时及0°伸直位外翻位应力试验阴性。急性膝关节PMC损伤关节镜下及小切口切开探查表现,见图3和4。
1.3 术后处理
术后使用下肢支具进行固定4周,2周后可以在床上去除支具进行膝关节伸屈训练,支具在训练之余继续佩戴。
1.4 观察指标
术后2个月进行双膝关节屈曲30°及0°位外翻位应力X线检查、应用VAS评分评估静息状态下疼痛状况。VAS评分卡片上横线一端为0,表示无痛;另外一侧为10,表示疼痛剧烈到无法忍受。中间一段表示不同程度的疼痛。健侧膝作为对照组。
1.5 统计学方法
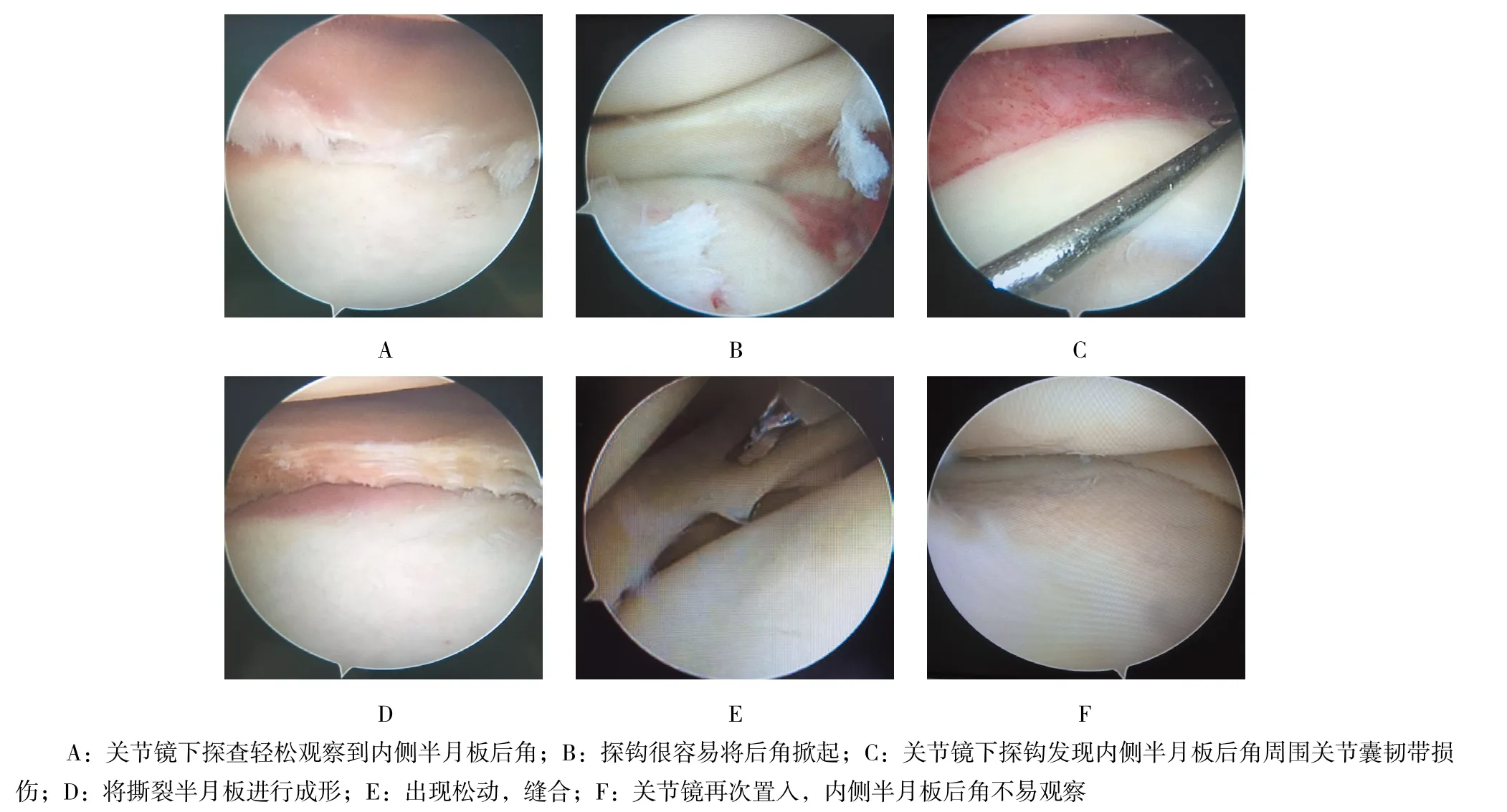
图3 术中关节镜下观察及处理Fig.3 Intraoperative observed under arthroscopy and processing
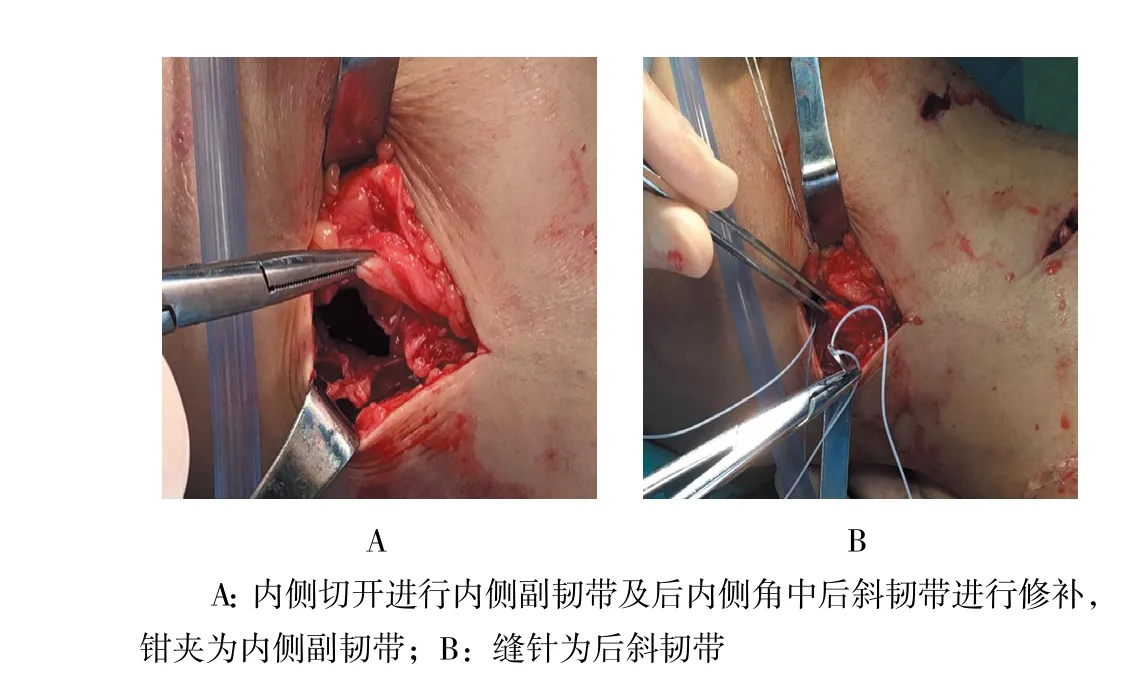
图4 缝合韧带Fig.4 Suturing ligament
采用SPSS 13.0软件进行统计,双膝关节屈曲30°时及0°位外翻位应力X线检查内侧间隙及术前与术后VAS评分为正态分布数据,且方差齐,以均数±标准差(±s)表示,组间采用t检验;计数资料以率(%)表示。P<0.05为差异有统计学意义。
2 结果
2.1 患者术后情况
纳入7例膝关节后内侧角损伤患者均获得随访,无脱落。随访时间均在术后第2个月,均无明显疼痛及膝关节不稳定现象出现。关节镜下探查发现:7例患者全部不需要特殊体位轻松观察到内侧半月板后角,占100.0%;7例患者全部出现内侧半月板后角周围关节囊韧带损伤(100.0%)。5例患者出现内侧半月板后角容易上抬(71.4%);3例患者出现内侧半月板后角撕裂(42.8%);3例患者出现内侧半月板后角松动,占42.8%。
2.2 膝关节内侧间隙术前与术后2个月在膝关节屈曲30°及0°的变化
膝关节内侧间隙术前与术后2个月在膝关节外翻应力屈曲30°比较为(9.2±1.3)和(3.0±1.0)mm;膝关节内侧间隙术前与术后2个月在膝关节外翻应力0°比较为(8.8±1.1)和(2.9±1.0)mm,差异均有统计学意义(P<0.05),表明术前内侧间隙增大。术后2个月在膝关节外翻应力屈曲30°与健侧膝比较(3.0±1.0)和(2.9±1.2)mm;术后2个月在膝关节外翻应力0°与健侧膝比较(2.9±1.0)和(2.8±1.2)mm;比较差异无统计学意义(P>0.05),表明术后内侧间隙正常。术前与术后2个月膝关节疼痛VAS评分(5.4±0.3)和(2.3±1.1)分,差异有统计学意义(P<0.05),表明术后疼痛好转。见表1和2。
表1 术前与术后2个月膝关节外翻应力30°及0°的内侧间隙比较 (n=7,mm,±s)Table 1 Compression of medial clearance in knee valgus stress buckling 30°and 0°before and 2 months after operation (n=7,mm,±s)

表1 术前与术后2个月膝关节外翻应力30°及0°的内侧间隙比较 (n=7,mm,±s)Table 1 Compression of medial clearance in knee valgus stress buckling 30°and 0°before and 2 months after operation (n=7,mm,±s)
时点 屈曲30° 伸直0°术前 9.2±1.3 8.8±1.1术后2个月 3.0±1.0 2.9±1.0 t值 4.22 3.74 P值 0.017 0.019
表2 术后2个月膝关节外翻应力屈曲30°及0°内侧间隙与健侧膝比较 (n=7,mm,±s)Table 2 Compression of medial clearance in knee valgus stress buckling 30° and 0° between the post-operation and normal knee 2 months after operation(n=7,mm,±s)
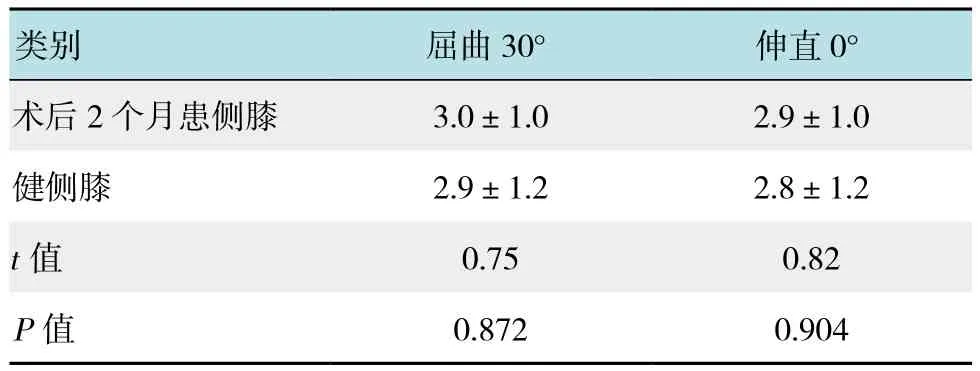
表2 术后2个月膝关节外翻应力屈曲30°及0°内侧间隙与健侧膝比较 (n=7,mm,±s)Table 2 Compression of medial clearance in knee valgus stress buckling 30° and 0° between the post-operation and normal knee 2 months after operation(n=7,mm,±s)
类别 屈曲30° 伸直0°术后2个月患侧膝 3.0±1.0 2.9±1.0健侧膝 2.9±1.2 2.8±1.2 t值 0.75 0.82 P值 0.872 0.904
3 讨论
3.1 PMC解剖全新认识
膝关节解剖内侧骨性标志为三个部分:腓肠肌结节、内收肌结节、内上髁。浅层内侧副韧带(superficial medial collateral ligament,sMCL)平均长度约为(98.0±6.7)mm,近段位于股骨附着印迹的MCL宽度平均约为(9.6±1.3)mm,距离内上髁后方长约4.8 mm,位于关节面的MCL表面宽度约为(14.6±3.1)mm;内侧半月板胫骨部分和内侧半月板股骨部分组成深层内侧副韧带(deep medial collateral ligament,dMCL)[2]。PMC解剖构成:内侧半月板后角、OPL、5个半膜肌腱鞘附着部、POL。OPL起源于胫骨髁内侧,半膜肌的胫骨侧肌腱延续过来,于同样来自内侧关节囊部分纤维融合,走形斜向外上方,止点位于股骨外上髁的腓肠豆,行径POL部分纤维与腓肠肌肌腱和关节囊融合。解剖学研究长约39.5 mm,宽约22.6 mm。POL位于股骨附着印迹距离内收肌结节远端约为7.7 mm、后方约6.4 mm、距离腓肠肌结节远端约1.4 mm、前方约2.9 mm,部分与关节囊融合,止点位于胫骨内侧髁。从解剖结构看,PMC构成包括关节内和关节外组织,不能将PMC结构等同于MCL,同样MCL损伤不等同于PMC损伤。生物力学研究发现[3],PMC在维持膝关节外翻和旋转稳定性方面均起重要作用。
3.2 初始诊断PMC损伤
解剖上看,MCL与PMC结构相近,本研究7例患者均MCL严重损伤和PMC损伤。是否单独出现PMC损伤?由于样本量较少,有待进一步研究。初始诊断主要依靠MRI及物理学体检。常见MCL损伤在物理学体检发现:膝关节在屈曲30°时外翻应力试验为阳性;膝关节在0°位下外翻应力试验阴性[4]。原因在于当膝关节完全处于0°条件下,PMC、后侧关节囊部分被拉紧,外翻应力试验很难出现阳性结果;当膝关节处于屈曲30°时外翻应力作用下,PMC松弛,导致膝关节进行外翻应力试验时容易出现阳性结果。7例患者术前MRI均提示MCL损伤。由此推理,膝关节30°外翻应力试验阳性、0°位下外翻应力试验阴性、MRI均提示MCL损伤,提示单独MCL损伤。膝关节屈曲30°时及0°外翻应力试验均阳性、MRI均提示MCL损伤,提示PMC及MCL均损伤。如果此时运用MRI及物理学体检诊断PMC损伤进行切开修复手术时,从PMC解剖构成看,遗漏内侧半月板、交叉韧带是否损伤等问题,即使强行修复,术后很难达到理想的临床效果,治疗存在缺陷。本研究7例患者术前与术后2个月膝关节疼痛VAS评分为(5.4±0.3)和(2.3±1.1)分,比较差异有统计学意义(P<0.05),表明术后疼痛好转。推断原因在于既治疗了膝关节稳定性,同时处理了内侧半月板及交叉韧带损伤问题。至于膝关节远期功能问题,由于随访时间较短,有待进一步研究。
3.3 关节镜下辅助诊断PMC损伤及处理
膝关节镜是目前运动医学诊断及处理关节内疾病首选的治疗手段。关节镜下进行探查,明确疾病损伤类型,可信度高。POL及OPL损伤关节囊部分、内侧半月板后角损伤都可以在关节镜下进行探查,这些结构组成PMC,故关节镜下可以发现急性PMC损伤的一些征象。关节镜技术处理内侧半月板后角损伤是膝关节镜常见手术之一,约占膝关节全部的手术比例约为10.0%~20.0%[5]。如果内侧半月板损伤不进行手术处理,可加剧半月板纤维连续性中断,结局是失去对关节的有效保护,产生关节内侧间室的骨性关节炎发生[6]。关节镜下同样发现PMC结构中两个最重要的POL及OPL关节囊部分撕裂,如果出现撕裂,内侧半月板不稳定,容易松动,容易上抬。本研究5例患者出现内侧半月板后角容易上抬(71.4%),容易出现上抬,说明半月板胫骨、股骨侧韧带损伤,半月板失去韧带作用容易松弛。单纯内侧副韧带损伤很难出现上抬。3例患者出现内侧半月板后角损伤或松弛(42.8%),内侧半月板后角属于PMC组成,不能遗漏对半月板损伤处理。7例患者全部出现内侧半月板后角周围关节囊韧带复合体损伤(100.0%),符合PMC组成损伤,PMC组成中重要的POL和OPL结构均与内侧关节囊相融合,也是造成容易上抬的原因。7例患者全部不需要特殊体位轻松观察到内侧半月板后角(100.0%),常规内侧半月板后角在关节镜处理过程中,难点在于良好的暴露,强行进入容易造成软骨的医源性损伤,术中常常很难在满意的暴露下操作[7]。近期很多学者尝试进行内侧副韧带松解术,以期达到内侧间隙加大,便于半月板后角损伤关节镜下处理,松解不够,观察仍然困难[8-10]。7例患者关节镜进入内侧间室不需要任何松解及特殊体位,直接观察到后角,说明内侧间室距离较大。本文从另外辅助切开手术看,POL均撕裂,锚钉缝合MCL,同时缝合固定POL,不能遗漏缝合固定POL,为治疗提供方向。可吸收锚钉具备把持力强、精确复位固定等优点[11-12]。膝关节术后2个月在膝关节屈曲30°和0°位外翻应力下与健侧膝比较,差异无统计学意义(P>0.05),说明术后间隙正常,膝关节稳定性得到恢复。
综上所述,当外伤患者MRI提示MCL损伤,体检膝关节在屈曲30°及0°位下外翻应力试验阳性,应高度怀疑急性PMC损伤。关节镜下探查如果有轻松观察半月板后角、内侧半月板后角损伤或者松动、内侧半月板周围关节囊韧带复合体损伤、内侧半月板容易上抬等表现,考虑有PMC损伤。这样术中处理不会遗漏,一期就能处理损伤的半月板及PMC韧带结构,而不是只修复MCL。本研究重点在于诊断,也为治疗提供方向,术后功能恢复有待下一步大样本进行总结观察。
参 考 文 献:
[1]CRISCENTI G, DE MARIA C, SEBASTIANI E, et al.Reconstruction of medial patello-femoral ligament: Comparison of two surgical techniques[J]. J Mech Behav Biomed Mater, 2016,54: 141-148.
[2]LAPRADE R F, ENQEBRETSEN A H, LY T V, et al. The anatomy of the medial part of the knee[J]. J Bone Jiont Surg Am, 2007,89(9): 2000-2010.
[3]ZHANG H, SUN Y, HAN X, et al. Simultaneous reconstruction of the anterior cruciate ligament and medical collateral ligament in patients with chronic ACL-MCL lesions: a minimum 2-year follow-up study[J]. Am J Sports Med, 2014, 42(7): 1675-1681.
[4]TAKETOMI S, UCHIYAMA E, NAKAGAWA T, et al. Clinical features and injury patterns of medial collateral ligament tibial side avulsions: “Wave sign” on magnetic resonance imaging is essential for diagnosis[J]. Knee, 2014, 21(6):1151-1155.
[5]MORDECAI S C, AL-HADITHY N, WARE H E, et al. Treatment of meniscal tears: An evidence based approach[J]. World J Orthop,2014, 5(3): 233-241.
[6]MATHENY L M, OCKULY A C, STEADMAN J R, et al. Posterior meniscus root tears: associated pathologies to assist as diagnostic tools[J]. Knee Surg Sports Traumatol Arthrosc, 2015, 23(10):3127-3131.
[7]ATOUN E, DEBBI R, LUBOVSKY O, et al. Arthroscopic transportal deep medial collateral ligament pie-crusting release[J].Arthrose Tech, 2013, 2(1): e41-e43.
[8]MIHAKO W M, WOODARD E L, HEBERT C T, et al.Biomechanical validation of medial pie-crusting for soft-tissue balancing in knee arthroplasty[J]. J Arthroplasty, 2015, 30(2): 296-299.
[9]DE MAESENEER M, MARCELIS S, BOULET C, et al. Ultrasound of the knee with emphasis on the detailed anatomy of anterior,medial, and lateral structures[J]. Skeletal Radiol, 2014, 43(8):1025-1039.
[10]JAVIDA P, AHMED M, KAAR S G. Arthroscopic release of the deep medial collateral ligament to assist in exposure of the medial tibiofemora compartment[J]. Arthrosc Tech, 2014, 3(6):e699-e701.
[11]RUSS S D, TOMPKINS M, NUCKLEY D, et al. Biomechanical comparison of patellar fixation techniques in medial patellofemoral ligament reconstruction[J]. Am J Sports Med,2015,43(1): 195-199.
[12]ANDREWS S H, RATTNER J B, JAMNICZKY H A, et al. The structural and compositional transition of the medial roots into the fibrocartilage of the menisci[J]. J Anat, 2015, 226(2): 169-174.

