觉醒型脑卒中的临床研究
曹来伟 张兆辉
觉醒型脑卒中是指患者睡觉前是无症状的,醒来后出现神经系统缺失症状的急性脑梗死患者。由于不知道具体发病时间,常排除在溶栓治疗之外。但觉醒型脑卒中入院症状重,预后差,溶栓治疗比例低。因此,需要对其危险因素进行研究,做好二级预防。常见的高血压病、糖尿病、高脂血症等脑血管危险因素在觉醒型与非觉醒型脑卒中患者之间的研究有很多,且还存在争议,但对于高尿酸血症、H型高血压病、糖尿病合并高血压病、三高(高血压病、高脂血症、糖尿病)等单一或多种因素合并的研究少之又少,同时对于觉醒型脑卒中牛津郡社区脑卒中临床分型(ocsp)研究也很少。因此,本研究着重对这些进行探讨。
1 对象与方法
1.1 研究对象
连续收集本院神经内科2016年11月-2017年11月住院的急性脑梗死患者作为研究象。纳入标准:(1)脑梗死均符合2010年中国急性缺血脑卒中诊治指南的诊断标准;(2)发病到入院时间<7 d;(3)脑CT/MRI有责任梗死病灶;排除标准:(1)短暂性脑缺血发作、陈旧性脑梗死;(2)颅内出血;(3)其他脑病者;(4)排除合并有肝脏、肾脏及肺等重要脏器功能衰竭者;(5)排除恶性肿瘤患者。
1.2 收集内容
连续回顾性收集本院神经内科2016年11月-2017年11月住院的急性脑梗死患者,并严格按纳入排除标准收集。按觉醒型脑卒中定义:患者睡觉前是无症状的,醒来后出现神经系统缺失症状的急性脑梗死患者。根据定义分为觉醒型脑卒中(WUS)患者和非觉醒型脑卒中(NWUS)患者两组。收集患者性别、年龄、牛津郡社区脑卒中研究分型(OCSP)、影像学资料,脑卒中危险因素(高血压病、糖尿病、冠心病、房颤、心脏瓣膜病、其他心脏病、脑梗史或TIA发作史、抽烟史、过量饮酒史、高胆固醇血症、高甘油三脂血症、混合型高脂血症、高同型半胱氨酸血症、高尿酸血症、H型高血压病、糖尿病合并高血压病、三高症(高血压病、高脂血症、糖尿病)等),是否进行溶栓治疗。注:收集患者入院后24 h内抽血检验的第1次实验室。
1.3 收集内容确定
糖尿病的定义:既往糖尿病史或脑卒中急性期后血糖2次以上超过正常值,空腹血糖=7.0 mmol/L,餐后2 h血糖=11.1 mmol/L; 高血压病的定义:既往有高血压病史或脑卒中急性期过后未使用降压药非同日血压2次以上超过正常值,满足:收缩压=140 mmHg和(或)舒张压=90 mmHg;高尿酸血症的定义:男性和绝经后女性血尿酸>420 μmol、绝经前女性>358 μmol可以诊断为高尿酸血症; 吸烟史:发病前吸烟=10支/d,并已持续超过5年,或戒烟5年以内;饮酒史:男性纯酒精摄入量≥50 g/d,女性纯酒精摄入量≥25 g/d,持续6个月以上; 房颤:既往有房颤病史或患者入院时经心电图证实存在房颤;高同型半胱氨酸血症:中国8年制实验诊断学Hcy值参考范围4.7~13.9,>15为高同型半胱氨酸血症;高胆固醇血症:总胆固醇>5.2 mmol/L;高甘油三脂血症:甘油三脂>1.7 mmol/L;混合型高脂血症:总胆固醇>5.2 mmol/L和甘油三脂>1.7 mmol/L;H型高血压病:高血压病合并高同型半胱氨酸血症;牛津郡社区脑卒中研究分型(OCSP)OCSP临床分型标准:(1)完全前循环梗死(TACI)。表现大脑高级神经活动(意识、失语、失算、空间定向力等)障碍;同向偏盲;对侧三个部位(面、上肢与下肢)较严重的运动和(或)感觉障碍。多为MCA近端主干,少数为颈内动脉虹吸段闭塞引起的大片脑梗死;(2)部分前循环梗死(PACI)。表现偏盲、偏瘫、偏身感觉障碍及高级神经活动障碍较TACI局限或不完全。提示是MCA远端主干。各级分支或ACA及分支闭塞引起的中小梗死;(3)后循环梗死(POCI)。表现椎-基底动脉综合征,如同侧脑神经麻痹及对侧感觉障碍及小脑功能障碍等;(4)腔隙性脑梗死。表现各种腔隙性综合征,如纯运动性轻瘫、纯感觉性脑卒中、共济失调性轻偏瘫等。大多数是基底核或脑桥小穿通支病变引起的小腔隙灶,梗死灶直径<1.5 cm~2.0 cm。
1.4 统计学处理

2 结 果
觉醒型脑卒中患者占新发脑梗死患者24.05%(70/221),其中男性占68.57%(48/70),平均年龄(66.29±15.20)岁,觉醒型脑卒中与非觉醒型脑卒中组的年龄、性别等临床基线特征没有统计学差异。2组的危险因素高血压病、糖尿病、冠心病、心脏瓣膜病以及其他心脏病史、既往脑梗死或TIA发作史、抽烟史、过量饮酒史、高胆固醇血症、高甘油三酯血症、混合型高脂血症、高同型半胱氨酸血症、高尿酸血症、糖尿病合并高血压病、三高(高血压病、高脂血症、糖尿病)、抽烟合并过量饮酒等危险因素均无统计学差异(P>0.05),而房颤、H型高血压病在觉醒型脑卒中患者中比例较高(P<0.05),logistic回归分析显示觉醒型脑卒中与非觉醒型脑卒中组比较房颤OR(95%CI)是2.74(1.28~5.86),H型高血压病OR(95%CI)是1.81(1.04~3.15)(表1~2)。
2组牛津郡社区脑卒中临床分型占比比较具有统计学差异(P<0.05)。觉醒型脑卒中患者腔隙性脑梗死占比最高,占34.28%(24/70),其次是完全前循环供血区梗死占32.86%(23/70),其次部分前循环供血区梗死占20.00%(14/70),最少的是后循环供血区梗死12.86%(9/70)。
觉醒型脑卒中组与非觉醒型脑卒中组在临床分型上危险因素中,完全前循环供血区梗死的高尿酸血症存在明显差异(P<0.05)。高血压病、糖尿病、冠心病、心脏瓣膜病以及其他心脏病史、既往脑梗死或TIA发作史、抽烟史、过量饮酒史、高胆固醇血症、高甘油三酯血症、混合型高脂血症、高同型半胱氨酸血症、三高(高血压病、高脂血病、糖尿病)、抽烟合并过量饮酒等危险因素在觉醒型脑卒中组与非觉醒型脑卒中组各分型中无统计学差异(P>0.05)(表3)。
就觉醒型脑卒中患者来说,高血压病占比最高51/70(72.85%), 接来下高同型半胱氨酸血症 41/70(58.57%), 两者同时升高即H型高血压病达到34/70(45.87%),高尿酸血症31(44.29%)。觉醒型脑卒中牛津郡社区脑卒中分型中危险因素比较发现,房颤、高尿酸血症在4种分型中有统计差异(P<0.05),在完全前循环供血区梗死中比例最高,其他危险因素在临床分型中无明显差异(P>0.05)(表4)。
在溶栓治疗上觉醒型脑卒中患者溶栓比例为2.86%,而非觉醒型脑卒中患者溶栓比例为5.43%,2组比较没有统计学差异(P>0.05)。觉醒型脑卒中组与非觉醒型脑卒中组腔隙性脑梗死患者中溶栓比例都为0。

表1 2组一般资料比较

表2 Logistic回归分析
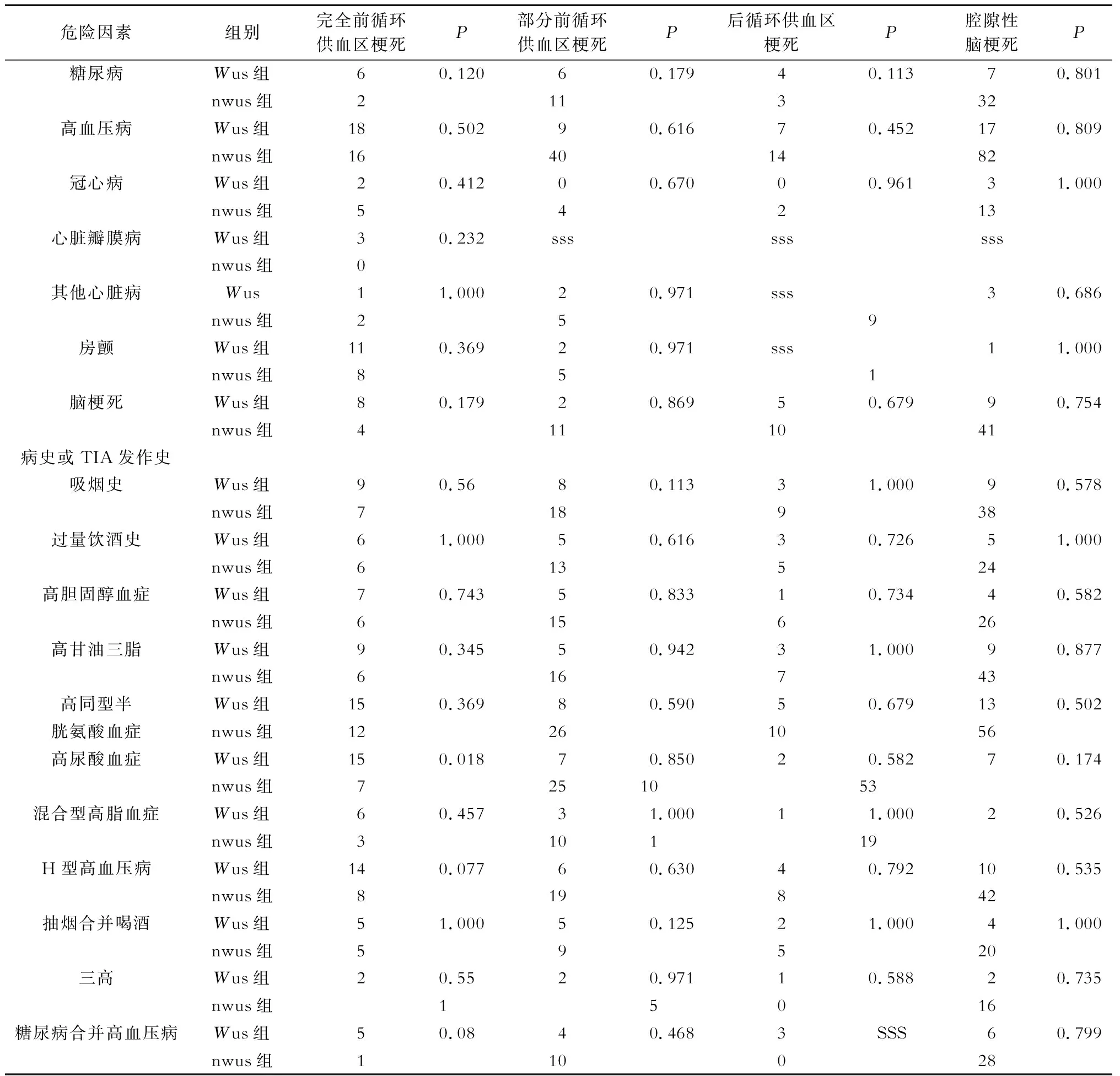
表3 觉醒型脑卒中组与非觉醒型脑卒中组各临床分型的危险因素比较
3 讨 论
本研究发现觉醒型脑卒中患者占新发脑梗死患者24.05%(70/221),其中男性占68.57%(48/70),平均年龄(66.29±15.20)岁,觉醒型脑卒中组与非觉醒型脑卒中组的年龄、性别等临床基线特征没有统计学差异。本研究符合大多研究发现觉醒型脑卒中患者占8%to 28%以及2组在临床基线特征相似[1-2]。
房颤主要引起栓塞性脑卒中,房颤不仅是脑卒中发生的危险因素,也是影响其严重程度的危险因素,它主要是心脏脱落的栓子引起血管堵塞,房颤所致脑卒中没有充分的侧支循环形成,因此房颤所致的脑卒中患者的大脑低灌注更严重、梗死面积更大,常引起大面积皮质梗死[3]。

表4 觉醒型脑卒中分型的危险因素比较
自主神经张力异常、自主神经重构、交感与副交感神经调节失平衡、过度支配、分布不均都是导致房颤的重要原因[4]。由于自主神经张力的变化,清晨房颤发作较多,因此这可能造成了觉醒型脑卒中的发生。
同型半胱氨酸水平升高后会在血管内皮细胞内过分堆积,可直接和间接导致血管内皮的损伤,还可以增加内皮素、氧自由基和过氧化氢的生成。氧自由基和过氧化氢可以氧化脂质形成低密度脂蛋白,使其形成泡沫细胞,使血管内壁厚度增加,缩小管腔体积。它与高血压病协同作用,比单独存在一项水平升高增加约5倍风险[5]。高同型半胱氨酸血症通过氧化应激反应产生大量自由基,刺激血管壁,造成内皮细胞受损,使内皮源性NO、内皮素(ET)等舒张血管的物质合成减少,血管扩张性降低,血管硬化,造成血压增高[6]。由于自主神经张力的变化,高血压病患者血压波动性更大,夜间血压下降,而清晨血压激增,将增加脆弱的动脉粥样硬化斑块破裂,引发心血管事件风险,由于两者协同,本身心血管发生风险更高,因此在清晨自主神经变化时血压波动引发斑块脱落造成觉醒型脑卒中的发生[7]。
本研究发现高尿酸血症在完全前循环供血区梗死中比例较高,且与其他各分型比较存在统计学差异,而且与非觉醒型脑卒中组比较在完全前循环供血区梗死也存在统计学差异。高尿酸血症患者血清尿酸水平升高,导致血管平滑肌细胞增殖,刺激单核细胞趋化蛋白合成,继而造成动脉粥样硬化的发生、发展。高尿酸水平可促进低密度脂蛋白、胆固醇的氧化,加速脂质过氧化反应,增加氧自由基的生成,从而加重对血管内皮细胞的损伤,增加肾素-血管紧张素系统的活性,加快动脉粥样硬化的进展,同时与高血压病、糖尿病、高脂血症等协同作用于血管。高尿酸血症能加重脑组织的缺血、缺氧程度,使患者局部脑组织的氧化自由基生成增多,从而增加局部缺血损伤,扩大原有的梗死面积,加重神经功能缺损程度[8]。
觉醒型脑卒中与非觉醒型脑卒中患者临床分型存在统计学差异。有研究发现觉醒型脑卒中入院时有更严重的症状,NIHSS评分更高[9]。OCSP分型主要是根据临床症状来分型,腔隙性脑梗死的症状显然要轻于完全前循环或部分前循环供血区梗死,因此NIHSS评分要低。觉醒性脑卒中患者完全前循环供血区梗死比例远高于非觉醒型脑卒中,腔隙性脑梗死远低于非觉醒型脑卒中。
觉醒型脑卒中由于睡眠中发病,此类患者由于确切发病时间不知道,常常被排除在溶栓治疗之外。这使得本适合溶栓治疗的患者得不到溶栓治疗而预后较差,而且相比于非觉醒型脑卒中患者入院时有更严重的症状,且预后也更差[10]。有研究发现觉醒型脑卒中患者溶栓治疗比例相当低[11]。本研究觉醒型脑卒中患者溶栓比例为2.86%,而非觉醒型脑卒中患者溶栓比例为5.43%,两者比较没有统计学差异(P>0.05)。本研究中2例觉醒型脑卒中患者进行了溶栓治疗是因为患者在醒来前不久刚上过厕所时未发现有神经系统缺失症状,然后不久后醒来发现症状,因此还没有错过溶栓时间窗。有研究发现大多数觉醒型脑卒中起病时间接近与醒来的时间,因此或许更合适的时间定义觉醒型脑卒中的发病时间和治疗时间窗或许是症状被发现的时间而不是最后知道是正常的时间来算起[12]。
多数研究发现2组溶栓比例存在统计学差异,但本研究可能是由于样本量太小,故存在差异,但本研究结果显示觉醒型脑卒中溶栓比例确实很低,因为很多患者入院时因不知道具体发病时间,发病时间从睡觉前算起,而且很少用到影像学来判断觉醒型脑卒中患者的发病时间,因此还需要向这方面努力,再有一方面可能是医务人员对觉醒型脑卒中研究和重视度程度不够,患者本身可能对觉醒型脑卒中了解程度不够,往往发现症状后觉得可能休息一段时间就好了,再者有些发病于夜间,交通不便或意识上不重视而错过溶栓时间窗。这需要后期加大对觉醒型脑卒中这一概念的宣传力,提高民众的意识,时间就是大脑。
综上所述,房颤、H型高血压病是觉醒型脑卒中的危险因素。觉醒型脑卒中临床分型常见于腔隙性脑梗死。觉醒型脑卒中组与非觉醒型脑卒中组的临床分型发生比例有差异。房颤、高尿酸血症在觉醒型脑卒中患者临床OCSP分型中发生完全前循环供血区梗死较多见,常导致觉醒型脑卒中患者症状较重。觉醒型脑卒中与非觉醒型脑卒中两者在临床分型中高尿酸血症可能更易导致觉醒型脑卒中完全前循环供血区梗死的发生。觉醒型脑卒中患者往往进行溶栓治疗的比例较低。

