急性缺血性脑卒中患者静脉溶栓后早期神经功能恶化的研究
徐广会 王蕾 张仲 何柳 方升 姜帅 龚蕉椒
急性缺血性脑卒中的早期神经功能恶化(early neurologic deterioration, END)在临床上较为常见,常预示着预后不良,可导致严重的神经功能缺损,增加致残率及病死率。针对急性缺血性脑卒中静脉溶栓治疗中END的危险因素、发病机制、脑卒中病因分型等也是目前研究的热点。END的界定目前存在争议,有些研究界定为入院24 h后NIHSS评分≥2分[1],或者入院后24 h NIHSS评分≥4分[2],甚至有些研究将END界定为脑卒中后48~72 h NIHSS评分下降4分[3],END的定义不同也导致了研究结果存在差异。虽然静脉溶栓治疗的有效性已经得到全世界的认可及执行,但相比非溶栓治疗,静脉溶栓是否增加END的发生率目前仍存在较大的争议,本研究主要对急性缺血性脑卒中患者静脉溶栓后END的发生率是否有别于非溶栓治疗展开研究。
1 对象与方法
1.1 研究对象
连续收集2014年7月-2016年2月成都市第三人民医院神经内科169例发病4.5 h内急性缺血性脑卒中患者进行回顾性研究。急性缺血性脑卒中患者在起病后3~4.5 h内接受治疗,并在至少24 h内接受专业神经内科医生评估神经功能缺损情况,入院24 h后或24 h内病情加重时行头颅CT或MRI检查。本研究方案经本院伦理委员会批准,患者及其家属治疗前签署知情同意书。
纳入标准:年龄18~80岁,发病4.5 h内,有明确神经功能缺损,经头颅CT排除脑出血,患者或家属知情。排除标准:活动性出血,严重心肝肾功能不全病史,既往3个月内头部严重外伤或脑卒中病史,既往颅内出血病史,颅内占位,近期颅内或脊髓手术,降压治疗后血压仍高于185/110 mmHg,血糖<2.7 mmol/L,CT提示多个脑叶梗死(低密度面积>1/3大脑半球面积)。
1.2 治疗
入组患者根据患者或家属知情情况下同意或不同意分为静脉溶栓组或非溶栓组。溶栓组给予阿替普酶(德国勃林格殷格翰药业有限公司)0.9 mg/kg,最大剂量90 mg,最初10%在1 min内静脉推注完成,剩余90%于1 h内匀速静脉泵入,余治疗同脑梗死常规处理。非溶栓组入院后给予阿司匹林肠溶片300 mg口服抗血小板聚集治疗等脑梗死常规处理。
1.3 基线资料及评价指标
(1)基线资料:收集患者性别、吸烟、饮酒,高血压病、糖尿病、高脂血症、脑梗死、心脏病、房颤等病史,发病前服用抗血小板聚集、抗凝、降压、降糖、他汀等药物,血小板计数,INR值,总胆固醇,收缩压,舒张压,发病前mRS评分;(2)评价指标:评估入院时NIHSS评分,入院24 h NIHSS评分,根据NIHSS评分变化判断有无早期神经功能恶化,入院24 h后或24 h内病情加重时行头颅CT或MRI检查,根据影像学判断是否为缺血进展、症状性出血或脑水肿。
1.4 END的界定及分型
选择入院后24 h NIHSS评分≥2分界定为END,并且根据影像学分为3组:缺血进展、症状性出血和脑水肿。其中症状性出血界定为由于脑出血占位效应引起NIHSS评分增加≥2分。脑水肿界定为最初的脑梗死病灶在除外出血时出现明显占位效应,导致NIHSS评分增加≥2分。缺血进展界定为最初的脑梗死病灶扩大或者新出现其他的脑梗死病灶导致的NIHSS评分增加≥2分,由于根据MRI中弥散加权像可以清楚地界定是否为缺血进展,但通过CT的判断相对困难,在这些病例中在除外症状性脑出血和脑水肿后仍将其归为缺血进展。如果有两种或两种以上的原因导致NIHSS评分增加,选择最可能导致症状加重的原因作为主要的END分型。
1.5 统计学处理

2 结 果
2.1 基线资料比较
2组性别、吸烟、饮酒,高血压病、糖尿病、高脂血症、脑梗死、心脏病、房颤等病史,发病前服用抗血小板聚集、抗凝、降压、降糖、他汀等药物,血小板计数,INR值,总胆固醇,收缩压,舒张压,发病前mRS评分等基线资料均无明显差异(P>0.05)(表1)。
2.2 入院时NIHSS评分与入院24 h后NIHSS评分比较
入院时溶栓组与非溶栓组NIHSS评分无明显差异(Z=-0.178,P=0.239),非溶栓组入院24 h后NIHSS评分与入院时NIHSS评分无明显差异(Z=-0.086,P=0.932),但溶栓组入院24 h后NIHSS评分与入院时NIHSS评分比较有明显差异(Z=-4.629,P=0.001),且入院24 h后NIHSS评分<入院时NIHSS评分(表2)。
2.3 早期神经功能恶化的发生率
溶栓组共发生END 21例(11.70%),其中症状性出血10例(8.47%)、脑梗死进展5例(4.24%)、脑水肿6例(5.08%)。非溶栓组共发生END 6例,其中症状性出血1例(1.96%)、脑梗死进展3例(5.88%)、脑水肿2例(3.92%)。2组无论在END还是症状性出血、脑梗死进展、脑水肿均没有明显差异(P>0.05)(表3)。
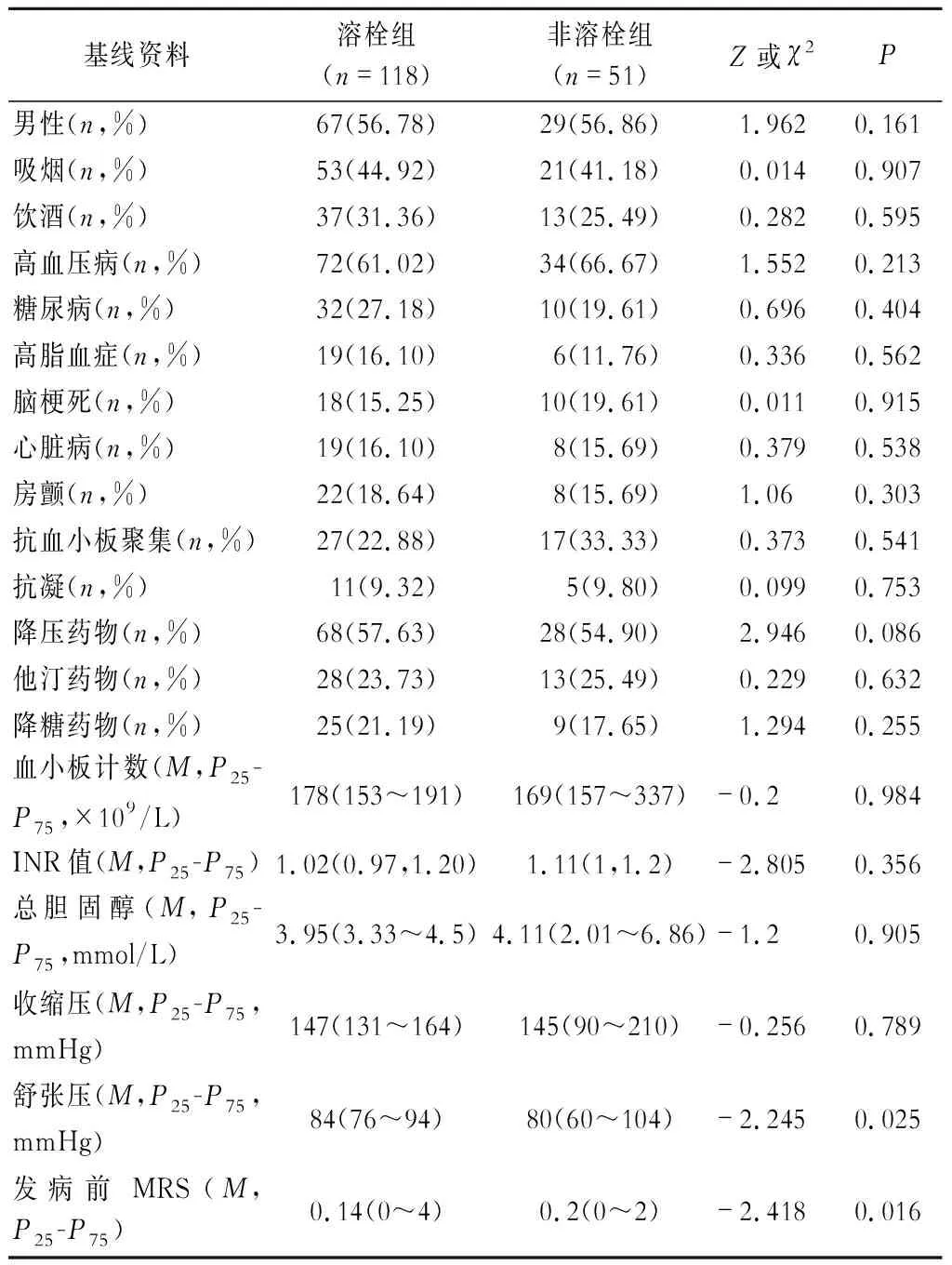
表1 溶栓组与非溶栓组基线资料比较
注:INR为国际标准化比率;MRS为改良Rankin量表评分

表2 溶栓组与非溶栓组动态NIHSS评分比较
注:NIHSS为美国国立卫生研究所卒中量表

表3 溶栓组与非溶栓组END发生率比较(%)
注:b为Fisher精确检验
3 讨 论
很多研究都将END定义为入院后24 h NIHSS评分≥4分或2分,本研究选择后者是因为考虑到目前急性缺血性脑卒中血管内治疗的快速发展、症状性脑出血的早期外科干预和脑卒中单元的普及,使对神经功能缺损的监测要求更高、更及时准确,以指导针对END的积极处理。既往大多数针对急性脑梗死静脉溶栓的研究中评估静脉溶栓的安全性主要集中在分析溶栓后症状性出血上,但综合评估静脉溶栓后早期神经功能恶化包括症状性出血、脑水肿及脑梗死进展更能全面地评估脑梗死静脉溶栓的安全性,以利于更积极地制订治疗方案。
本研究主要分析了脑梗死静脉溶栓后早期神经功能恶化的发生率,且与非溶栓组进行比较,溶栓组在不增加早期神经功能恶化的基础上改善了早期患者神经缺损症状,更加验证了静脉溶栓治疗的有效性与安全性。很多研究中END的发生率差别较大,本研究结果显示END的发生率仅为11.7%,与Leigh[2]的研究相近,但明显低于Sieqler[4](34%)、Kim[1](26.2%)等人的研究,考虑可能与本研究仅纳入了低龄患者(<80岁)有关,这些患者无论在动脉粥样硬化、血管脆性、脑梗死分型等方面不同于高龄患者,且高龄患者入院时神经功能缺损更严重[5]。
与非溶栓组症状性出血的发生率比较,溶栓组症状性出血发生率也没有显著增加。同时,相对与非溶栓患者入院后发生的脑梗死进展,静脉溶栓并未改善脑梗死患者的梗死进展,即使是在刻意剔除高龄患者后。Seners[6]研究发现,除了直接的病因如脑出血和恶性水肿,溶栓后不能解释的END与敏感血管信号的延伸独立相关,而敏感血管信号的延伸说明原位血栓的延伸或者再栓塞。因此,为了降低恶性临床事件的风险,对于静脉溶栓后是否需要快速启动抗栓治疗仍需进一步研究。同时,Awadh[3]研究分析,对于心源性栓塞患者来说,虽然静脉溶栓后二次栓塞形成发生几率很低,但二次栓塞还是被认为是心脏内或血管内血栓崩解出现的结果,同时动脉-动脉栓塞也是早期再发脑卒中的机制之一。
综上所述,本研究通过对比分析静脉溶栓与非溶栓脑梗死患者发现,静脉溶栓能够有效地改善脑梗死患者早期的神经功能,同时在治疗安全性上未增加早期神经功能恶化的发生率,这再次验证了脑梗死静脉溶栓治疗的安全有效。

