血栓通治疗原位肝移植患者肝动脉血流及其阻力指数的变化
孙建军,王维伟,陈国勇,魏思东,汤高枫,谢占涛,陈建斌,赵会博
肝移植术后可能出现各种并发症,而这些并发症常常非常严重,导致肝移植手术的失败。肝移植术后肝动脉的通畅对于移植肝功能的顺利恢复和减少胆道并发症的发生非常重要,肝动脉狭窄甚至闭塞是肝移植后严重危害肝移植患者生命的并发症。肝动脉血栓形成也是肝移植失败再次行肝移植术最为常见的因素。如何避免或降低肝移植术后肝动脉血栓形成成为一个重要的亟待解决的问题,其解决方法主要包括两个方面,一是血管技术的进步,另一个是活血化瘀、抗凝等药物及时有效的应用。血栓通粉针为自五加科植物三七主根提取的三七总皂甙(panax notoginosides,PNS)的灭菌水溶液,已被广泛应用于临床,具有活血祛瘀、扩张血管和改善血液微循环等功能,并可通过抑制炎症因子和氧硫化物等对上皮细胞的损伤和凋亡诱导作用,减轻肝移植术后肝动脉上皮细胞的损伤,促进肝动脉细小分支的形成,进而减少因动脉原因引起移植肝功能的损伤[1-4]。我们应用血栓通粉针治疗原位肝移植患者,观察了其对肝动脉血流及阻力指数的影响,为减少肝移植术后动脉并发症的发生提供新的治疗思路。
1 资料与方法
1.1 病例来源 2010年8月~2014年4月本移植团队行肝移植治疗的良性终末期肝病患者40例【失代偿期乙型肝炎肝硬化29例(其中行脾切除术12例)、失代偿期丙型肝炎肝硬化3例、Wilson病3例、其他5例】,男性25例,女性15例;年龄27~62岁,平均年龄54±9.93岁。本研究经本院医学伦理委员会审议批准,所有患者签署知情同意书。
1.2 肝移植及其术后免疫抑制治疗方案 所有患者均顺利接受手术,肝来源主要为尸体肝34例,亲属捐献6例。术后均采用Tac/MMF/Pred方案,即他克莫司(国药准字H20094027,杭州中美华东制药有限公司)0.1~0.2 mg·kg-1·d-1,分2次口服。在3月内,使其血药浓度维持在8~10 ng/ml,3~6月维持在6~8 ng/ml,6个月以后维持在5~6 ng/ml;吗替麦考酚酯钠(国药准字H20080380,华北制药股份有限公司)500 mg口服,2 次 /d,连续 6 个月;术后第 1 d、2 d,给予甲基强的松龙 500 mg静脉滴注,1次/d,第3 d,240 mg静脉滴注,以后每日减量40 mg,第7~8 d后改为醋酸泼尼松5 mg口服,1月后撤药。
1.3 活血化瘀治疗 采用随机数字表法将患者分为两组,每组20例,两组患者在人口学及疾病严重程度上无统计学差异,分别给予血栓通粉针剂【广西梧州制药(集团)股份有限公司】500 mg加入生理盐水250 ml中静脉滴注,1次/d,自术后即开始治疗,连续2 w或者给予生理盐水250 ml静脉滴注,连续2 w。
1.4 检测方法 使用Acuson Sequoia 512彩色多普勒超声诊断仪,探头频率设为3.5 MHz,采用连续、动态彩色多普勒血流显像(CDFI)测量左、右肝动脉血流和阻力指数;使用普朗SMT-100全自动生化分析仪检测血生化指标。
1.5 统计学分析 应用SPSS 13.0软件对数据进行统计学处理,计量资料以±s表示,组间比较采用重复测量数据的方差分析,采用Log-rank检验和Cox回归模型分别进行预后的单因素和多因素分析。P<0.05提示差异有统计学意义。
2 结果
2.1 总体情况 所有患者均顺利接受手术,无1例死亡病例,其中血栓通组发生并发症2例,分别为肝动脉血栓形成1例,肝动脉狭窄1例;对照组发生并发症3例,分别为肝动脉血栓形成2例,肝外胆管坏死引起胆漏1例,经肝动脉旁路移植术、肝动脉狭窄支架置入术和抗炎、护肝、利胆等处理后恢复,但均不纳入本研究进行评价。
2.2 两组肝动脉血流和阻力指数比较 两组患者术前和术后1个月肝动脉血流和阻力指数比较差异无统计学意义(t=1.392、t=2.115,P>0.05);术后 6 个月和18个月时,血栓通组肝动脉血流显著快于对照组(t=4.027、t=5.382,P=0.013、P=0.001),而阻力指数则显著低于对照组(t=5.128、t=4.936,P=0.003、P=0.026,表1)。
2.3 两组肝功能指标的比较 血栓通组术后1个月、6个月和18个月血清TBIL和ALT水平均显著低于对照组,差异有统计学意义(P<0.05),两组血清ALB和INR比较,差异均无统计学意义(P>0.05,表2)。
表1 两组肝动脉血流和阻力指数(±s)比较

表1 两组肝动脉血流和阻力指数(±s)比较
与对照组比,①P<0.05
例数 动脉血流(cm/s) 阻力指数血栓通组 治疗前 20 59.25±9.54 0.71±0.19术后1 m 19 51.22±12.11 0.66±0.13 6 m 18 61.32±11.87① 0.62±0.12①18 m 18 65.38±12.76① 0.68±0.11①对照组 治疗前 20 58.53±11.15 0.78±0.26术后1 m 17 47.18±14.25 0.72±0.14 6 m 17 51.33±13.24 0.71±0.11 18 m 17 53.45±11.43 0.75±0.14
表2 两组肝功能指标(±s)的比较
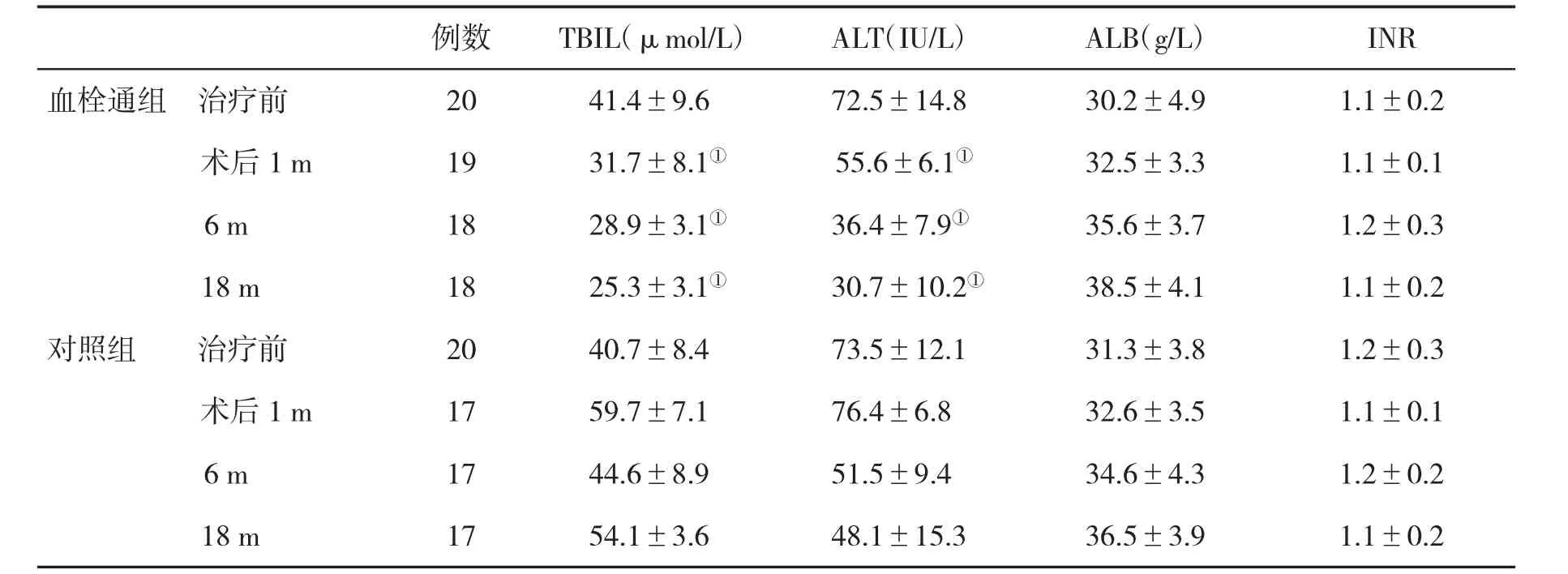
表2 两组肝功能指标(±s)的比较
与对照组比,①P<0.05
例数 TBIL(μmol/L) ALT(IU/L) ALB(g/L) INR血栓通组 治疗前 20 41.4±9.6 72.5±14.8 30.2±4.9 1.1±0.2术后1 m 19 31.7±8.1① 55.6±6.1① 32.5±3.3 1.1±0.1 6 m 18 28.9±3.1① 36.4±7.9① 35.6±3.7 1.2±0.3 18 m 18 25.3±3.1① 30.7±10.2① 38.5±4.1 1.1±0.2对照组 治疗前 20 40.7±8.4 73.5±12.1 31.3±3.8 1.2±0.3术后 1 m 17 59.7±7.1 76.4±6.8 32.6±3.5 1.1±0.1 6 m 17 44.6±8.9 51.5±9.4 34.6±4.3 1.2±0.2 18 m 17 54.1±3.6 48.1±15.3 36.5±3.9 1.1±0.2
3 讨论
肝脏移植是治疗各种终末期肝脏疾病唯一有效的方法[1]。但是,肝移植术后各种并发症,尤其是肝动脉并发症是严重危害肝移植术后患者生存亟待解决的难题。临床缺乏有效的预防和治疗方法。肝移植术后动脉并发症是以肝动脉血栓形成、扭曲、狭窄等为特征的严重并发症,也是肝移植失败再次行肝移植术最为常见的原因[2-5]。肝移植术后肝动脉并发症的诊断最简单、方便的检查为彩超检查,其对肝动脉血栓形成诊断的敏感性为60%~90%,特异性为64%~97%,尤其通过对移植肝动脉血流速度和阻力指数的监测,对判断移植肝动脉的变化至关重要[6-8]。上世纪80年代以前,肝移植动脉并发症发生率高达40%以上,致死率达55%,其中肝动脉狭窄通常并无临床症状,如果不及时发现并给予治疗,最终将有30%~65%发展为肝动脉血栓形成(HAT)。因此,及时彩超监测肝动脉血流及阻力指数非常重要。随着外科吻合及器官保存技术的提高,HAT发生率及致死率逐步有所减低,但目前术后动脉并发症的发生率仍然高达25%左右,其中有三分之一的患者因为肝动脉狭窄、扭曲及血栓形成后严重影响肝脏功能,甚至导致移植肝丢失,需要进行再次肝移植。近年,活体肝移植(LDLT)手术的逐渐增多,肝移植术后患者和移植肝的成活率明显提高,动脉吻合技术有了极大的提高,但动脉并发症仍然不能避免,90年代活体肝移植早期HAT发生率在22%~23%,即使活体供肝的冷热缺血时间明显缩短,但由于供肝获取过程和动脉重建术式并无特殊改变,活体移植肝动脉并发症发生率为0%~10%[6-8]。因此,仅仅重视肝动脉吻合技术仍是不够的,如何在肝动脉吻合技术之外找到进一步降低肝动脉并发症的方法是目前肝移植临床和基础研究亟待解决的难题。
供体肝脏的缺血-再灌注损伤造成的肝内动脉内皮细胞损伤及血流动力学的改变也是引起肝动脉并发症发生的主要原因之一。许多研究表明,肝脏的缺血-再灌注损伤与氧自由基增多、白细胞粘附、钙超载等有密切的关系[4,6-9]。由于肝内小动脉内皮细胞是缺血再灌注损伤的敏感部位,供体肝脏的缺血-再灌注影响肝内小动脉内皮细胞内氧化型黄嘌呤酶活性,导致肝内小动脉内皮细胞内黄嘌呤氧化酶的增多,进而中性粒细胞被激活后的呼吸爆发,线粒体的功能受损及儿茶酚胺的增多均可导致自由基大量生成,大量的氧自由基损害小动脉内皮细胞。由于小动脉内皮细胞内谷胱甘肽水平较肝细胞低,自由基对小动脉内皮的毒性作用比对肝细胞的作用要强得多,造成的损伤往往较大[10]。缺血-再灌注损伤影响肝内小动脉内皮细胞形态学改变以及细胞表面分子表达的改变,导致白细胞粘附及钙超载也是引发移植后小动脉炎症,进而引起小动脉狭窄甚至闭塞,最终形成HAT的重要原因[6-9]。
血栓通粉针为五加科植物三七主根提取的三七总皂甙的灭菌水溶液。血栓通粉针被广泛应用于临床,具有扩张血管,活血祛瘀,改善血液微循环等功能,并可通过抑制炎症因子及氧硫化物等对上皮细胞的损伤和凋亡诱导作用,从而减轻肝移植术后血管内皮细胞的损伤引起的血管并发症,进一步降低肝动脉血栓形成的几率[8,10-15]。本研究结果表明,血栓通组术后1个月、6个月和1年半后肝动脉血流明显好于对照组,肝动脉阻力指数低于对照组,并且血栓通组血清TBIL及ALT较对照组明显降低,说明血栓通能改善肝动脉的微循环灌注,从而减轻肝细胞及动脉内皮细胞的损伤,进一步改善肝动脉血流动力学的变化,降低肝动脉阻力指数,促进肝动脉血流,增加血液供应,进而保护肝功能。其作用机制可能通过以下途径:1、血栓通可使血液粘度下降,进而促使血流速度变快、扩张小血管及微血管,并进一步改善微循环及减轻组织缺氧,促进血管内皮细胞及新生毛细血管增生,最终甚至促进小动脉的再生[14-18],从而减少因小动脉内皮细胞损伤而导致其狭窄甚至闭塞并最终导致的HAT发生;2、血栓通粉针可上调某些损伤修复基因的表达及/或下调某些损伤相关基因表达,降低白细胞的黏附特性,从而减轻血管内皮细胞及肝脏细胞的炎症损害[18,19],减轻肝移植术后早期肝细胞肿胀,使得小动脉炎症减轻,也可能是血栓通针对小动脉损伤的保护机制之一[20]。
综上所述,虽然动脉吻合技术本身是减少肝动脉并发症的关键因素,尤其是发展更先进的显微外科技术最为重要,但是,单纯的血管外科吻合技术并不能完全避免肝移植术后肝动脉并发症尤其是肝动脉血栓形成的发生。因此,通过一些中成药物如血栓通粉针的应用,利用其复合的改善微循环等作用,从而对降低肝移植术后肝动脉并发症的发生产生较好的效果。
当然,多种药物尤其长期大量免疫抑制剂的应用、排斥及原发疾病的复发等,都会影响到小动脉内皮细胞的形态和功能,进而引发动脉并发症的发生,是否需要长期小剂量口服应用一些活血化瘀、改善微循环的中成药,持续对移植肝动脉血流等产生影响也是一个值得探索的课题。

