膀胱癌根治术后回肠膀胱尿流改道术后并发症及处理
王颖,郭晶晶,李思思
(郑州大学第一附属医院泌尿外科,河南郑州450052)
目前,根治性膀胱切除术仍然是肌层浸润性及高级别非浸润性膀胱癌的主要治疗方法,手术范围较广,涉及尿道、消化道、淋巴结以及女性子宫、附件系统,因此术后并发症的发生率较高[1]。据国内外文献[2-3]报道,这些并发症的发生率有很大差异(19%~64%)。有研究[4]分析了123个美国医疗中心国家质量改进计划的2 538例患者的临床数据,结果发现,30.5%的患者在根治性膀胱切除术后30 d内至少有1种并发症。根治性膀胱全切术后并发症的发生率也受到随访时间间隔的影响,因为许多并发症是在特定时间段发生的,如果给予足够的重视和及时恰当的处理,很多并发症是可以避免的。为了更好预防术后并发症的发生,提高护理质量,促进患者康复,现将我院此类患者的并发症发生情况及相应护理要点进行总结分析如下。
1 资料与方法
1.1 临床资料选取郑州大学第一附属医院2011年1月至2017年12月期间收治的膀胱癌患者86例,男52例,女34例;年龄44~72岁,中位年龄61岁;术前均经组织病理诊断为浸润性膀胱癌或T1G3期膀胱癌。
1.2 手术方式所有患者均进行了根治性膀胱切除及回肠膀胱尿流改道手术,其中40例选择开放手术,46例选择腹腔镜手术。
1.3 统计学处理采用SPSS 17.0处理相关数据,计数资料用百分数表示,比较用χ2检验,检验水准α=0.05。
2 结果
86例患者中仅1例因术中粘连由腹腔镜手术转为开放手术,其余患者均手术顺利。术后病理结果提示,pT1G3期患者7例,pT2a期患者37例,pT2b期患者24例,pT3期患者12例,pT4a期患者6例。术后早期并发症发生率分别为:切口感染15.1%(13/86)、肺炎12.8%(11/86)、切口延迟愈合9.3%(8/86)、下肢深静脉血栓7.0%(6/86)。晚期并发症发生率分别为:输尿管肠道吻合口狭窄18.6%(16/86)、肠梗阻10.5%(9/86)、腹壁疝7.0%(6/86)、造口狭窄5.8%(5/86)、泌尿系感染5.8%(5/86)、泌尿系结石3.5%(3/86)。术后并发症发生情况与年龄及术后病理分期均无关(P均<0.05)。见图1、2。
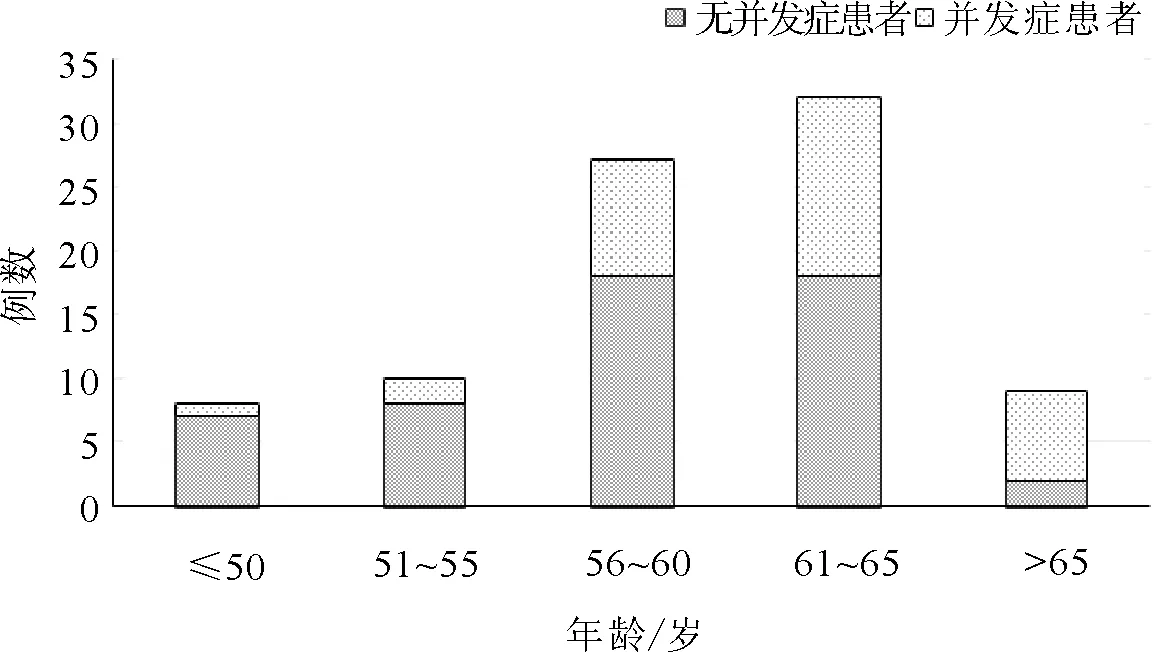
图1 术后并发症发生情况与患者年龄的关系
3 讨论
目前,膀胱癌的发病率呈逐年上升趋势,是我国最常见的泌尿系统恶性肿瘤之一。根治性膀胱切除及回肠膀胱尿流改道术是治疗浸润性膀胱癌及高级别非浸润性膀胱癌患者的一种经典手术方式,临床应用较多、技术较为成熟[5]。但即便如此,此类患者术后并发症的发生率仍然较高,有报道称全膀胱切除术的并发症发生率约为34.1%[6]。因此,全面了解根治性膀胱切除及回肠膀胱尿流改道术患者围手术期并发症的发生情况,对于尽早发现或预防此类患者术后并发症的发生就显得尤为重要。
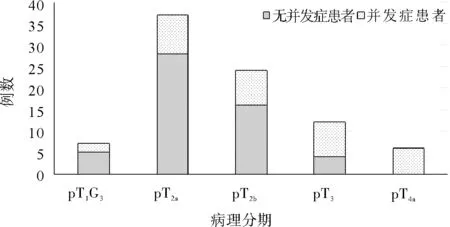
图2 术后并发症发生情况与术后病理分期的关系
本研究结果显示,术后早期并发症主要为切口感染和肺炎,发生率分别为15.1%、12.8%。这说明围手术期预防感染在此类患者中非常重要。在肠道准备方面,术前3 d应嘱患者进食低渣半流质饮食,可口服或静脉应用抗生素;术前1 d改流质饮食,并于术前晚餐后口服聚乙二醇电解质散剂,晚上8点后禁食,晚上10点后禁水,术日晨清洁灌肠1次,并留置胃肠减压管。由于患者术后卧床时间较长,肺部感染在术后肺部并发症中发生率较高,而且因患者抵抗力、自主咳痰能力下降,肺部感染治疗较为困难。积极有效的护理可以预防肺部感染的发生。遵医嘱应用化痰药物,常规雾化吸入,促进痰液咳出。当自主咳痰不完善时,指导患者定时规范拍背、深呼吸来诱导咳嗽排痰。
在远期并发症的发生率方面,本研究中输尿管回肠吻合口狭窄的发生率较高。研究[7]发现,输尿管回肠吻合的方法是影响输尿管回肠吻合口狭窄的重要因素,同时,输尿管缺血是输尿管肠吻合狭窄形成的另一重要原因,术中游离输尿管要注意保护其外膜,输尿管回肠膀胱吻合时注意防止张力过高而影响血供。在护理方面,一定要注意保持输尿管支架管的通畅,及时处理回肠分泌的肠黏液,防止输尿管流出道阻塞,避免感染、积水、组织水肿,促进吻合口良好愈合。
本研究中,此类患者腹壁疝的发生率为7.0%,低于国外相关报道[8]。对于术后腹壁疝的预防,术前应评估患者的营养状态、体质量指数等,术后注意观察造口周围有无出现凸起的包块,告知患者避免增高腹压,选用较软的底盘并佩戴合适的造口腹带,经临床评估后,必要时手术治疗。
肠梗阻是根治性膀胱切除术后最常见的并发症之一,有研究[9]报道,此类患者术后肠梗阻的发生率约为23%。对于此类患者,术前应了解患者营养状态、有无腹盆部手术及腹膜炎等病史,评估术后肠梗阻风险;术后给予静脉营养药物、减轻肠道水肿,加强腹部体征的观察,每天询问肛门排气情况,有无腹胀、腹痛、恶心、呕吐症状;妥善固定胃肠减压管,保持通畅,于肛门排气后可考虑拔除;鼓励患者床上活动、病情允许时尽早下床[10]。
在其他方面,如造瘘口的护理,术后应注意观察腹壁造瘘口肠管的颜色以及血供,如发现黏膜色泽暗红,说明血运不佳,应及时通知医生处理。另外一个关注的要点是观察造瘘口引流是否通畅,在更换尿液收集袋时,裁剪底盘大小要合适,过小可能无法粘贴牢固,过大可能导致造瘘口周围皮肤被尿液浸渍后出现湿疹甚至糜烂。同时,要防止深静脉血栓形成,鼓励患者及家属协助锻炼下肢活动,静脉用药改善血液的高凝状态。
同时,由于手术改变了患者原有的排尿方式,给患者日常生活造成了极大不便,患者难免会出现焦虑、抑郁等负性心理。加强心理护理,多与患者沟通,向患者及其家属讲解泌尿造口的重要性和永久性;让患者在心理上接受泌尿造口的排尿方式,以解除其忧虑、自卑感[11]。同时探索和尝试快速康复外科护理在此类患者围手术期的应用[12],减少住院时间、降低并发症发生率,促进患者康复。

