颅外段颈动脉粥样硬化重度狭窄病变的药物与血管内介入治疗对比
闫丙川
漯河市中心医院神经内科,河南 漯河 462000
缺血性脑卒中具有较高的致死、致残风险,其中30%左右患者为颅外段颈动脉粥样硬化病变所致[1-5]。因此,近年来普遍认为,对颅外段颈动脉粥样硬化狭窄进行有效治疗是缺血性脑卒中防治的关键之一[6-10]。相关研究显示,颈动脉粥样硬化狭窄的治疗关键在于对动脉粥样硬化部位的血栓形成和进展进行干预,并预防血栓脱落[11-14]。当前,临床主要采用外科治疗、血管介入治疗、内科药物治疗等方式对颅外段颈动脉粥样硬化狭窄患者进行治疗[15-20],其中血管内介入治疗[21-25]、内科药物治疗以其创伤小等特点在临床得到广泛应用。本次研究以近年来本院收治的颅外段颈动脉粥样硬化重度狭窄病变患者82例作为观察对象,分别采用内科药物和血管内介入方式进行治疗,以探讨两种治疗方式的临床效果。
1 资料与方法
1.1一般资料选取2013-09—2016-05漯河市中心医院收治的颅外段颈动脉粥样硬化重度狭窄病变患者82例,按照采用治疗方法的不同分为观察组(同时采用介入治疗和药物治疗)和对照组(只采用药物治疗)。观察组41例,男26例,女15例,年龄53~87(71.9±8.3)岁;入院检查显示,患者胆固醇(4.49±0.97)mmol/L,甘油三酯(1.70±0.82)mmol/L,NIHSS评分(17.9±8.4)分,mRS(4.7±2.1)分。对照组41例,男27例,女14例,年龄52~89(72.4±8.7)岁;胆固醇(4.52±0.93)mmol/L,甘油三酯(1.74±0.89)mmol/L,NIHSS评分(18.2±9.7)分,mRS(4.2±1.8)分。2组一般资料无明显差异(P>0.05),患者及其家属均签署知情同意书,本次研究已通过本院伦理委员会审批。
1.2纳入与排除标准纳入标准:改良Rankin评分(mRS)0~5分,神经功能缺损程度(NIHSS)0~20分;DSA、MRA、CTA或彩超等检查提示颅外段颈动脉狭窄程度70%~90%。排除标准:合并严重内脏功能障碍;颅外段颈动脉非粥样硬化病变所致狭窄;颅外段颈动脉狭窄程度在70%以下,或为血管闭塞。
1.3治疗方法对照组采用内科药物治疗:患者入院后给予其阿托伐他汀钙片20 mg口服,1次/d。同时视患者具体情况给予其微循环改善、抗凝、降纤、血压计血糖调控等对症治疗。其中,18例患者每日给予其阿司匹林肠溶片100 mg口服,23例患者每日加用硫酸氢氯吡格雷片75mg口服。
观察组采用颈动脉支架植入术联合球囊扩张术进行治疗:术前进行DSA检查,对血管狭窄程度和狭窄部位进行确认,并对患者进行心电图、血常规、胸片、生化全套等常规检查。术前3 d给予患者阿托伐他汀钙片20 mg/d,硫酸氢氯吡格雷片75 mg/d,阿司匹林肠溶片100 mg/d,并视其情况给予针对性治疗。术前6 h禁水禁食,术前1 h取尼莫地平注射液静脉泵入。在DSA指导下实施颅外段颈动脉介入治疗:行局部麻醉,采用Selding技术对股动脉进行穿刺,取6F导管鞘置入,行全身肝素化。在路径图导引下将导引导管送至预计位置,实施狭窄部位球囊预扩张,之后在导丝引导下将支架送入狭窄段,造影复查确认安装情况并释放支架。在支架释放后如患者残余狭窄仍在30%以上,则再次应用球囊进行后扩张。术中对患者生命体征严密观察,术后给予患者联合抗血小板治疗[26]。
1.4观察指标对2组治疗后3个月、9个月时脑血管事件发生情况进行观察,包括死亡、脑出血、脑梗死、短暂性脑缺血发作(TIA)等,根据介入治疗所选血管是否为责任血管将观察组分为责任血管组和非责任血管组,对其脑血管事件发生情况进行观察。
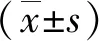
2 结果
2.13个月内预后情况2组在治疗后3个月内其病死率并无明显差异(P>0.05),但观察组脑血管事件总发生率明显低于药物治疗组,差异有统计学意义(P<0.05)。见表1。
2.212个月内预后情况2组治疗12个月病死率无明显差异(P>0.05),但观察组脑血管事件总发生率明显低于药物治疗组,差异有统计学意义(P<0.05)。见表2。
2.3介入治疗组预后情况责任血管组和非责任血管组术后12个月时其病死率和脑血管事件总发生率无明显差异(P>0.05)。见表3。
3 讨论
药物治疗和血管介入治疗作为当前临床应用最为广泛的两种颅外段颈动脉粥样硬化狭窄病变治疗方法[27-30],探讨二者对于颈动脉粥样硬化重度狭窄的临床治疗效果具有十分重要的意义[31-35]。颈动脉支架植入术是一种常用血管内介入治疗方法[36-39],可有效治疗颅外段颈动脉粥样硬化狭窄,可对狭窄进行解除,促进脑血流灌注得到改善,并可稳定动脉粥样硬化斑块[40-44]。当前,临床多项研究均已证实支架植入术在颅外段颈动脉粥样硬化狭窄治疗方面的有效性[45-46]和安全性[47-48]。有报道指出,30例颅外段颈内动脉狭窄患者经支架植入术治疗后,其手术成功率为100.00%,术后随访12个月内所有患者均未出现管腔再狭窄,且未见严重并发症[49-53]。有研究认为,对于劲动脉粥样硬化狭窄或梗阻性病变患者,如采用药物治疗手段无法有效改善患者的颈动脉狭窄程度,且患者存在明显脑血流动力学受损表现时,可采用支架内植入术对其进行治疗,以降低缺血性脑卒中风险[54-58]。本研究中对照组治疗后3个月、12个月时其脑血管事件总发生率分别为19.51%、41.46%,均显著高于观察组(P<0.05)。提示在颅外段颈动脉粥样硬化重度狭窄病变患者治疗方面,血管介入治疗同单纯药物治疗相比可更为有效的对脑血管事件进行预防。

表1 药物治疗组与介入治疗组3个月内预后比较 (n)

表2 药物治疗组与介入治疗组12个月内预后比较 (n)

表3 责任血管组和非责任血管组治疗后12个月预后比较 (n)
相关研究指出,对于行血管内介入治疗的颅外段颈动脉粥样硬化重度狭窄病变患者,其临床治疗效果同患者介入血管的选择之间存在一定相关性[59-64]。本研究中观察组11例患者行非责任血管介入治疗,30例行责任血管介入治疗,2组术后12个月脑血管事件发生情况无明显差异(P>0.05),表明介入血管的选择并不会对患者预后造成明显影响。但部分研究指出,部分非责任颈动脉重度狭窄患者在接受支架植入术后出现同侧急性缺血性脑卒中,可能同高灌注综合征有关,因此在采用血管内介入治疗技术对颅外段颈动脉粥样硬化重度狭窄患者进行治疗时,应在术前对其狭窄病变进行完善评估,包括脑血流灌注、狭窄程度等[65-70]。若患者术前评估并未发现明显脑血流灌注损伤,建议谨慎采用血管内介入术。
此外,本研究中观察组41例患者均未颈内动脉起始部狭窄,其中21例患者术后发生一过性颈动脉窦反射,通过给予患者多巴胺、异丙肾上腺素、阿托品后患者症状逐渐消失;1例出现穿刺点血肿,及时针对性处理后患者血肿吸收,所有患者均未出现脑过度灌注综合征、脑卒中、脑血管痉挛等严重并发症,表明血管内介入是一种安全的颅外段颈动脉粥样硬化重度狭窄治疗方法[71-75]。在颅外段颈动脉粥样硬化重度狭窄病变治疗中,同药物治疗相比,血管内介入治疗可有效降低患者近期和远期脑血管事件的发生风险,且治疗方案安全可靠,有利于改善患者预后,对于提高其生活质量具有十分积极的意义。

