血清降钙素原、白细胞介素6、肿瘤坏死因子α在糖尿病合并感染患者中的变化及临床意义
张丽华,李爱伏
随着社会不断发展,人民饮食等生活习惯发生了重大的变化,糖尿病发病率和病死率呈逐年升高趋势,使人们生命健康和生活质量受到严重威胁。糖尿病患者容易并发感染,感染又会致糖尿病加重,且糖尿病患者一旦感染会引起多种并发症甚至导致器官衰竭[1]。糖尿病合并感染患者存在不易治愈和病程长等特点,是导致患者致残和致死的原因之一[2]。感染在糖尿病患者中的发生率为36.8%~55.9%[3],故早期发现并及时治疗对改善患者预后至关重要[4]。本研究回顾性分析2018年1月—2019年1月我院收治的230例糖尿病患者的临床资料,旨在探讨血清降钙素原(PCT)、白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α)在糖尿病合并感染患者中的变化及临床意义,现报告如下。
1 资料与方法
1.1一般资料 按照是否合并感染将230例糖尿病患者分为未感染组110例和感染组120例。纳入标准:①肝、肾功能正常患者;②患者配合治疗并签署知情同意书;③糖尿病诊断符合1999年WHO糖尿病诊断标准[5]。排除标准:①有高血压病史者;②合并较为严重心力衰竭者;③存在其他感染性疾病或自身免疫性疾病者。感染诊断依据临床症状、体征,血、尿常规以及影像学、病原学检查结果[6]。另选取同期体检健康者60例作为对照组。未感染组中男74例,女36例;年龄41~62(48.56±2.18)岁;糖尿病病程5~20(14.63±1.48)年。感染组中男79例,女41例;年龄40~65(48.46±2.20)岁;糖尿病病程7~23(14.98±1.78)年;普通感染(社区获得性肺炎)53例,脓毒症67例。对照组中男36例,女24例;年龄40~60(48.26±2.15)岁。本研究经医院伦理委员会审核批准通过。
1.2研究方法 糖尿病患者入院后24 h内及第3日、第5日清晨采集肘静脉血5 ml,对照组在体检日采集肘静脉血5 ml。离心分离血清,如不能立即检测应放置-80°环境中保存待测。比较未感染组、感染组和对照组PCT、IL-6、TNF-α水平。根据感染类型将感染组分为普通感染亚组、脓毒症亚组,比较其PCT、IL-6、TNF-α水平差异。再将脓毒症患者按照7 d内临床结局分为生存亚组和死亡亚组,比较其入院后第1、3、5日PCT、IL-6、TNF-α水平的动态变化。TNF-α、IL-6采用双抗体夹心酶联免疫吸附法检测,试剂盒由第四军医大学免疫学教研室提供,MR-96全自动酶标仪购自深圳迈瑞公司。PCT采用罗氏CBS60000型全自动免疫分析仪及配套试剂盒应用电化学发光法检测。

2 结果
2.13组一般资料比较 3组性别、年龄比较差异均无统计学意义(P>0.05),感染组及未感染组糖尿病病程比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 糖尿病感染、未感染患者及健康者一般资料比较
注:感染组及未感染组为糖尿病合并感染及未合并感染患者组,对照组为健康者组2.23组PCT、IL-6、TNF-α水平比较 3组PCT、IL-6、TNF-α水平比较差异有统计学意义(P<0.01);感染组PCT、IL-6、TNF-α水平明显高于未感染组和对照组,差异均有统计学意义(P<0.01);且未感染组PCT、IL-6、TNF-α水平亦明显高于对照组(P<0.05或P<0.01)。见表2。
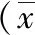
表2 糖尿病合并感染、未感染患者及健康者PCT、IL-6、TNF-α水平比较±s)
注:感染组及未感染组为糖尿病合并感染及未合并感染患者组,对照组为健康者组;PCT为降钙素原,IL-6为白细胞介素6,TNF-α为肿瘤坏死因子α;与感染组比较,bP<0.01;与未感染组比较,cP<0.05,dP<0.01
2.3糖尿病合并普通感染和脓毒症患者PCT、IL-6、TNF-α水平比较 普通感染亚组PCT、IL-6、TNF-α水平均显著低于脓毒症亚组,差异均有统计学意义(P<0.05或P<0.01),见表3。
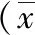
表3 糖尿病合并普通感染和脓毒症患者PCT、IL-6、TNF-α水平比较±s)
注:普通感染亚组和脓毒症亚组分别为糖尿病合并普通感染和脓毒症患者组;PCT为降钙素原,IL-6为白细胞介素6,TNF-α为肿瘤坏死因子α
2.4死亡亚组与生存亚组PCT、IL-6、TNF-α动态变化 入院后7 d,糖尿病合并脓毒症患者生存41例,死亡26例。随着入院时间的延长,死亡亚组与生存亚组PCT、IL-6、TNF-α水平逐渐降低,入院后第1、3、5日生存亚组PCT、IL-6、TNF-α水平均明显低于死亡亚组,差异均有统计学意义(P<0.05或P<0.01)。见表4。
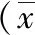
表4 糖尿病合并脓毒症死亡与生存患者PCT、IL-6、TNF-α动态变化±s)
注:生存组和死亡组分别为糖尿病合并脓毒症生存及死亡患者组;PCT为降钙素原,IL-6为白细胞介素6,TNF-α为肿瘤坏死因子α
3 讨论
糖尿病是以糖代谢紊乱为特征的慢性代谢性疾病,随着糖尿病患者的增多,糖尿病合并感染受到临床医师越来越多的关注。感染是糖尿病常见并发症,因体内高糖环境给细菌提供了一个营养丰富的“温床”,致病微生物在机体内生长繁殖引发脏器或全身感染[7-8]。因长期体内高血糖状态,血清调理素活性与免疫功能均存在障碍,导致患者免疫力降低,使中性粒细胞和单核吞噬细胞的变形和吞噬能力受损,从而影响依赖氧的白细胞杀伤能力,造成机体防御能力减低,细菌入侵率升高,使得糖尿病合并感染率显著上升[9-11]。感染致体内代谢紊乱又会使血糖进一步升高,故临床多以控制血糖和有力控制感染为糖尿病合并感染患者的主要治疗方法[12]。
糖尿病并下肢感染会致患者溃疡和创口难愈合、恢复周期长,约50%的非创伤性截肢由感染引起[13],严重影响患者生命及预后。IL-6和TNF-α均是重要的促炎因子,其水平能反映患者病情严重程度[14-16]。PCT为无生物活性糖蛋白,是近年用于临床反映细菌等感染的炎性指标,在体内表达稳定,不会降解成活性降钙素,是目前临床上一致公认的内源性非类固醇抗炎物质之一[17-18]。PCT在自身过敏、患免疫性疾病和病毒感染等时不会出现升高,一旦出现严重全身细菌感染其水平会显著升高[19-20]。检测PCT水平变化能有效反映患者的疗效、预后及感染类型,对指导抗生素应用有良好价值。
本研究显示,入院后24 h感染组血清PCT、IL-6、TNF-α水平均高于未感染组,其中普通感染亚组血清PCT、IL-6、TNF-α水平均显著低于脓毒症亚组,提示血清炎性因子检测能诊断糖尿病合并感染,同时可判断患者病情严重程度。本研究还将脓毒症患者按照7 d内临床结局分为生存亚组和死亡亚组进行PCT、IL-6、TNF-α水平比较,结果发现入院后第1、3、5日生存亚组PCT、IL-6、TNF-α水平均明显低于死亡亚组。提示糖尿病合并感染患者炎性因子水平越高则病情越重、预后越差,炎性因子检测有利于治疗方案的及时调整及预后判断。
综上所述,糖尿病合并感染患者血清PCT、IL-6、TNF-α水平与病情严重程度及预后存在一定相关性,PCT、IL-6、TNF-α水平较高者预后较差。

