耳内镜下鼓膜穿刺治疗鼻咽癌放疗后分泌性中耳炎效果观察
李志勇,杨荃荃,马 鹏,冯 俊,任玉秀
鼻咽癌为发生于鼻咽腔顶部及侧壁的恶性肿瘤,居耳鼻咽喉恶性肿瘤的首位,在我国发生率较高,严重威胁患者生命安全[1-2]。放疗是治疗鼻咽癌的首选方法,可有效杀灭癌细胞,抑制肿瘤发展[3],但存在多种并发症,其中分泌性中耳炎较为常见,可导致患者中耳积液、听力下降,日常生活受到重大影响[4]。当前治疗分泌性中耳炎的方法包括保守药物治疗和手术治疗,有研究显示耳内镜下鼓膜穿刺术具有创伤较小、可反复操作等特点,且抽取中耳积液和给药均较方便[5-6]。本研究旨在对比分析药物保守治疗和耳内镜下鼓膜穿刺治疗鼻咽癌放疗后分泌性中耳炎患者的效果,以期为临床治疗提供参考。
1 资料与方法
1.1一般资料及分组 选取2014年6月—2017年12月我院治疗的76例鼻咽癌放疗后分泌性中耳炎患者。纳入标准:①经病理检查确诊为鼻咽癌(低分化鳞状细胞癌),且行放疗者;②放疗前耳部无异常,未发现分泌性中耳炎者;③放疗期间或放疗后出现不同程度耳鸣和听力下降,耳部有阻塞感,电耳镜检查示:鼓膜混浊、内陷,色泽异常,光锥消失,鼓室腔可见液平面,符合分泌性中耳炎诊断标准[7];④治疗期间无肿瘤复发者。排除标准:①放疗前患有分泌性中耳炎者;②临床资料欠缺者;③存在严重实质脏器功能损伤者;④对本研究相关药物过敏者。所有患者按治疗方法的不同分为鼓膜穿刺组39例和药物治疗组37例,两组基线资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。本研究经我院医学伦理委员会同意进行。

表1 采用不同方法治疗的鼻咽癌放疗后分泌性中耳炎两组基线资料比较
1.2治疗方法
1.2.1鼓膜穿刺组:鼓膜穿刺组患者取仰卧位,头偏向一侧,患耳向上,常规消毒外耳道,采用丁卡因局部表面麻醉,在鼓膜紧张部前以5号消毒长针下针,有落空感表示进入鼓室,回抽有淡黄色清亮液体,若积液较为黏稠,可使用地塞米松溶液冲洗,后再缓慢回抽,当抽取阻力增大或无液体抽出时停止抽吸,注入氨溴索(上海勃林格殷格翰药业有限公司生产,国药准字:H20030360)0.5 mg,注射完毕后保持10 min,并使用消毒棉球暂封外耳道,术后1周内常规行抗感染治疗,并予布地奈德鼻喷剂(阿斯利康制药有限公司生产,国药准字:J20110037)喷鼻,每日两次。连续治疗1周。
1.2.2药物治疗组:药物治疗组患者给予克拉霉素片(西安利君制药有限责任公司生产,国药准字:H10960187)500 mg、每日1次口服;桃金娘油肠溶胶囊(德国 G. Pohl-Boskamp GmbH&Co.KG生产,注册证号:Z20100009)每次300 mg、每日两次口服;布地奈德鼻喷剂(阿斯利康制药有限公司生产,国药准字:J20110037)喷鼻,每日两次。连续治疗1周。
1.3观察指标及评价标准 ①分别于治疗前及治疗后1周清晨抽取两组外周静脉血3 ml,采用酶联免疫吸附法检测血清白细胞介素8(IL-8)、转化生长因子β1(TGF-β1)水平。②两组均于治疗前及治疗后1周行0.5、1.0、2.0 kHz频率听阈气导(AC)和骨导(BC)听阈测试,测试仪器为Iterracoustics AC 40听力计(上海涵飞医疗器械有限公司生产),记录AC听阈改善幅度和气骨导差(ABG)改善幅度,其中ABG=AC听阈-BC听阈。③治疗后1周观察两组治疗效果。评价标准[8]:痊愈:患者耳鸣、耳部阻塞感消失,鼓膜标志正常,鼓室腔未见积液,ABG<10 dB,鼓室导抗图A型;好转:患者耳鸣、耳部阻塞感减轻,鼓膜标志稍欠准确,ABG>10 dB,鼓室导抗图A型或C型;无效:患者耳鸣、耳部阻塞感等症状无改善,鼓膜标志模糊,ABG>10 dB,鼓室导抗图B型。总有效率=(痊愈+好转)例数/总例数×100%。④记录两组治疗期间不良反应发生情况。

2 结果
2.1两组治疗前后血清炎症指标比较 治疗前两组血清IL-8、TGF-β1水平比较差异无统计学意义(P>0.05);治疗后,两组血清IL-8、TGF-β1水平均下降,且鼓膜穿刺组血清IL-8、TGF-β1水平均低于药物治疗组,差异均有统计学意义(P<0.01)。见表2。
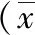
表2 采用不同方法治疗的鼻咽癌放疗后分泌性中耳炎两组血清炎症指标比较±s)
2.2两组听力改善幅度比较 相较于药物治疗组,鼓膜穿刺组AC听阈改善幅度、ABG改善幅度均增大(P<0.01)。见表3。
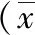
表3 采用不同方法治疗的鼻咽癌放疗后分泌性中耳炎两组听力改善幅度比较±s,dB)
注:AC为气导,ABG为气骨导差
2.3两组临床疗效比较 鼓膜穿刺组总有效率为94.87%高于药物治疗组的75.68%,差异有统计学意义(χ2=4.208,P=0.040)。见表4。

表4 采用不同方法治疗的鼻咽癌放疗后分泌性中耳炎两组临床疗效比较[例(%)]
2.4两组治疗期间不良反应比较 鼓膜穿刺组未见鼓膜穿孔、中耳感染,各有1例出现一过性眩晕和短暂性耳鸣,而药物治疗组有2例出现短暂性耳鸣,两组不良反应发生率分别为5.13%和5.41%,差异无统计学意义(χ2=0.211,P=0.646)。
3 讨论
鼻咽癌对放疗较为敏感,但在放疗过程中,因电离辐射易对咽鼓管及其周围组织造成损伤,导致咽鼓管功能障碍,并且对中耳也会造成影响,致使中耳压力失衡,周围组织及小血管受损,产生血管炎性改变,加之肿瘤本身对咽鼓管造成的损伤,最终引发分泌性中耳炎[9-11]。若鼻咽癌放疗后分泌性中耳炎治疗不及时或不当,可发展为慢性中耳炎、不可逆性耳聋,因此需采取有效的治疗方法,以消除患者临床症状,促进疾病转归。药物治疗、鼓膜置管等是鼻咽癌放疗后分泌性中耳炎常用的治疗方法,但有报道认为,鼓膜置管易引起耳漏、听力受损,故不建议将其作为首选治疗方法[12]。
耳内镜下鼓膜穿刺是将针头刺入患耳鼓室,抽出积液并注入治疗药物的一种治疗方法,其操作简单、对鼓膜创伤小,并可反复穿刺,且不会留下严重瘢痕。通常中耳积液较稀薄,为淡黄色清亮液体,部分炎症明显患者可能出现中耳黏稠液体,可通过注入地塞米松稀释,抑制巨噬细胞增殖及炎症介质合成与释放,抵抗自身免疫性反应,并减轻咽鼓管附近黏膜水肿,使得咽鼓管咽口通畅,利于积液排出[13-14]。有学者认为,咽鼓管黏膜具有类肺泡表面活性物质作用,并存在某些呼吸道黏膜特征[15]。而氨溴索具有良好的黏液溶解作用,可促进肺表面活性物质分泌,对黏膜起保护作用,将其用于分泌性中耳炎的治疗,除可改善咽鼓管通气外,还可提高黏液纤毛运输功能,促进分泌物排出[16-17]。另一方面,氨溴索可有效提升抗生素在对应组织中的浓度,增强抗菌效果,且具有抗氧化作用,能够减轻自由基对黏膜造成的损伤[18-19]。
本研究旨在分析保守药物治疗与鼓膜穿刺治疗鼻咽癌放疗后分泌性中耳炎的效果,结果显示鼓膜穿刺组治疗有效率高于药物治疗组,AC听阈改善幅度、ABG改善幅度均大于药物治疗组,表明耳内镜下鼓膜穿刺治疗可显著改善分泌性中耳炎症状,促进听力恢复,与郭喜华和顾双双[20]研究结果相符。IL-8是由巨噬细胞产生的可激活中性粒细胞的一种细胞因子,能够促使机体局部炎性反应发生,而炎性反应发生后,组织修复时会产生、释放大量TGF-β1[21]。本结果显示,鼓膜穿刺组治疗后血清IL-8、TGF-β1水平均低于药物治疗组,说明耳内镜下鼓膜穿刺治疗鼻咽癌放疗后分泌性中耳炎对机体炎性反应抑制效果更为明显。分析两组不良反应发生情况发现,两组不良反应发生率比较差异无统计学意义,且鼓膜穿刺组治疗期间未发生鼓膜穿孔、中耳感染等严重不良反应,提示耳内镜下鼓膜穿刺治疗安全性较好。但在鼓膜穿刺过程中仍需注意保持进针和抽取的稳定性,避免鼓膜撕裂和鼓室内侧壁出血等的发生。
综上所述,耳内镜下鼓膜穿刺治疗鼻咽癌放疗后分泌性中耳炎效果较好,可有效抑制机体炎性反应,促进听力恢复,且不良反应较少。

