急性ST段抬高型心肌梗死合并急性肺栓塞2例
张凤,郭海华,刘泽源,姜亚秋,冷吉燕
1 病例
病例1,患者男性,64岁,主因“心前区疼痛5 h”于2016年7月12日入院。患者5 h前突发心前区疼痛,伴大汗、呼吸困难,行心电图示急性广泛前壁、下壁心肌梗死(图1)。既往高血压病史30年,吸烟30年现已戒除。查体:脉搏96 次/min,血压155/87 mmHg(1 mmHg=0.133kPa),呼吸22 次/min,神清,痛苦面容;口唇无紫绀,颈静脉无怒张;肺部可闻及散在干湿啰音,未超过50%肺野;心率96 次/min,律齐,各瓣膜听诊区未闻及杂音;腹软,无压痛、反跳痛及肌紧张;双下肢轻度凹陷性水肿。辅助检查:心电图:下壁、右室、正后壁导联可见病理性Q波,V1~V6导联T波倒置,V3~V6导联ST段抬高。血气分析(未吸氧):PH 7.46,二氧化碳分压30 mmHg,氧分压65 mmHg;心肌损伤标志物:肌钙蛋白 11.80 ng/ml(参考范围0~0.05 ng/ml),肌红蛋白>500 ng/ml(参考值0~107 ng/ml),肌酸激酶同工酶72.8 ng/ml(参考值0~4.3 ng/ml),脑钠肽782 pg/ml(参考值0~100 pg/m),D-二聚体 4380 ng/ml(参考值100~600 ng/ml);肌钙蛋白I峰值95.8 ng/ml(参考值0~0.034 ng/ml);肝肾功、血常规、凝血正常。入院诊断:冠心病 急性广泛前壁、下壁右心室、正后壁心肌梗死 Killip分级Ⅱ级。患者拒绝介入治疗,予以阿司匹林300 mg嚼服,依诺肝素钠4000 IU皮下注射,冠心病二级预防药物(阿司匹林100 mg 1/d,替格瑞洛 90 mg 2/d,立普妥 20 mg 1/d口服)。次日患者无不适,心脏彩超示:左房内径36×41×52 mm,右房大小43×54 mm,右室内径28 mm,左心室各节段搏动弥漫性减弱,三尖瓣口返流面积6.9 cm2,最大返流速度318 cm/s,PG:40 mmHg,肺动脉瓣最大流速57 cm/s,左心室射血分数37%。患者右房、右室增大,肺动脉压力升高,入院D-二聚体升高,不除外急性肺栓塞(PE),行肺动脉CTA可见双肺动脉干及分支栓塞(图2),继续目前抗凝治疗(依诺肝素钠4000 IU 1/12 h 皮下注射)。完善双下肢静脉彩超示右侧腓静脉血栓(急性期-亚急性期),筛查免疫相关化验排除免疫系统疾病导致的下肢深静脉血栓形成。出院后口服利伐沙班20 mg 1/d。3月后复查肺动脉CTA未见异常。
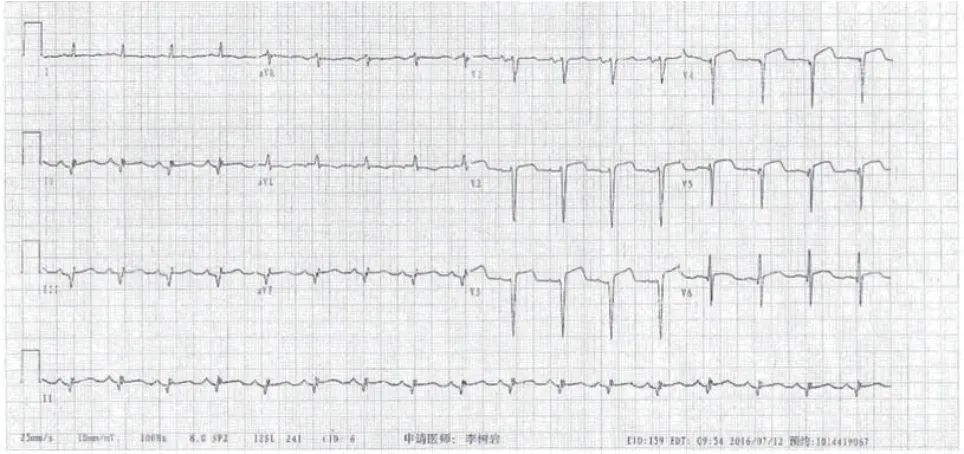
图1 病例1体表12导联心电图
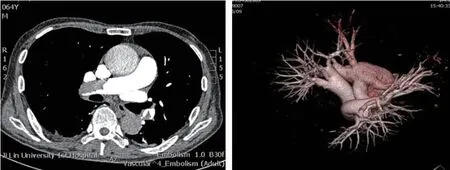
图2 病例1肺动脉CTA及三维重建
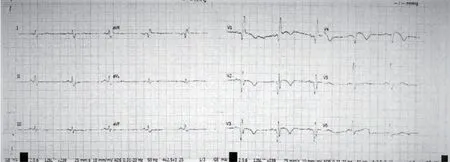
图3 病例2体表12导联心电图
病例2,患者男性,74岁,主因“间断胸痛5年,加重伴呼吸困难2周”于2017年11月24日急诊入院。患者于5年前间断出现胸痛,未系统诊治,2周前于“上呼吸道感染”后出现胸痛加重,伴心悸、呼吸困难、大汗。既往体健,吸烟50余年,未戒。入院查体:脉搏80 次/min,血压107/70 mmHg,呼吸24 次/min,神清;口唇无紫绀,颈静脉无怒张;双肺下叶可闻及干湿啰音,未超过50%肺野;心率80次/min,律齐,各瓣膜听诊区未闻及杂音;腹软,无压痛、反跳痛及肌紧张;双下肢轻度凹陷性水肿。辅助检查:心电图示:V1~V3导联T波倒置,可见病理性Q波(图3)。血气分析(未吸氧):PH 7.55,二氧化碳分压30 mmHg,氧分压49 mmHg;心肌损伤标志物:肌钙蛋白 0.44 ng/ml,肌红蛋白 236 ng/ml,肌酸激酶同工酶 4.6 ng/ml,脑钠肽:2590 pg/ml,D-二聚体>5000 ng/ml;肝肾功、血常规、凝血常规正常。入院诊断:冠心病 急性前间壁心肌梗死 Killip分级Ⅱ级。患者拒绝介入治疗,给予阿司匹林300 mg嚼服,依诺肝素钠4000 IU皮下注射,应用冠心病二级预防药物(阿司匹林100 mg 1/d,波立维75 mg 1/d,立普妥20 mg 1/d 口服)。次日患者仍有胸痛、呼吸困难,查肌钙蛋白1.250 ng/ml,心脏彩超:左房轻度增大(前后径38 mm,左右径43 mm,上下径52 mm),室间隔、左室心尖部、左室侧壁下段、左室前壁中下段、左室下壁中下段、左室后壁下段搏动幅度减弱,三尖瓣口返流面积3.5 cm2,最大返流速度317 cm/s,PG:40 mmHg,肺动脉瓣口可见少量返流,最大返流速度220 cm/s,PG:19 mmHg,左心室射血分数38%。11月28日复查心电图无动态改变,血气分析(吸氧状态3 L/min):PH 7.51,二氧化碳分压34 mmHg,氧分压57 mmHg。完善下肢静脉彩超:双侧小腿肌间静脉血栓(急性期),右侧腘静脉血栓合并静脉石形成,左侧股浅静脉下段活动性血栓形成,左侧腘静脉、左侧胫后静脉、左侧腓静脉、右侧胫后静脉血栓形成(急性期),继续依诺肝素钠4000 IU 1/12 h皮下注射。后行肺动脉CTA示右肺下叶动脉及分支栓塞(图4)。完善免疫病相关检查后排除易栓症。出院后口服利伐沙班 20 mg 1/d。3个月后复查肺动脉CTA检查示血栓完全消散。
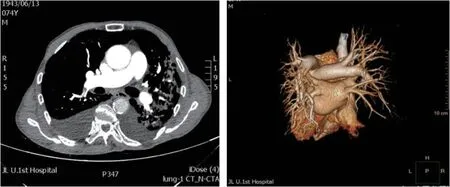
图4 病例2肺动脉CTA及三维重建
2 讨论
急性心肌梗死(AMI)和肺栓塞(PE)均是独立的危重疾病,二者有相似的临床表现,临床中易漏诊及误诊。AMI最常见病因为斑块破裂、侵蚀[1]。而PE常见病因是下肢深静脉血栓形成(DVT),PE的漏诊率、致死率和致残率较高[2]。这两种疾病的发病机制虽不相同,在极少数情况下,二者可同时出现。本文我们报道了急性ST段抬高型心肌梗死合并急性PE的危重患者2例,因及时识别并治疗急性肺栓塞,最终结局良好。急性ST段抬高型心肌梗死(STEMI)典型症状为胸骨后或心前区压榨性疼痛,持续时间通常大于10~20 min,可向左上臂、下颌、颈部、背或肩部放射,常伴恶心、呕吐、大汗和呼吸困难等;含硝酸酯类药物后不能完全缓解[3],主要危险因素有高血压、糖尿病、高血脂、吸烟、肥胖等。而PE临床表现多样,缺乏特异性,80%~90%的患者表现为呼吸困难,40%~70%表现为胸膜炎性疼痛,20%~56%为咳嗽,虽然PE患者常有低氧血症,但仍有40%的患者动脉血氧饱和度正常。PE主要高危因素为静脉血流淤滞、血管内皮损伤和血液高凝状态,可为遗传性或获得性[2]。
本报道中2例患者既往均无反复动静脉血栓形成史及家族史,且免疫病相关检查无异常,排除易栓症[3]可能性。2例患者入院后发现下肢深静脉血栓形成,病例1既往有高血压、吸烟史,病例2既往有吸烟史,因动脉粥样硬化的危险因素如高血压、糖尿病、高血脂、吸烟和肥胖也常是静脉血栓栓塞症(VTE)的危险因素,考虑患者在血管内皮损伤的基础上,因心肌梗死、心力衰竭需长时间卧床,且心力衰竭时下肢血流淤滞,二者共同作用使静脉血流淤滞风险增加,最终促使患者发生下肢深静脉血栓。当下肢血栓脱落时,可出现肺栓塞。病例1有右心室心肌梗死,易形成右心室附壁血栓,右心室血栓脱落可导致肺栓塞,但患者心脏彩超未见附壁血栓,考虑右心室血栓脱落导致的肺栓塞可能性小。遗憾的是,2例患者均不同意行冠状动脉(冠脉)造影术,所以未能了解其冠脉血管情况。
还有部分情况是PE的出现先于AMI,通常患者有先天性心脏结构异常-卵圆孔未闭(PFO)。长期以来,因其不引起心脏血流动力学改变,未能得到充分重视。近年来发现PFO与反常栓塞关系密切。当患者发生PE后,部分患者(约1/3)右心压力高于左心,来自静脉系统的血栓可通过卵圆孔进入左心,流入体循环,进而堵塞冠脉[2]。另外一种情况是当栓子阻塞肺动脉及其分支达30%~50%时,在机械阻塞、神经体液因素(血栓素A2和5-羟色胺的释放)及低氧血症的共同作用下,肺血管阻力增加引起右心负荷增加,室间隔左移,左心舒张早期充盈受限,进而引起心输出量下降。右心室压升高及心输出量减少使冠脉低灌注,进而出现右心室心肌梗死[2]。病例1有右心室心肌梗死,因未行冠脉造影术,仍不能排除右心负荷增加引起的冠脉低灌注。病例2为前间壁心肌梗死,暂不考虑该可能性。
总之,在AMI合并急性PE时,极易漏诊PE,临床工作中,对于AMI同时存在心力衰竭、卧床时间>72 h、年龄>61岁、体质指数(BMI)>25 kg/m2、肺部感染和中央静脉通路时,在心肌梗死治疗后患者仍有不能解释的胸痛、呼吸困难、低氧血症及D-二聚体升高时,要考虑PE可能性,及时识别、诊断与治疗可改善患者预后。

