慢性感染性创面60 例病原菌分布特点及药物敏感性分析
谢小红,黄斌,卢培根,杨崇辉
(桂林市中西医结合医院骨伤科,广西 桂林)
0 引言
慢性感染创面常伴有不同程度的炎性渗出,其是导致创面经久不愈的重要因素[1]。随着多重耐药菌株及“超级细菌”不断出现,快速有效控制感染,减少耐药菌株产生是临床研究的重要课题。本研究回顾性分析了本院外科2018 年1 月至2019 年12 月收治的60 例慢性感染性创面患者的临床资料及细菌培养结果。
1 资料与方法
1.1 一般资料

表1 60 例患者慢性感染性创面形成原因分布率(%)
回顾性分析2018 年1 月至2019 年12 月在本院骨伤科住院治疗的慢性感染性创面患者的临床资料,按照慢性创面合并感染(病程>3 周)作为纳入标准,共收集60 例。其中男34 例,女26 例;年龄33-91 岁,平均年龄(61.5±2.1)岁;病程3 周至4 年;形成原因为创伤、烫伤、术后、压疮、糖尿病足等,见表1。
1.2 研究方法
①标本采集:按照创面检验标本采集要求[2],创面标本在采样前,先用无菌生理盐水清洁创面,从创面基底部刮取标本放入无菌试管,深部脓腔用无菌棉拭子在病灶深部无菌取样,立即送检。②细菌培养方法:细菌鉴定参照全国临床检验操作规程进行。采用K-B 纸片法及法国梅里埃VIFEK2-Compact 自动鉴定系统鉴定菌株对常用药物敏感性进行分析,结果采用美国临床实验室标准化委员会(NCCLS)标准判定。
1.3 统计学分析
所获数据采用SPSS17.0 软件进行统计学分析,组间计数资料的对比采用χ2检验,计量资料的对比采用t 检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 感染性创面感染病原菌分布
送检标本85 份,检出病原菌96 株,其中革兰阴性菌54株、革兰阳性菌34 株、真菌8 株;革兰阴性菌中铜绿假单胞菌居第1位,其次是大肠埃希菌,10 株大肠埃希菌中产超广谱β-内酰胺酶(ESBLs)菌2 株,检出率20.00%;革兰阳性球菌中金黄色葡萄球菌居首位,有12 株,创面感染病原菌分布见表2。
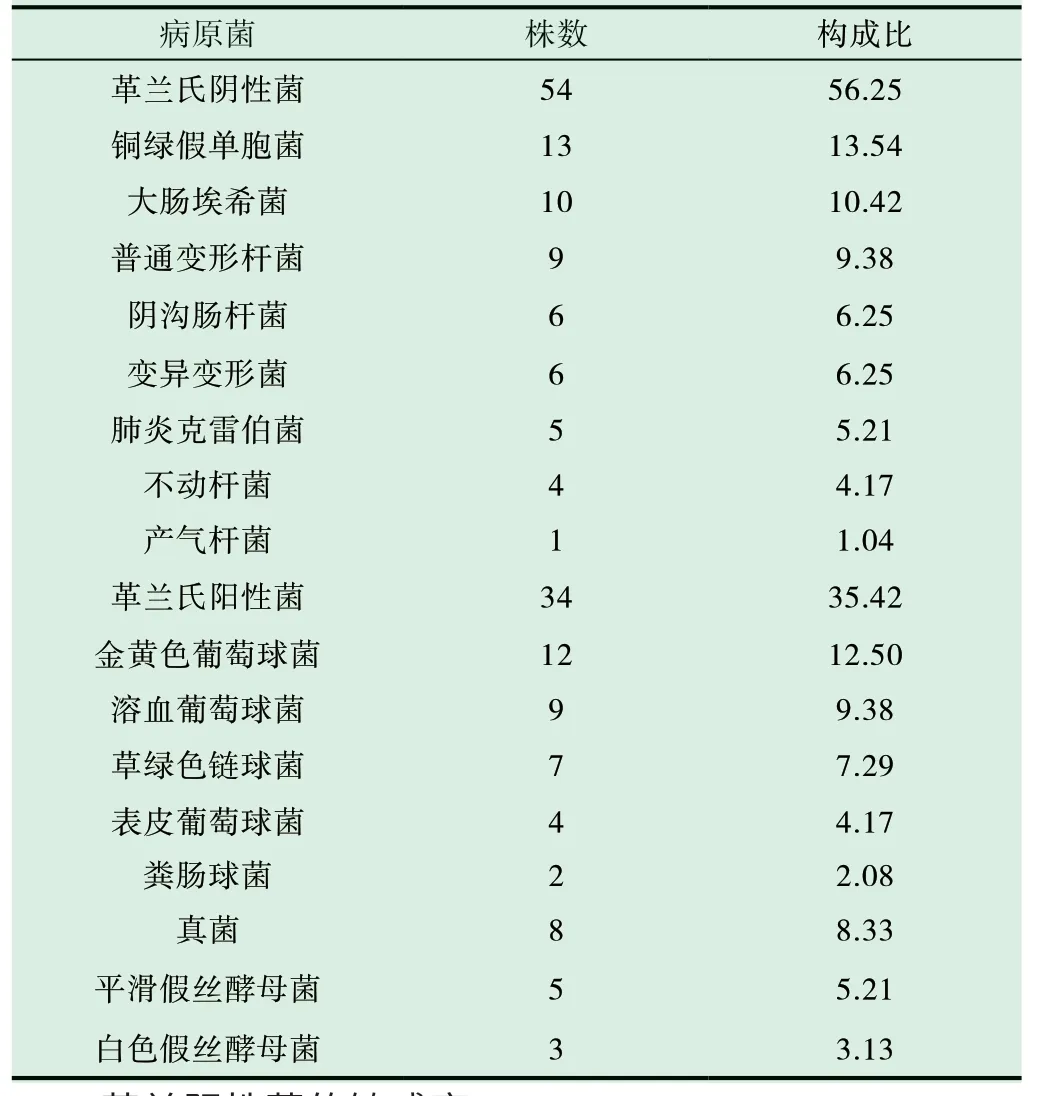
表2 感染性创面病原菌分布及构成比(%)
2.2 革兰阴性菌的敏感率
铜绿假单胞菌对粘霉素、妥布霉素、美罗培南、亚胺培南的敏感率最高,分别占92.31%、92.31%、84.62%、84.62%,肠杆菌科对头孢哌酮/舒巴坦、头孢吡肟、哌拉西林/他唑巴坦、阿米卡星、美罗培南、亚胺培南及厄他培南较为敏感,敏感率分别为83.33%、74.07%、82.96%、100%、84.07%、96.30%、94.44%。见表3。
2.3 革兰阳性菌的敏感率
金黄色葡萄球菌对替考拉宁、氧氟沙星、万古霉素、利奈唑胺、诺氟沙星的敏感率最高,分别为91.67%、100%、100%、100%、91.67%,对青霉素、红霉素、头孢噻肟等常用抗菌药物的敏感性均较低。溶血葡萄菌对替考拉宁、万古霉素、替加环星的敏感性较高。见表4。
2.4 常见多重耐药菌情况
参照有关多重耐药菌(multiple drug resistant organism,MDRO)判定的标准,对青霉素类、碳青霉烯类、喹诺酮类、头孢菌素类、单环内酰胺类、氨基糖苷类及β-内酰胺酶抑制剂氟化物7 类抗生素中的至少3 类耐药,即判定为MDRO[3]。60 例慢性感染性创面患者共分离病原菌96 株,其中发现10株MDRO,占10.42%。
3 讨论

表3 革兰阴性菌对抗菌药物的敏感率(%)
慢性感染性创面是骨外科临床治疗棘手的问题之一,大多数创面皮肤、筋膜、深层组织破坏,易于病原菌的侵入,而创面渗出物蛋白质及糖类丰富有利于细菌生长繁殖,诱发感染[4]。本研究中60 例慢性感染性创面患者病原菌以G-菌为主,占56.25%,主要是铜绿假单胞菌、大肠埃希菌、普通变形杆菌,与相关报道[5]相似,主要是因为这几类细菌在自然界以及健康者的皮肤、呼吸道和肠道中广泛存在,为临床上一些较为普遍的条件性致病菌。如皮肤丧失天然的保护屏障,就很容易遭以上细菌侵袭[6]。其次是G+菌,占35.42%,以金黄色葡萄球菌、溶血葡萄球菌和草绿色链球菌为主。本组病例中G-菌感染率高于G+菌,与传统观念和文献报道有差异[7],其病原菌分布的差异可能与地区不同有关。本研究中真菌感染比例有升高,占8.33%。其原因可能是慢性感染性创面患者病程长,导致机体免疫应答能力下降;加上不合理应用抗菌药物,造成菌群失调,利于真菌的生长[8]。本研究中G+菌对头孢菌素类、青霉素类、红霉素耐药率较高,而对替考拉宁、氧氟沙星、万古霉素、利奈唑胺、诺氟沙星较为敏感;G-菌对头孢吡肟、哌拉西林/他唑巴坦、亚胺培南较为敏感,与国内报道相符[9]。G-菌对头孢呋辛、头孢唑林、氧氟沙星耐药性高,可能与基层医院广泛应用有关[10]。本研究发现G+菌MDRO10 株,占29.41%,以耐苯唑西林/甲氧西林金黄色葡萄球菌为主。多重耐药菌株的出现为我们敲响了警钟,在临床上应严格把握抗菌药物的适应证,杜绝不规范使用抗菌药物,防止因诱导突变而产生大量的超级细菌[11]。细菌耐药性及其形成机制对于评价抗菌药物有着极重要的价值,临床工作中需随时评估是否符合标准要求,要经常分析细菌学实验结果,包括是否已产生耐药性、耐药菌的具体种属、耐药机制、与其他药物的交叉耐药情况、对临床疗效的影响等[12]。近年来第3、4 代头孢菌素类、碳青霉烯类的广泛应用,引起细菌感染细菌谱发生了变化,耐药菌株呈上升趋势。在治疗慢性感染性创面时应及时进行病原学检查,根据药敏结果慎重、合理地应用抗菌药物,有效控制感染、减少耐药菌的产生,以提高临床疗效。

表4 革兰阳性菌对抗菌药物的敏感率(%)

