经腹和腹腔镜全子宫切除的临床效果比较
秦晓怡,冯忠民,黄小兰
(灌云县人民医院,江苏 连云港)
0 引言
腹腔镜全子宫切除术是治疗子宫良性疾病的微创方法,随着新材料、新技术、新方法的改进及医生越来越娴熟的操作,使得过去许多的开放性手术被腔内手术取代,大大增加了患者手术选择机会,是未来手术方法发展的一个必然趋势。本研究对2018年1月至2020年1月本院收治的205例全子宫切除患者进行回顾性分析,并用于CINⅡ、Ⅲ级患者的治疗,探讨腹腔镜全子宫切除的临床应用效果及安全性,现报告如下。
1 资料与方法
1.1 病例选择
对2018年1月至2020年1月本院收治的205例全子宫切除患者进行回顾性分析,分为腹腔镜组144例,开腹组61例。所有患者均经多普勒彩超及病理确诊,符合手术指征;无严重心脏疾病、肝肾功能不全及内科并发症;经本院医学伦理委员会批准,患者签署知情同意书。两组患者一般资料差异无统计学意义(P>0.05),具有可比性,详见表1。

表1 两组患者临床资料
1.2 手术方法
两组患者均全身麻醉,按分组行全子宫切除术,由同一组医护人员完成手术。
1.3 观察指标
(1)手术相关情况:手术时间、术中出血量。
(2)术后恢复情况:①排气时间;②采用视觉模拟评分法(visual analogue scale, VAS)用于疼痛的评估,0分表示无痛,10分表示难以忍受的最剧烈的疼痛;③不良反应发生率:记录不良反应,如术后切口异常出血、感染、尿潴留等,不良反应发生率=不良反应发生例数/总例数×100%;④采用欧洲癌症研究与治疗组织研制的生活质量核心调查问卷(QLQ-C30)评估患者生活质量,评分越高提示患者生活质量改善越明显;⑤住院时间。
1.4 统计学方法
2 结果
2.1 两组患者的手术情况比较
子宫12-16孕周者,腹腔镜组的手术时间低于开腹组,差异具有统计学意义(P<0.05);16-20孕周者,腹腔镜组的手术时间高于开腹组,差异具有统计学意义(P<0.05)。腹腔镜组的术中出血量均低于开腹组,差异有统计学意义(P<0.05),见表 2。
表2 两组患者的手术情况比较(±s)
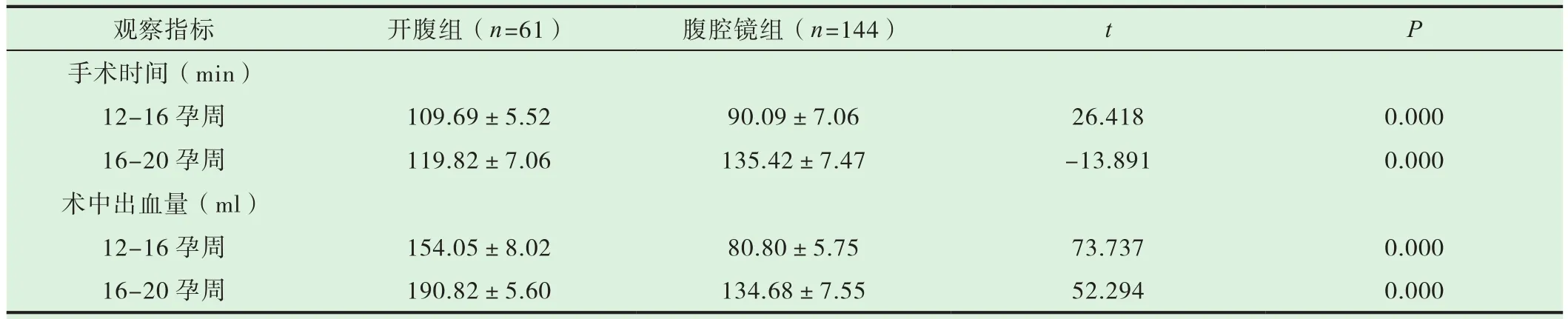
表2 两组患者的手术情况比较(±s)
观察指标 开腹组(n=61) 腹腔镜组(n=144) t P手术时间(min)12-16孕周 109.69±5.52 90.09±7.06 26.418 0.000 16-20孕周 119.82±7.06 135.42±7.47 -13.891 0.000术中出血量(ml)12-16孕周 154.05±8.02 80.80±5.75 73.737 0.000 16-20孕周 190.82±5.60 134.68±7.55 52.294 0.000
2.2 术后恢复情况比较
腹腔镜组术后排气时间、疼痛评分、住院时间、生活质量评分均优于开腹组,不良反应发生率低于开腹组,差异有统计学意义(P<0.05),见表 3。
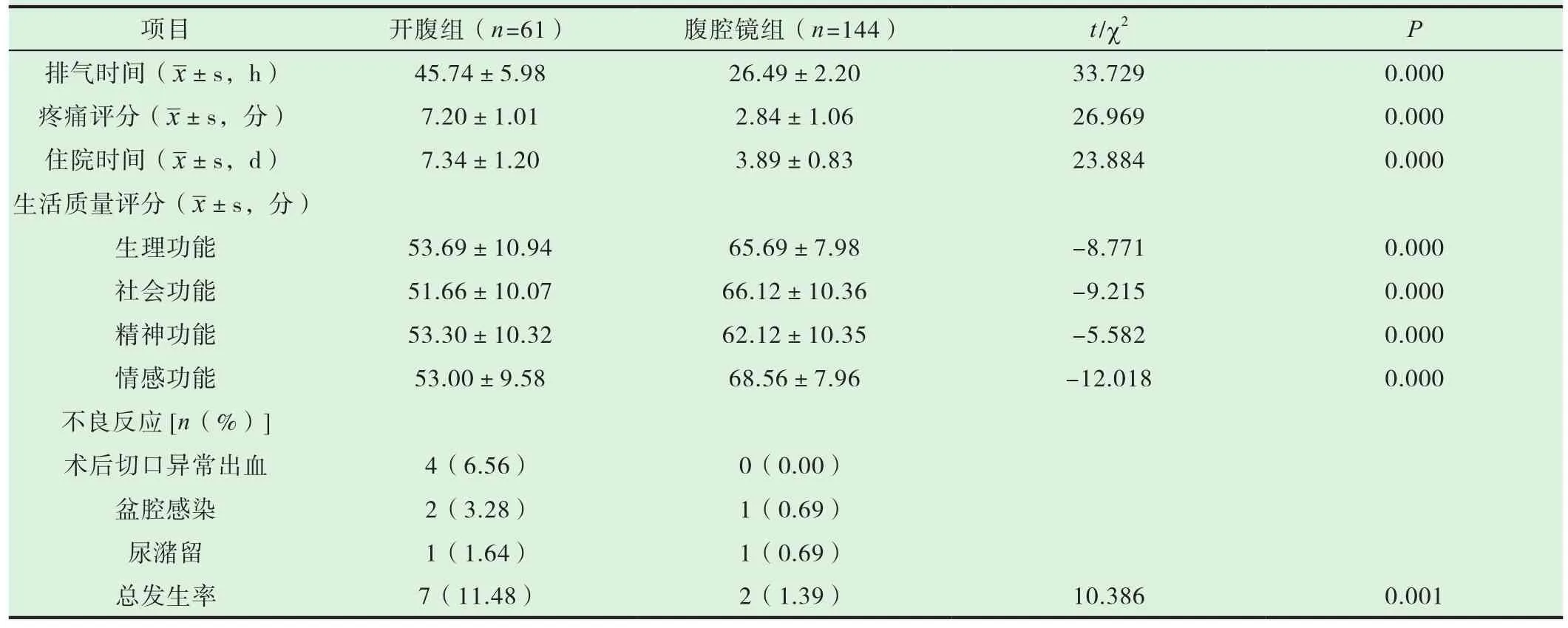
表3 两组术后恢复情况比较
3 讨论
随着新技术、新材料、新方法的发展,腹腔镜全子宫切除术已广泛应用于临床,对于大子宫的患者不再是手术禁忌,并取得良好的临床效果,具有手术时间短、术中出血量少、患者术后恢复快、不良反应少的优点,逐渐取代了传统的开腹术,但腹腔镜的费用多于开腹术,仍有部分患者因经济原因而选择开腹术[1-3]。本研究显示:子宫12-16孕周者,腹腔镜组的手术时间低于开腹组,16-20孕周者,腹腔镜组的手术时间高于开腹组。腹腔镜组的术中出血量、排气时间、疼痛评分、住院时间、生活质量评分均优于开腹组,不良反应发生率低于开腹组。
腹腔镜全子宫切除术依然存在并发症的风险[4,5],在本研究中,仍然出现盆腔感染。王旖旎等[6]的研究显示:腹腔镜全子宫切除术患者近期症状除伤口感染外,其余与开腹全子宫切除术患者无显著差别,但远期症状则显著低于开腹全子宫切除术患者,表明腹腔镜切除术是临床上一种效果较好的全子宫切除术,临床医生术前指征的充分评估、扎实的理论知识、娴熟的手术技巧、密切的团队配合是减少患者出现并发症的关键[7,8]。
本研究为单中心临床研究,样本量较少,在今后的研究工作中需要增大样本量,进行多中心共同合作。
综上所述,腹腔镜子宫切除术创伤小、恢复快、安全可行,能够显著提高患者生活质量,但要求临床医生应充分掌握患者手术指征,具有娴熟的技术,从而有效地降低不良反应发生率。

