AV间期对双腔起搏器植入1例患者LVEF、NT-proBNP的影响
吴晓阳,徐俊芳
(内蒙古包头市青山区二0二医院,内蒙古 包头)
0 引言
在临床实践中,针对于III度房室传导阻滞的治疗,主要以手术方案为主,通过手术方案,为患者植入起搏器,改善患者的生命体征,尤其是在改善心源性缺血的症状上效果极好[1-3]。目前,优化AV间期与DDD起搏广泛用于临床治疗中,保证在最佳的AV间期起搏,才能最大程度发挥DDD的功效,提升患者的心率,改善患者生命体征。诊断心力衰竭的首要依据,就是血清N-末端脑钠肽前体水平升高,其敏感性和准确性高,因此,在本文研究中,探讨了1例AV间期对双腔起搏器植入患者LVEF、NT-proBNP的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料
选择本院1例患有III度房室传导阻滞的患者作为研究对象,植入双腔起搏器,且为首次接受植入手术。患者,男,年龄82岁,该患者无明显诱因出现头晕伴胸闷气短10d,无心前区疼痛,就诊于当地镇卫生所,诊断为“上呼吸道感染”,给予阿莫西林胶囊0.5g每日3次,甘草片3片每日3次,稳心颗粒1袋每日3次口服,无缓解。2019年5月15日到本院门诊行心电图检查为III度房室传导阻滞,为进一步系统诊治,门诊以 “完全性房室传导阻滞”收入院。该患者进行专科检查发现,体温 36.0℃,脉搏 40次/分,呼吸 19 次/分,血压 150/60mmHg。神清语利,发育正常,头颅五官端正,全身浅表淋巴结未触及,全身皮肤黏膜未见皮疹及出血点,口唇紫绀,咽无充血,颈软,无抵抗,骨性胸廓对称,双肺呼吸音减低,双肺未闻及干湿性啰音,心界叩诊不大,心音有力,心率40次/分,节律不齐,杂音及附加音未闻及,腹软,无压痛及反跳痛,未触及包块,肝脾肋下未触及,移动性浊音阴性,肠鸣音正常,双下肢呈中度水肿,生理反射存在,病理征未引出。2019年5月21日最后诊断为心律失常导致III度房室传导阻滞,高血压病III级。
1.2 方法
该患者植入双腔起搏器,在右心耳部固定心房电极,在右室间隔部固定心室电极,在术后第5d,调整起搏器模式为DDD,为保证房室在同一时间起搏,设定起搏频率为70次/分为宜,通过对患者实施心电监护,记录起搏器的数据变化,根据实际情况观察11个AV间期,分别为 150ms、170ms、190ms、210ms、230ms、250ms、270ms、290ms、310ms、330ms、350ms,每 10min 记录 1 次,以等同脉宽(0.4ms),输出(3.5V)以及频率(70次 /分)起搏,同时予以患者心脏超声检查,记录不同AV间期起搏时的左室射血分数,找出最佳的AV间期,分析数据调整为最佳AV间期,分别记录手术前后LVEF和NT-proBNP。
1.3 统计学方法
采用SPSS21.0统计学软件进行数据分析,P<0.05为差异有统计学意义。
2 结果
2.1 不同AV间期起搏时对左心室收缩功能的影响
详见下表1。
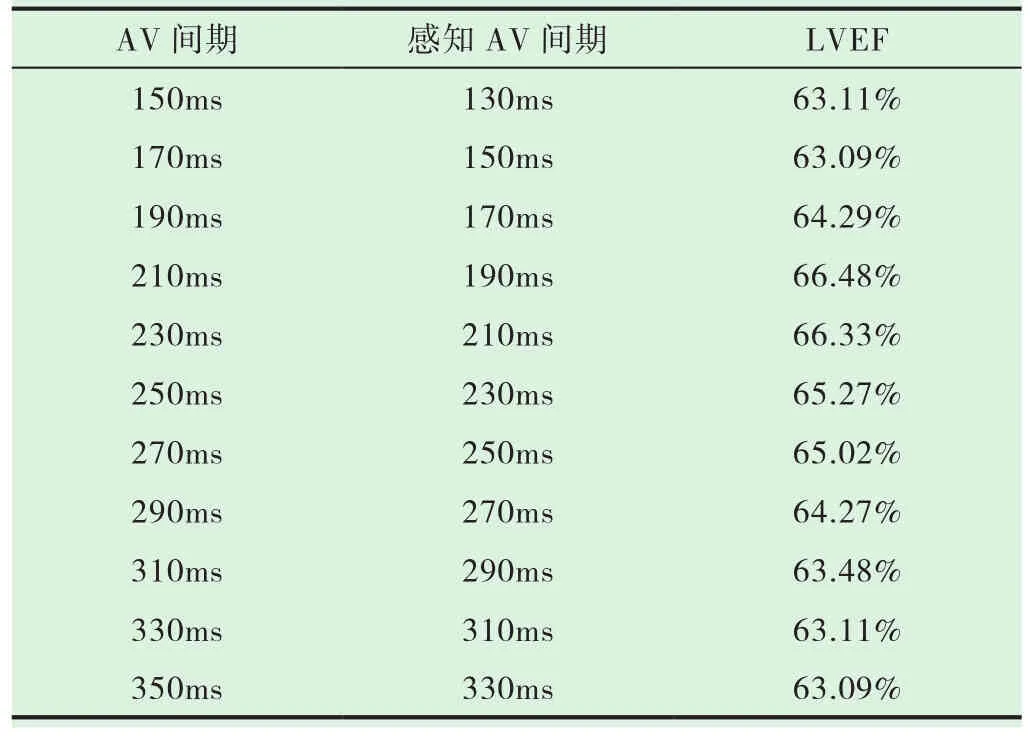
表1 不同AV间期起搏时对左心室收缩功能的影响
2.2 观察手术前后LVEF、NT-proBNP水平对比
手术后该患者的LVEF明显高于手术前,NT-proBNP水平明显降低,差异有统计学意义(P<0.05)。
3 讨论
通常把心房和心室收缩之间的时间间隔称为AV间期,也可以称作房室间期或房室延迟,一般分为感知的AV间期和起搏的AV间期两种间期,也可以实现分开单独控制,一般情况下,感知的AV间期要显著低于起搏的AV间期,由于两种AV间期计算方式不同,从发放心房起搏脉冲开始计算的为起搏的AV间期,从起搏器有效感知P波开始计算的为感知AV间期,通常情况下,二者的差值为20-30ms[4]。
优化AV间期与DDD起搏的临床效果相似,为最大程度发挥双腔起搏器的作用,保证心室得到充盈,减少房室瓣反流,最理想的状态就是在最佳的AV间期起搏[5,6]。
血清N-末端脑钠肽前体属于利钠肽家族,其主要是由心肌细胞释放,当心室压力和容量负荷增加时,BNP水平就会增加,是心功能测评的敏感性指标之一。该患者经过永久性心脏双腔起搏器植入术及对症支持治疗,无头晕及胸闷气短症状,查体后血压为130/80mmHg,生命体征好转,病情平稳,康复出院,出院后及时监测血压,继续规律口服药物治疗,硝苯地平缓释片20mg每日2次。在本次研究中发现,在术后,该患者LVEF显著高于手术前,NT-proBNP水平显著降低,这充分说明,DDD接近最佳AV间期起搏,让心室得到充足的充盈,房室瓣关闭和打开与心室的舒张收缩相协调,从而体现出疗效优势[7,8]。

