表现为睾丸炎临床特征的原发性睾丸淋巴瘤1例报告并文献复习
周正兴 陈红兵* 刘 伟 许国胜 梁朝朝
1.安徽医科大学第三附属医院泌尿外科(合肥 230061)2.安徽医科大学第一附属医院泌尿外科(合肥 230022)
原发性睾丸淋巴瘤 (primary testicular lymphoma,PTL)是临床上比较罕见的睾丸肿瘤,安徽医科大学第三附属医院泌尿外科收治1例临床表现为睾丸炎的PTL患者,资料详实,现进行总结并复习文献,探讨其临床症状、影像学特点、病理特征和诊治经过,报告如下。
病例报告
患者,63岁,因“右侧睾丸肿大1月余”在省内三家三甲医院反复就诊,均诊断为睾丸炎,先后予以口服左氧氟沙星0.4 QD、头孢克洛0.25 TID、静滴头孢替安2.0 TID抗炎对症治疗,效果不显,伴右阴囊胀痛不适加剧,于2018-06-05就诊我院求进一步诊疗。入院后查体:各生命体征平稳,全身皮肤黏膜无黄染,皮下无出血点,全身浅表淋巴结无肿大,心肺腹未见异常。右阴囊明显增大,质韧,未触及明显包块,触诊皮温升高,压痛(+),举痛(-),左侧睾丸正常大小,无压痛及举痛,双侧附睾未触及明显异常,左侧阴囊透光试验阴性,右侧阴囊透光试验(+)。入院后查血常规:WBC11.85*109/L,N88.00%,免疫组合(乙肝五项、梅毒螺旋体抗体、人类免疫缺陷病毒抗体)正常,肝肾功能电解质正常,尿常规阴性,凝血组合正常,ECG示窦缓,胸部CT平扫未见异常。前列腺特异性抗原 (prostate specific antigen,PSA)、β- 人 绒 毛 膜 促 性 腺 激 素 (β-chorionic gonadotropin,β-HCG)、甲胎蛋白(alpha fetoprotein,AFP) 、乳酸脱氢酶(lactate dehydrogenase,LDH)等均在正常范围内。阴囊彩超示:右睾丸体积增大,内扫及一片状回声减低区,面积3.6cm*2.5cm*3.9cm,形态欠规则,边界清晰,CDFI:低回声区内可见丰富的血流信号 (见图1)。右睾丸周围见深约2.0cm无回声区包绕,右阴囊根部精索周围可见增宽的无回声管道,乏氏试验后管道约0.28cm,血流信号增强,超声印象:右侧睾丸炎性改变?占位待排、右睾丸鞘膜积液、右精索静脉曲张。盆腔和睾丸MRI平扫示:前列腺各叶清晰,左侧周围叶后缘约5-6点处可见斑片状等T1短T2异常信号。精囊信号未见异常。右侧阴囊内可见团块状等T1短T2异常信号,病灶边界清晰,大小约3.0cm*3.5cm*4.6cm,与睾丸分界欠清 (见图2)。鉴于患者在外院先后行喹诺酮类、头孢二代口服及静滴疗效不显,遂给予广谱头孢哌酮钠2.25g BID静脉滴注,辅助小剂量地塞米松改善睾丸水肿临床症状,对症治疗1周后,患者右睾丸肿大好转,质地变软,坠胀不适基本消失,患者要求出院。
患者出院后第16天,因右睾丸再次肿痛不适加剧入院,入院后复查阴囊彩超示右睾丸体积增大,内扫及一片状回声减低区,范围约3.2cm*2.5cm*3.0cm,较一月前缩小。复查腹部CT、盆腔CT、胸部CT均未见异常。入院后查体:右睾丸肿大,质韧,触痛(+),抬举试验(-),双附睾头无肿大,未触及包块及结节,复查HCG、AFP、LDH均在正常范围。经科室讨论与患者及家属沟通,决定行右睾丸探查术,先选择阴囊术口,术中见右睾丸体积增大,不规则,睾丸质地较硬,与附睾粘连致密,术中冰冻示睾丸淋巴瘤,遂再选择右腹股沟术口,行右侧睾丸根治性切除术和精索高位结扎术,术后大体标本病理示:右睾丸弥漫性大B细胞淋巴瘤,肿瘤细胞侵及脉管及包膜。免疫标记:肿瘤细胞表达CD20(+),CD(-),PAX(5),Ki67(+)80%,CD10(-),BCL(-),CD30(-),ALK(-),CD117(-),PLAP(-),CK8(-)。 肿瘤未侵犯附睾和精索。骨穿和腰穿未见明显异常,结合术前胸腹部、盆腔CT影像学资料未见异常,考虑为原发性睾丸淋巴瘤,Ann Arbor临床分期Ⅰ期。术后1周转肿瘤内科行CHOP方案化疗。患者目前接受了6个疗程化疗,至今随访21个月,患者各项指标正常,复查胸腹部CT未见异常,全身未见肿大淋巴结,饮食尚可,睡眠欠佳,无其他明显不适。

图1 右睾丸彩色超声图
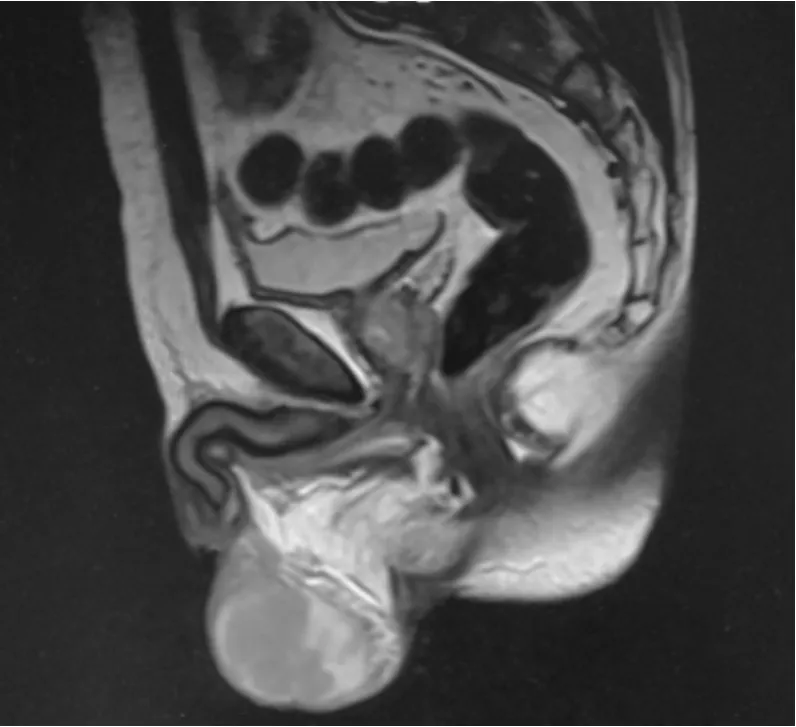
图2 盆腔、阴囊MRI

图3 睾丸病理组织切片
讨 论
一、临床表现与病因
PTL临床罕见,Malassez首次报道,好发于老年男性,恶性度高,侵袭力强,预后极差[1]。其中弥漫大B细胞淋巴瘤 (Diffuselarge B-cell lymphoma,DLBCL)是PTL常见的病理分型,无痛性睾丸弥漫增大是其早期最常见症状,多发于单侧睾丸,少数发病于双侧,可触及睾丸硬结,多无压痛,部分患者可出现发热、疲乏、体重下降等全身症状,晚期患者可侵犯淋巴结、骨髓、脾脏、中枢神经系统、肺脏及皮肤等器官[2]。由于其实验室检查并无特异性,B超及影像学检查只能发现睾丸肿块,无法确诊,故临床极易误诊。
目前PTL的病因未明,有临床观察指出,其发病可能与隐睾、睾丸外伤、慢性睾丸炎、精索丝虫病、抗原刺激、人类免疫缺陷病毒感染等因素有关,大多合并睾丸鞘膜积液、阴囊积液、附睾囊肿、双侧精索静脉曲张等相关疾病[3],本例患者亦合并睾丸鞘膜积液、附睾囊肿、右侧精索静脉曲张,与文献报道相似。
二、诊断与鉴别诊断
由于PTL是非生殖细胞肿瘤,与精原细胞瘤、睾丸炎有较多重叠超声表现,给鉴别诊断带来迷惑。研究表明,早期诊断PTL主要依靠超声等影像学检查,其超声主要表现为局部低强度回声,还可表现为弥漫性睾丸增大,内部血流丰富,呈弥漫低回声,放射条状低回声纹理是其少见独特的特征。高频彩色多普勒超声可显示病灶内血流信号较丰富,频谱为低阻,术前诊断符合率达70%[4]。
还有研究指出,灰阶超声显示病变内条纹状低回声,而彩色多普勒超声能显示睾丸血管呈直线状穿过病变区,对PTL诊断有一定帮助[5]。虽然超声检查是PTL患者首选的检查方法,但其超声表现缺乏特异性及敏感性,确诊主要依靠病理及免疫组化。本例患者表现为睾丸体积增大伴弥漫性低回声团块,内部可见血流信号,与睾丸血肿、睾丸炎、睾丸扭转、白血病或其他转移肿瘤很难鉴别。CT和MRI对于睾丸肿瘤的发现及病灶远处转移具有较高价值,能够评估肿瘤的临床分期,但也很难鉴别PTL。
PTL常见有弥漫型和结节型两种类型,前者超声表现为睾丸弥漫性增大,内回声不均匀,实质内显示散在小片状极低回声区,而后者超声表现为睾丸不同程度增大,实质内显示单个或多个结节状极低回声病灶,内回声不均。本例患者,超声显示与正常睾丸实质分界不清,属于弥漫型改变,于病灶周边可显示残存正常睾丸实质回声,无液化及钙化强回声。
有研究认为,PTL患者病灶的超声血流频谱特征与睾丸炎性病变内丰富高阻血流频谱不同,其脉冲多普勒显示为低阻频谱。本例患者初次就诊表现为睾丸肿大,彩超CDFI显示:右病变睾丸血供丰富,又伴有睾丸炎的肿痛临床表现,且抗炎治疗后睾丸病灶体积有缩小征像,给我们临床诊断带来误区。赵翠翠等报道有48%原发性睾丸DLBCL临床表现主要为睾丸无痛性、渐进性肿大[6]。本患者临床表现为右侧睾丸痛性肿大,与文献报道不符。有研究认为[7],结外受侵个数、病理类型和和B症状 (主要是全身症状,通常有不明原因发热、体重减轻、盗汗等)是PTL预后的独立影响因素。也有人推荐PTL患者无论何种分期,术后均应序贯给予全身化疗、甲氨蝶呤对侧睾丸鞘内注射及局部放疗等辅助治疗可减少疾病复发风险[8]。
三、治疗与预后
本病具有高度侵袭性,容易侵犯附睾、精索、淋巴结,并向全身转移。目前,PTL治疗方案趋于规范但尚未完全统一,指南推荐睾丸切除和高位精索结扎术及术后常规化疗和放疗在内的综合治疗是目前主要的治疗方法。睾丸切除不仅根治性的切除肿瘤本身,同时解除了血睾屏障,降低了肿瘤全身转移的风险。另外预防中枢神经系统鞘内注射、对侧睾丸放疗也可起到一定作用。CHOP方案+利妥昔单抗可以明显提高睾丸淋巴瘤患者的5年生存率,目前已成为国内外治疗DLBCL的首选。联合其他治疗手段,可使PTL总生存期(overallsurvival,OS)提高至 30%~52%[9-11]。
有研究认为[12],有限的Ann Arbor分期、睾丸切除术后的进一步化疗、低国际预后指数(IPI)评分(小于2)与DLBCL患者的生存优势密切相关。Mannisto S等认为[13],静脉注射而非鞘内中枢神经系统定向化疗可提高DLBCL患者的生存率。王尚任等[14]认为,对于I~II期患者应积极采取手术+化疗+放疗的综合治疗方案,Ⅲ~Ⅳ期患者建议术后以全身化疗为主,并辅以放疗治疗,或联合美罗华化疗以提高生存率。也有研究认为,对于儿童患者,部分患儿经数个疗程化疗之后,PTL浸润的超声表现近乎完全消退,表明儿童PTL保留睾丸可行[15]。有研究指出,B症状、血清LDH水平、临床分期、生发中心来源、IPI评分是原发性睾丸DLBCL预后的影响因素。临床上针对这些因素对DLBCL患者进行干预,以期改善预后[16]。
PTL病理类型属非霍奇金淋巴瘤,大多临床表现主要为睾丸无痛性肿大,伴有发热、厌食、盗汗体质量减轻等全身症状,极少数患者可出现阴囊疼痛、睾丸鞘膜积液等,与本例患者就诊时临床症状相符。该病程呈侵袭性进展,容易向对侧睾丸、中枢神经系统、皮肤、双肺、胸膜及软组织等其他结外器管转移,当这些部位受累时,可同时或相继出现一系列的临床表现[17]。
本病例误诊原因主要是PTL合并睾丸鞘膜积液病例罕见,其临床表现不典型,该患者除右侧阴囊肿大外,还有右腹股沟坠胀不适,触诊表面质韧无硬结且右侧阴囊透光试验阳性而忽略了重点鉴别;超声检查提示右侧睾丸鞘膜积液,睾丸片状回声减低区,血流丰富,未发现睾丸实质性包块及其他征象,将重点聚集在血象偏高及睾丸的“红、肿、热、痛”睾丸炎外在表像,以致出现诊断偏差。
早发现早治疗是影响PTL患者预后最重要的因素[18]。因此,作为泌尿外科医师应提高对该病的认识,当老年患者出现睾丸肿大症状、抗炎治疗效果不明显,伴有其他部位症状或有结节而不能用睾丸肿瘤转移解释时,应想到本病的可能。在不能确诊的情况下及时行睾丸切开活检,借助病理诊断来拨云见日。一旦确诊,首先行根治性睾丸切除,配合以CHOP或类似方案化疗,并根据病情采取主动脉和盆腔的照射治疗,以期提高该病的诊治效果。本例患者一般情况良好,行右侧睾丸根治性切除术和精索高位结扎术,术后配合CHOP6个疗程化疗,随访21个月,无局部复发、淋巴结和远处转移,疗效尚属满意。

