中医证型、理化指标与慢性心力衰竭预后的相关性分析
姚久秀,戴国华,赵 雪,蔡贞浩,张嘉禛
(1.山东中医药大学第一临床医学院,山东 济南 250014;2.山东中医药大学附属医院,山东 济南 250014)
慢性心力衰竭(chronic heart failure,CHF)是多种心血管疾病进展的终末阶段,主要表现为呼吸困难、疲乏和液体潴留,是一组病理生理机制复杂的临床综合征[1]。《中国心血管报告2018》显示中国现有CHF患者450万,35~74岁人群CHF患病率为0.9%,随着年龄增长,CHF患病率明显升高[2]。西医对CHF的治疗优势体现在射血分数降低的CHF中,主要通过调节神经-内分泌机制,以逆转心室重构,但西药严格的适应证、禁忌证和明显的不良反应使其无法应用于所有的CHF患者中。中医药在CHF辨证治疗中已取得了一定疗效,在缓解症状、提高患者生活质量等方面受到认可,且具有不良反应小、受众范围广等优点[3]。目前,不同中医辨证分型CHF患者病情严重程度是否存在差异,与终点事件发生是否有相关性的研究较少。理化指标可作为生物标志物用于CHF诊断、鉴别诊断、疗效评价及预后评估等,在临床诊疗中应用广泛。本研究收集了山东中医药大学附属医院CHF患者的临床资料,分析CHF患者中医证型、理化指标与终点事件发生的相关性,以期找出与CHF预后相关的中医证型及理化指标。
1 资料与方法
1.1 研究对象 采用回顾性匹配巢式病例对照研究设计。回顾性收集山东中医药大学附属医院2012年1月1日至2017年12月31日住院的CHF患者的临床资料。对所有患者进行随访,以随访期间发生心源性死亡的患者为病例组,以1∶2比例匹配性别相同、年龄差异不大于2岁且未死亡的患者为对照组。
1.1.1 诊断标准 西医诊断标准参考《中国心力衰竭诊断和治疗指南2014》[4],结合症状、体征、实验室检查和超声心动图等协助诊断。中医证候分型参考2014年《慢性心力衰竭中医诊疗专家共识》[5],分为气虚血瘀证、气阴两虚血瘀证、阳气亏虚血瘀证、痰饮证。
1.1.2 纳入标准 符合CHF诊断标准,美国纽约心脏病学会(New York Heart Association,NYHA)心功能分级Ⅱ~Ⅳ级;入院时间为2012年1月1日至2017年12月31日;年龄为18~80岁;中医证型及理化指标资料完整者。
1.1.3 排除标准 入院即诊断为急性心力衰竭者;发生院内死亡的患者;冠状动脉搭桥或心脏再同步治疗术后患者;合并急性心肌梗死、恶性心律失常、未修复的严重心脏瓣膜病、肺栓塞患者;先天性心脏病导致CHF者;肺源性心脏病及其他非心源性原因导致的CHF;严重的肝、肾、血液系统疾病患者;严重精神疾病、恶性肿瘤患者;孕妇及哺乳期妇女;无联系方式、住址患者。
1.2 信息收集和随访 根据患者住院病历采集患者资料。建立《中医院CHF预后因素的巢式病例对照研究调查表》,包括住院和随访两部分。收集患者一般资料和临床诊疗资料,具体包括患者姓名、性别、年龄、住址、联系方式,中医辨证分型、中西医治疗用药、NYHA分级,左室射血分数(left ventricular ejection fraction,LVEF),实验室检查等。随访方式以电话随访为主,结合门诊随访,记录患者用药及终点事件发生情况和发生时间。随访终止时间为2018年6月30日。
1.3 主要观察指标 中医证型分布,N末端B型脑钠肽前体(N-terminal brain natriuretic propeptide,NT-proBNP),心肌肌钙蛋白Ⅰ(cardiac troponin Ⅰ,cTnⅠ),低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C),血红蛋白(hemoglobin,Hb)。终点事件定义为心源性死亡。

2 结果
2.1 两组患者一般资料比较 本次调查收集到623例患者的临床资料。对患者进行随访,随访成功564例,随访时间为6~63个月。不合作或无法联系者59例,失访率为9.47%。随访成功患者中62例发生终点事件,纳入病例组。按1∶2比例匹配124例未发生终点事件的患者组成对照组。两组患者的年龄、性别、CHF原发病、合并病、心率、收缩压比较,差异均无统计学意义(P>0.05),两组患者的LVEF和NYHA分级比较,差异有统计学意义(P<0.05)。两组一般资料见表1、表2。
2.2 两组患者血清NT-proBNP、cTnⅠ、LDL-C、Hb水平比较 两组患者血清NT-proBNP、cTnⅠ、LDL-C、Hb水平比较,差异均有统计学差异(P<0.05)。见表3。

表1 两组患者年龄、心率、收缩压、LVEF比较
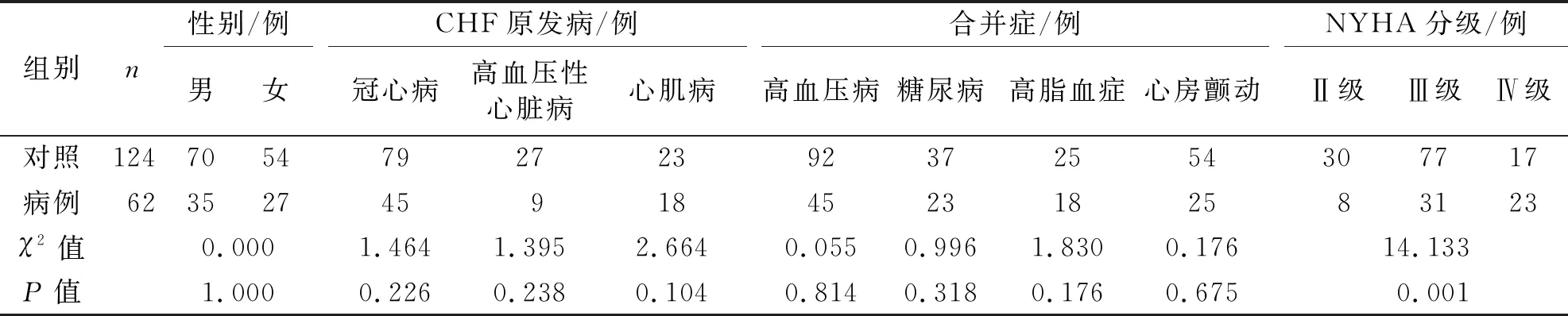
表2 两组患者性别、CHF原发病、合并症、NYHA分级比较

表3 两组患者血清NT-proBNP、cTnⅠ、LDL-C、Hb水平比较
2.3 两组患者中医证型比较 对照组中,气虚血瘀证38例,气阴两虚血瘀证38例,阳气亏虚血瘀证28例,痰饮证24例;病例组中,上述证型病例数分别为9、16、30、15例。两组气阴两虚血瘀证、痰饮证分布比较,差异均无统计学意义(气阴两虚血瘀证:χ2=0.470,P=0.493;痰饮证:χ2=0.584,P=0.445);两组阳气亏虚血瘀证、气虚血瘀证分布比较,差异均有统计学意义(阳气亏虚血瘀证:χ2=12.828,P=0.000;气虚血瘀证:χ2=5.694,P=0.017)。
2.4 血清NT-proBNP、cTnⅠ、LDL-C、Hb水平和中医证型对CHF预后影响的单因素分析 log-rank单因素分析结果显示,血清NT-proBNP、cTnⅠ、LDL-C、Hb水平和阳气亏虚血瘀证对CHF预后的影响均有统计学意义(P<0.05),气虚血瘀证、气阴两虚血瘀证和痰饮证对CHF预后的影响均无统计学意义(P>0.05)。见表4。

表4 血清NT-proBNP、cTnⅠ、LDL-C、Hb水平和
2.5 观察指标与CHF预后相关性的多因素分析 将单因素分析有统计学意义的各观察指标设为自变量X,应变量Y为心源性死亡,各变量赋值情况见表5。用COX回归模型进行多因素分析,采用基于最大似然估计的向前逐步回归法,纳入标准为0.05,剔除标准为0.10。多因素分析结果(见表6)显示,血清cTnⅠ、NT-proBNP水平和阳气亏虚血瘀证是影响CHF患者心源性死亡的独立危险因素。在其他因素一致的情况下,血清cTnⅠ异常患者发生心源性死亡的风险是cTnⅠ正常患者的3.236倍。同样,在其他变量相同时,NT-proBNP等级每升高一级,患者发生心源性死亡风险增加1.531倍。在其他指标相同的情况下,中医辨证属阳气亏虚血瘀证的患者发生心源性死亡风险是其他证型患者的1.798倍。

表5 CHF预后影响因素的COX回归模型中自变量与应变量赋值情况

表6 影响CHF预后的多因素分析结果
3 讨论
CHF在中医学中没有与之对应的病名,但CHF相关的记载最早可追溯至《内经》,其中有“心胀”“心痹”等描述。临证常将CHF归于“心悸”“喘证”“胸痹”“水肿”“痰饮”等范畴进行辨证[7]。中医认为CHF为本虚标实之证,虚实常相兼为病,本虚以气虚、阴虚、阳虚为主,标实以血瘀、痰浊、水饮为主,其中心气虚为本病病理基础,血瘀是中心病理环节[8]。故而CHF的证候特征可由气虚、血瘀统驭[5]。在纳入研究的186例患者中,共有159例患者中医辨证中包含气虚、血瘀证候要素。潘光明等[9]调查发现,气虚、血瘀是CHF患者最常见的病性要素,这与本次研究结果相符。关于CHF的中医辨证分型目前尚未形成统一认识,2016年《慢性心力衰竭中西医结合诊疗专家共识》[10]给出了各证候要素的诊断标准,本研究参考的2014年《慢性心力衰竭中医诊疗专家共识》[5]将CHF证型分为4类。单因素分析表明气虚血瘀证、阳气亏虚血瘀证与CHF患者预后相关。多因素分析结果显示,阳气亏虚血瘀证(OR=1.798)是CHF患者随访期间心源性死亡的独立危险因素。张松等[11]通过对3 013例CHF患者NYHA分级与中医证型分布的研究发现,心功能Ⅲ~Ⅳ级患者最常见证型分别为气虚血瘀证和阳虚水泛证。何新兵等[12]调查发现,心阳亏虚血瘀水停证患者NYHA分级多为Ⅲ~Ⅳ级,且病程明显长于心肺气虚夹瘀、气阴两虚夹瘀证。由此可见,阳气亏虚血瘀证常见于CHF的终末期,这与本次研究结果基本一致。CHF初期以气虚血瘀证、气阴两虚血瘀证为主,病程日久,气虚及阳、阴损及阳,导致心阳亦亏,若不及时干预,终将导致阴阳离决的死亡。因此,对CHF的治疗应充分应用中医的治未病思想,既病防变,在CHF早期进行中医干预,以延缓CHF进程,以期改善患者预后。
理化指标作为疾病风险、严重性、进展阶段的可靠和可重复性指标,在CHF诊断和预后评估中起着重要作用。本研究分析了NT-proBNP、cTnⅠ、LDL-C、Hb与CHF患者随访期间心源性死亡发生的相关性,以评价理化指标在CHF预后评估中的作用。log-rank单因素分析显示NT-proBNP、cTnⅠ、LDL-C、Hb均与CHF患者的心源性死亡有相关性。NT-proBNP是心脏血管神经激素,是目前心力衰竭诊断、病情严重程度及预后评估最常用的指标[1],在美国心脏协会指南中把NT-proBNP作为心力衰竭诊断及预后的金标准生物标志物[13]。cTnⅠ在CHF中也被认为是有预测、管理、预后评估价值的标志物之一,亦有可能成为CHF治疗的潜在靶点[14]。有系统评价表明肌钙蛋白可以用于识别最初没有CHF证据,但最终会进展为CHF的患者[15],说明其在CHF早期预警中也有一定价值。LDL-C作为心血管疾病的危险因素已经多方证实,LDL-C的降低可以减少心血管疾病的发病率和病死率[16]。Hb是临床诊断贫血的关键指标,CHF患者发生贫血的病因尚未完全明确,有学者认为CHF患者贫血与促红细胞生成素减少、炎症细胞因子激活、铁吸收不良等因素有关[17-18]。已有多项研究[19-20]表明,贫血是CHF患者全因死亡的预测因子。多因素COX回归分析结果显示,NT-proBNP(OR=1.531)和cTnⅠ(OR=3.236)是CHF患者随访期间心源性死亡发生的独立危险因素。Cheng 等[21]研究发现,NT-proBNP和cTnⅠ均升高的患者1年病死率和再入院率明显升高,认为这两种标志物可作为CHF的独立预测因子,并可在预后评估中相互补充。
综上所述,阳气亏虚血瘀证、血清NT-proBNP和cTnⅠ水平是CHF患者随访期间心源性死亡的独立危险因素。但本研究存在一定局限性。首先,受回顾性研究设计的影响,部分患者因失访或临床资料不完整未被纳入研究,导致选择偏倚;其次,本研究混杂因素较多,尽管对年龄、性别、LVEF、NYHA分级进行了校正,但可能仍存在其他混杂因素影响研究结果;最后,原始研究收集理化指标资料时缺少新型生物标志物的相关信息,故而无法研究其与CHF预后的相关性。因而,本研究结论仍需要前瞻性、多中心、大样本和长期随访的研究加以证实。虽然难以得出完全肯定的结论,本研究仍提示临床应加强对具有上述危险因素CHF患者的关注,加强随访,积极干预,以期改善患者预后。

