床旁超声监测早产儿上肢PICC 尖端定位的临床价值
陈 川,杨太珠,张 波,蒋 瑜
(四川大学华西第二医院超声科 出生缺陷与相关妇儿疾病教育部重点实验室,四川 成都 610041)
目前中国早产儿(胎儿孕周>28~<37 周的新生儿,体质量低于2 500 g,头围低于33.0 cm)的病死率为12.7%~20.8%[1],胎龄越小,体质量越低,病死率越高。经外周静脉穿刺置入中心静脉导管(Peripherally inserted central catheter,PICC)是经肘正中静脉、贵要静脉、头皮静脉、大隐静脉等外周静脉,将由硅胶材料制成的导管最终置入上腔静脉或下腔静脉的技术[2],在早产儿病危抢救中发挥着至关重要的作用。PICC 尖端位于合理的位置是保证早产儿导管安全救治的一个重要前提[3]。目前,国内外常把传统的X 线胸片作为PICC 术后监测管尖的金标准[4],但其也存在不足之处。近几年来,国际上对应用超声和传统X 线胸片监测PICC 尖端位置的区别和优劣已经做出很多研究与探讨[5]。我院新生儿科重症监护室(Neonatal intensive care unit,NICU)逐步尝试应用床旁超声监测PICC 尖端位置,略有所得,现报道如下。
1 资料与方法
1.1 一般资料
研究对象均为2019 年5 月—2020 年4 月四川大学华西第二医院NICU 收治的早产儿,且均需经上肢行PICC 的病例,共200 例。其中应用超声监测PICC 尖端作为观察组共102 例,应用体表预测量法盲穿作为对照组共98 例。两组病例的基本资料详见表1。

表1 两组病例基本资料信息
1.2 纳入标准与排除标准
纳入标准:四川大学华西第二医院NICU 收治的需经上肢行PICC 的早产儿。
排除标准:静脉有变异、畸形或障碍的早产儿;合并感染的早产儿;对管道材料不能耐受(心率、血氧饱和度明显下降等)的早产儿。
1.3 材料与仪器
导管选择美德康公司生产的PICC 套装,导管型号为1.9F×50 cm。床旁超声仪器选择迈瑞公司生产的M9 型彩色多普勒超声诊断仪,浅表探头频率为10~15 Hz,腹部探头频率为5~10 Hz。床旁X 线机选择日本岛津公司生产的MUX-10J 型移动式医用诊断X 线机。
1.4 操作方法
早产儿PICC 穿刺方法严格遵循 《实用新生儿护理学》 中的新生儿PICC 操作细则,术者均为NICU 里同一取得PICC 穿刺资质的护士[6]。
观察组:先根据改良版横“L”法(测量穿刺点至右侧胸锁关节的距离,在此基础上根据患儿实际情况加0.5~1.0 cm)计算出预置管长度。采用手触摸及肉眼观察的方式确定穿刺点。消毒、铺无菌洞巾、调整导管长度。穿刺针与穿刺点平面呈20°~30°将引导管置入静脉,回血时表示成功穿刺进入静脉。成功后将导管通过引导管沿静脉走行逐渐导入上腔静脉,每次导入约0.5 cm,直至导入预留长度。导入完成后,将超声浅表探头置于患儿胸骨偏右侧二、三肋间,探头指示方向指向患儿右肩,寻找上腔静脉(上腔静脉无明显搏动,与右房相连)。观察上腔静脉中下段有无“高低高”等信号样导管回声。若有则记录导管的位置,若无则向上沿上腔静脉上段、锁骨下静脉、贵要静脉进行扫查,寻找管尖位置,并引导穿刺者调整管尖直至到达上腔静脉中下段。穿刺成功后导管体外侧连接肝素帽,用注射器抽取生理盐水冲洗导管,然后敷料加压固定。用床旁X 线机为患儿拍摄胸片,观察PICC 尖端位置。
对照组:穿刺方法同观察组,导入预留长度后,用床旁X 线机拍摄胸片确定PICC 尖端位置。
两组均记录穿刺开始至结束的时间。
1.5 判断标准
2016 年美国静脉输液护理学会(Infusion nursing society,INS)已指出,经上肢行PICC,尖端位置在右心房与上腔静脉的交界处是较为安全的位置[7]。然而尖端位置常因患儿哭闹、不自主运动等因素发生移位。综合Knue 等[8]、Nowlen 等[9]以及钟华荪[10]等学者的研究,PICC 尖端位置在上腔静脉下1/3 处(图1)为较适宜位置。
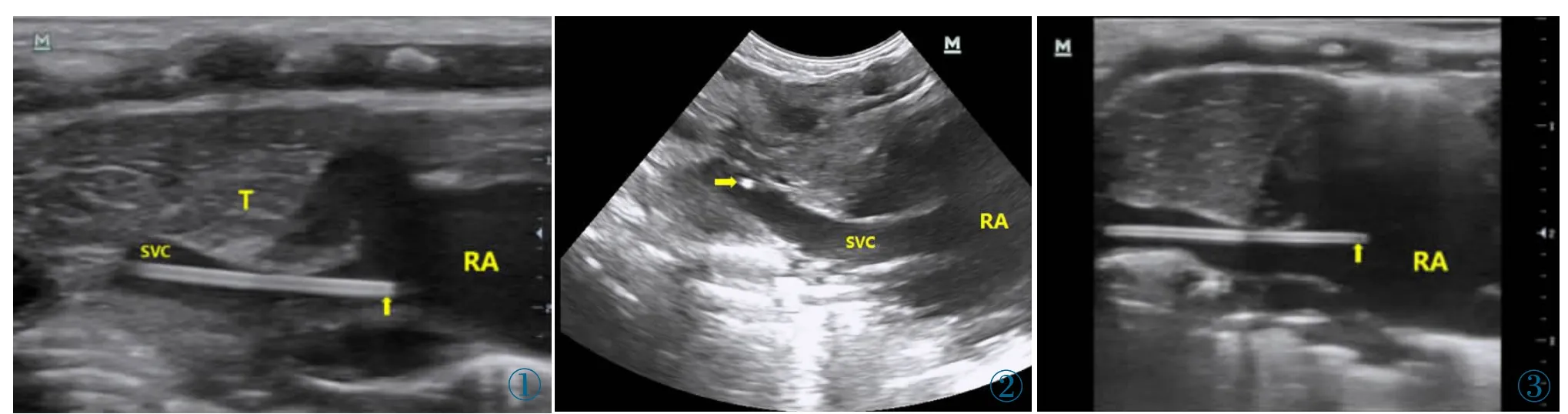
图1 PICC 尖端位置正常超声图像(RA:右房;SVC:上腔静脉;T:胸腺;箭头:PICC 尖端)。图2 PICC 尖端位置过浅超声图像(RA:右房;SVC:上腔静脉;箭头:PICC 尖端)。图3 PICC 尖端位置过深超声图像(RA:右房;箭头:PICC 尖端)。Figure 1. Ultrasound image of normal PICC tip position(RA:right atrium;SVC:superior vena cava;T:thymus;Arrow:PICC tip).Figure 2. Ultrasonic image of PICC shows the tip position was too shallow(RA:right atrium;SVC:superior vena cava;Arrow:PICC tip).Figure 3. Ultrasonic image of PICC shows the tip position was too deep(RA:right atrium;Arrow:PICC tip).
1.6 观察指标
将两组病例穿刺总成功率、一次置管成功率、异位率、操作时间、并发症发生率、术后7 d 维护价值等进行统计学处理,对比分析,得出结论。
1.7 统计学方法
应用统计学软件SPSS 19.0 对本研究各项数据进行统计学分析。操作时间以均数±标准差()表示,两组对比应用t 检验;总成功率、一次置管成功率、异位率、并发症发生率等计数资料以率(%)形式表示,组间比较采用卡方检验。以P<0.05 为差异有统计学意义。
2 结果
观察组102 例早产儿中异位至颈内静脉2 例,经超声引导退管后成功置管,3 例因患儿欠配合、胸腔胀气等原因探查不清无法定位,观察组定位成功99 例,与X 线胸片结果一致。对照组98 例早产儿中,置入过浅12 例,置入过深18 例(进入上腔静脉但未到达上腔静脉下1/3 或高于T4 为置入过浅(图2),超过上腔静脉下1/3 进入右房甚至下腔静脉等或低于T6 为置入过深(图3)),异位至颈部6 例,异位至其他位置4 例,后经退管调整后定位成功69例,一次置管成功58 例。两组穿刺结果信息汇总见表2。
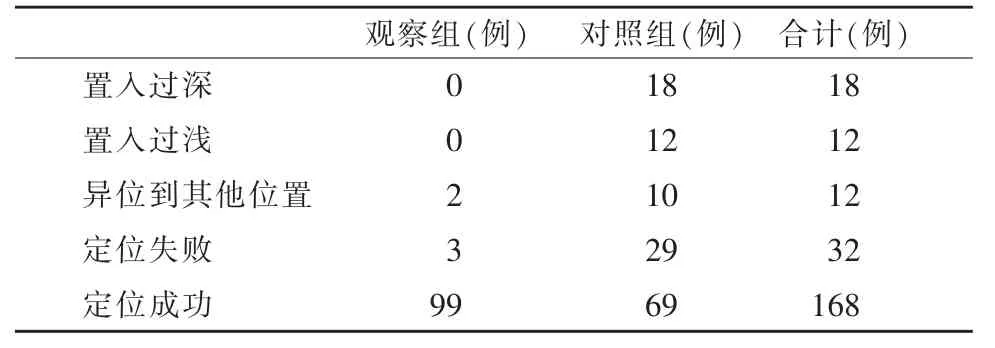
表2 两组穿刺结果信息表
两组间总成功率、一次置管成功率、异位率对比,应用卡方检验,差异有统计学意义,两组间并发症发生率对比,应用卡方检验,差异无统计学意义,详见表3。
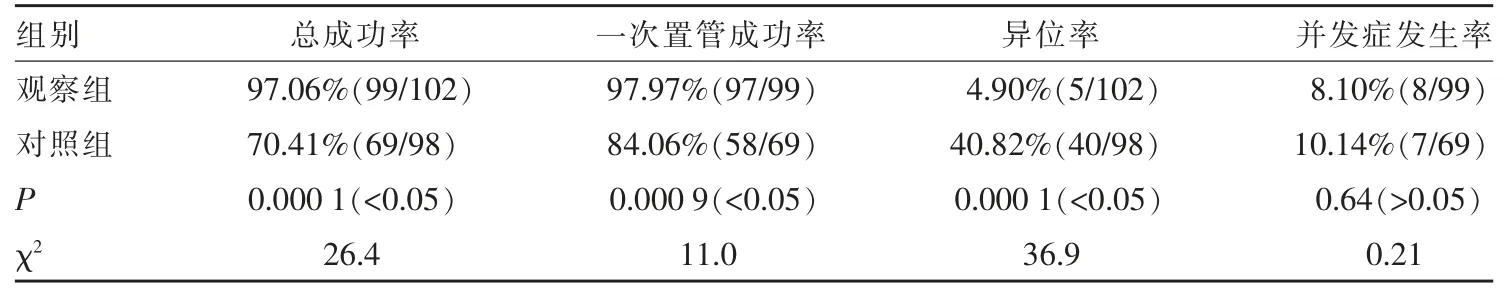
表3 两组总成功率、一次置管成功率、异位率及并发症发生率比较
两组平均置管时间对比,应用t 检验,观察组明显低于对照组,差异有统计学意义,P=0.000 1,t=26.1,详见表4。

表4 两组平均置管时间对比
两组术后7 d 尖端复位情况对比,术后7 d 的X线胸片观察导管尖端位置,观察组11 例发生移位,均在超声引导下调整复位,复位率为100%;对照组9 例发生移位,均在X 线引导下调整复位,复位率为100%(表5)。

表5 两组术后7 d 尖端复位情况
3 讨论
在目前的临床研究中认为,早产可能关联紧密的因素是妊娠期高血压疾病、早期破水、胎盘早期剥离或前置胎盘、多胎妊娠或羊水过多以及一些慢性疾病如心脏病、肾病、肝病、糖尿病、内分泌失调(如习惯性早产)、营养不良、贫血等。早产儿因各器官功能发育尚不完善,救治过程中常发生喂养难以耐受、低血糖等情况,长时间输注的各种药液多为浓度及渗透压均较高及序贯剂量的液体,一般而言,常规的外周静脉留置管难以完全满足静脉输液的临床需求,而频繁的静脉穿刺所致的早产儿烦躁哭闹可增加其能量消耗,会增加发生低氧血症、颅内压升高以及低血糖的风险[11]。PICC 直接将导管末端置入上腔静脉、下腔静脉等中心静脉,可维持患儿长时间静脉输液及提供有效的营养支持,同时避免了患儿反复穿刺的痛苦和对外周血管的损伤。而确保PICC 尖端位于合理位置是保证早产儿导管安全救治的一个重要前提[3]。
3.1 两组研究结果分析
在本研究中,两组总成功率、一次置管成功率,观察组明显高于对照组,异位率、平均置管时间对比,观察组明显低于对照组。两组并发症发生率对比,观察组与对照组无显著差异。
分析原因:观察组总成功率、一次置管成功率、异位率明显高于对照组的重要原因可能是超声能直接显示PICC 尖端位置与血管走行之间的相对关系,腹部探头扫描范围广范,浅表探头显示图像质量细致,精度高,二者结合能够发现绝大多数导管异位。将这部分异位的病例通过超声引导调整,使尖端到达适宜位置,既能使这部分病人定位成功,很大程度上提升置管成功率、减少异位可能,同时又能减少置管时间。而对照组,X 线胸片在定位PICC 尖端时的优势在于能全程显示PICC,对导管走行状态能直观把控,同时也能显示尖端的位置(图4)。但X 线胸片对PICC 尖端的定位是依靠人体在X 线胸片上的解剖学标志来进行定位的。不同的个体往往存在或大或小的解剖学差异,这是导致X 线胸片定位PICC尖端致穿刺失败的重要原因。其次,X 线胸片虽然能全程显示PICC,但却无法显示血管,即使是上腔静脉这类相对较粗的血管,这是成像原理所决定的,所以难以对尖端进行精细定位及调整,这也是X 线胸片定位PICC 尖端致穿刺失败及置管时间延长的另一重要原因。
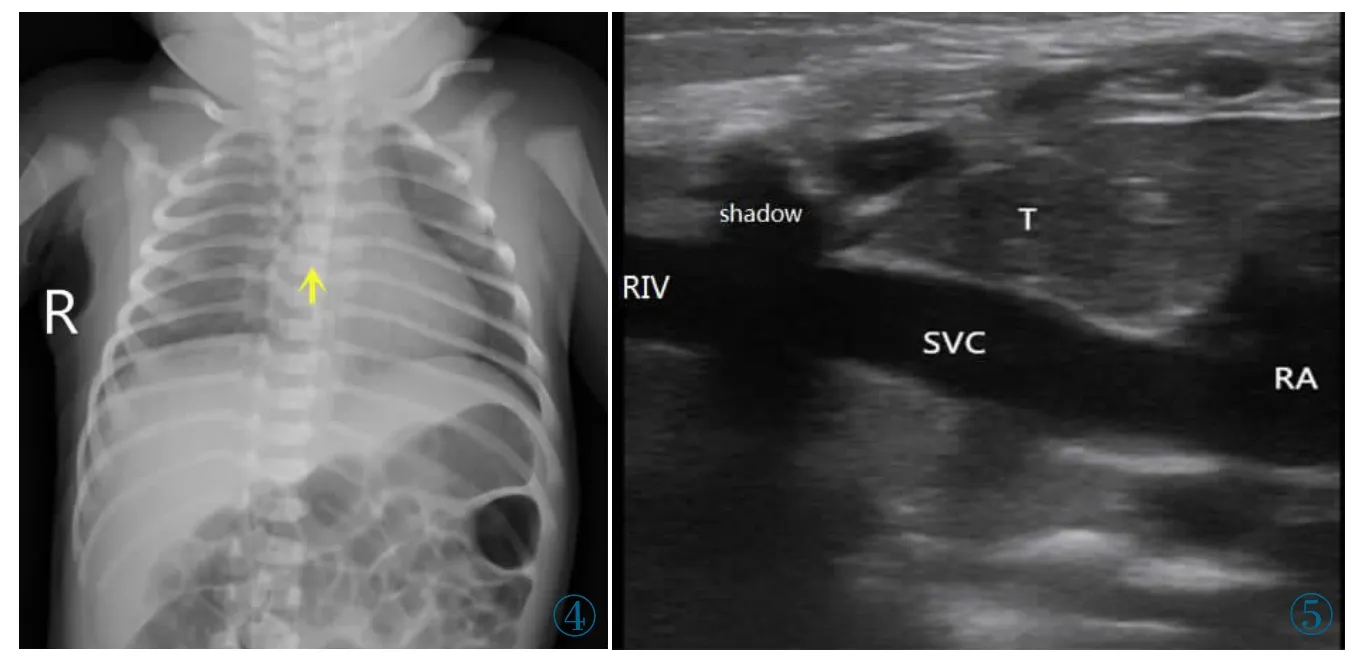
图4 PICC 尖端位置正常X 线胸片图像(箭头:PICC 尖端)。图5 上腔静脉系统(RA:右房;SVC:上腔静脉;RIV:右侧无名静脉;T:胸腺;shadow:肋骨声影)。Figure 4.Chest X-ray image of normal PICC tip position (Arrow:PICC tip).Figure 5. Superior vena cava system(RA:right atrium;SVC:superior vena cava.RIV:right innominate vein;shadow:sound shadow of ribs).
3.2 早产儿PICC 尖端超声定位及穿刺要点
①超声穿刺前评估:相对于成人,早产儿血管纤细,基础条件差,PICC 穿刺是护士日常工作的难题。早产儿皮下脂肪少,胸骨骨化中心不全,床旁超声监测PICC 穿刺不仅方便,而且对早产儿外周静脉及中心静脉(图5)均能清楚显示。PICC 穿刺前,应用浅表探头观察患儿,可显示腋静脉、锁骨下静脉、无名静脉、颈静脉、上腔静脉等大致走行,为PICC 穿刺提供更有效的指导,也可在PICC 穿刺不顺时提供更快捷的引导。
②超声显示血管技巧:腋静脉、锁骨下静脉、颈静脉显示方法基本与成人一致,需要注意的是,早产儿血管纤细,并非每例患儿都能显示上述血管,探头触及患儿皮肤要轻柔,彩色多普勒调至尽量敏感。根据儿童的超声心动图操作方法,在右侧胸骨旁的矢状切面以及胸骨上窝的短轴切面可以显示出上腔静脉及无名静脉[12],首先将探头置于胸骨上窝,示标指向3 点钟位置,显示主动脉弓的短轴切面,主动脉弓的上方即为无名静脉长轴,右侧是上腔静脉冠状切面长轴。显示上腔静脉时,可在右侧胸骨旁的第二、第三肋间探查,探头指示点朝向12 点钟方向,显示上腔静脉后,探头向下延续即可显示右心房与上腔静脉连接处[13]。
③床旁超声监测PICC 尖端位置:PICC 尖端在超声上呈“高低高”等信号样导管回声,在血管内较易分辨,对右心房与上腔静脉连接处的尖端可以清晰显示。早产儿血管纤细且脆弱,导管在行进过程中容易损伤血管壁而导致患儿肢体水肿。所以穿刺完成后应先退出针芯,然后匀速轻柔递管,当递管不顺利时,可调整患儿姿势后再轻柔递管,直至尖端送至合适位置[14]。当改变患儿体位后仍递管困难时,切勿蛮力递管,此时可用床旁超声寻找尖端位置,按血管走行调整及引导尖端到达正确位置。在锁骨上方采用横切面可观察到尖端进入上腔静脉,在胸骨柄处采用纵切面可观察到尖端因为患儿哭闹或处于激惹状态而发生移位,这种移位可导致尖端进入颈内静脉或右心房内[14]。
床旁超声监测早产儿上肢PICC 尖端定位,能精确显示导管尖端的位置,与X 线胸片的结果一致,还能及时发现导管移位并引导其调整,相较于传统体表预测量法穿刺具有明显的优势,超声检查方便、经济、安全,可作为PICC 尖端位置监测的首选方法。

