乳腺癌改良根治术后短暂性和持续性淋巴水肿发生的危险因素分析
吴晓静 杨 琼 章小飞
乳腺癌是女性最常见的恶性肿瘤之一,我国每年乳腺癌新发病例数27.9 万[1],乳腺癌5 年标化净生存率已达83.2%[2]。手术是目前乳腺癌最重要的治疗方式,而淋巴水肿是腋窝淋巴结清扫术后最常见的并发症,淋巴水肿通常是由于腋窝淋巴管从上肢回流中断,导致富含蛋白的淋巴液在上肢积聚而引起。在初次肿胀时,确定患者是短暂性淋巴水肿还是持续性淋巴水肿很重要,尤其是对于必须要通过积极的治疗和康复锻炼来应对持续性淋巴水肿患者。目前国内外关于乳腺癌改良根治术后上肢淋巴水肿发生的危险因素的研究较多[3-4],但对淋巴水肿进行分类,并对短暂性淋巴水肿和持续性淋巴水肿的危险因素进行研究仍然较少。本研究对短暂性和持续性淋巴水肿的发生率以及潜在的危险因素进行探讨,以期为乳腺癌术后淋巴水肿的预防和治疗提供新的解决办法。
1 资料与方法
1.1 一般资料 选取2017 年1 月1 日—12 月1 日于浙江省人民医院乳腺外科就诊的184 例女性乳腺癌患者作为研究对象。本研究通过医院伦理委员会审核,患者均知情同意。
1.2 纳入标准(1)所有患者均为单侧乳腺癌,采用乳腺癌改良根治术进行手术治疗;(2)术后随访至少1 年以上,完成术后恢复情况检查;(3)患者临床病历资料完整。
1.3 排除标准(1)合并其他恶性肿瘤;(2)术前即存在上肢淋巴水肿;(3)合并心力衰竭、肾功能不全、上肢外伤等可导致组织水肿干扰本研究结果者。
1.4 淋巴水肿的测量和评估(1)淋巴水肿:乳腺癌手术后定期进行患侧和对侧手臂肘上方10cm 的周径测量,从术后至少6 个月开始直到最后1 次随访(至少随访2 次),患侧手臂周径超过对侧的5%被视为淋巴水肿。(2)短暂性淋巴水肿:淋巴水肿的单次发作,在下一次随访中已消退。(3)持续性淋巴水肿:连续两次随访检查仍有淋巴水肿。
1.5 随 访 术后6~24 个月,每6 个月对患者进行1 次调查随访。随访截止时间2019 年12 月。
1.6 观察指标 发病年龄、体质指数(BMI)、肿瘤直径、内分泌治疗、化疗、放疗、临床分期、腋窝淋巴结清扫范围、腋窝淋巴结清扫数量、优势侧上臂。
1.7 统计学方法 数据分析应用SPSS 18.0 统计软件,计量资料以均数±标准差()表示,计数资料比较采用χ2检验,采用非条件多因素Logistic 回归分析研究短暂性和持续性淋巴水肿发生的独立危险因素,P<0.05 认为差异有统计学意义。
2 结果
2.1 乳腺癌改良根治术后淋巴水肿发病情况 本组共有184 例乳腺癌患者纳入研究,年龄23~74(50.39±11.18)岁;术后随访出现淋巴水肿41 例(22.28%),其中15 例(8.15%)出现短暂性淋巴水肿,26 例(14.13%)出现持续性淋巴水肿。
2.2 与淋巴水肿相关的危险因素 在单因素分析中,年龄较大(≥50 岁)、肥胖患者[BMI≥25kg/m2]、清扫淋巴结数目较多(≥10)、术后接受放疗增加了短暂性和持续性淋巴水肿的发生风险,而淋巴结清扫范围较大(Ⅲ组淋巴结)则增加了持续性淋巴水肿的发生风险,对短暂性淋巴水肿无明显影响。见表1。

表1 184 例乳腺癌改良根治术患者术后短暂性和持续性淋巴水肿影响因素的单因素分析
本研究建立短暂性和持续性淋巴水肿发生的预测模型,将单因素分析有意义的变量进行赋值(见表2)并纳入多因素Logistic 回归,在调整模型中其他因素的相互影响后,结果显示,肥胖(OR=3.363,P=0.042,95%CI:1.044~10.836)和术后接受放疗(OR=5.803,P=0.015,95%CI:1.401~24.034)是短暂性淋巴水肿发生的独立危险因素(见表3)。而肥胖(OR=3.202,P=0.018,95%CI:1.224~8.376)、淋巴结清扫范围较大(OR=3.033,P=0.031,95%CI:1.110~8.288)和术后接受放疗(OR=4.238,P=0.025,95%CI:1.200~14.968)是持续性淋巴水肿发生的独立危险因素,见表4。

表2 淋巴水肿危险因素例称及赋值

表3 短暂性淋巴水肿发生危险因素的多因素分析
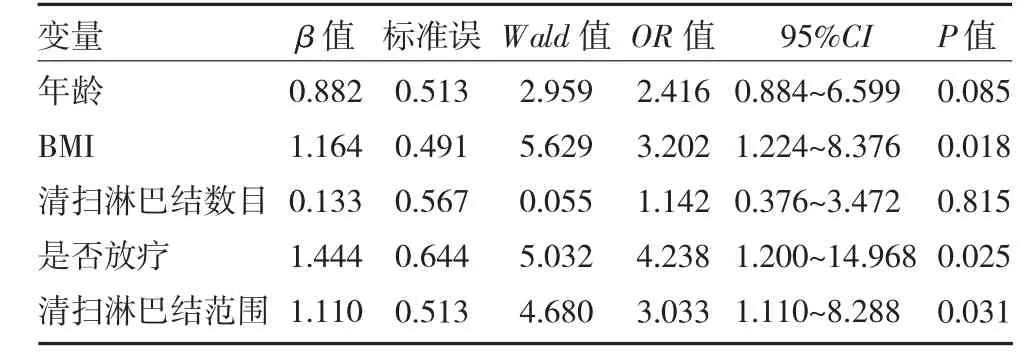
表4 持续性淋巴水肿发生危险因素的多因素分析
3 讨论
淋巴水肿是乳腺癌改良根治术后较常见的并发症之一,并可能对乳腺癌患者的术后生活质量产生严重影响。尽管淋巴水肿被定义为慢性进行性疾病,且大多数与乳腺癌相关的淋巴水肿是轻度或可以自行消退的,但在某些情况下,病情可能会出现波动或加重[5-7]。由于目前尚无治愈淋巴水肿的方法,因此,确定淋巴水肿的潜在危险因素对于减少其发生有着重要意义。目前定义和评估淋巴水肿的标准和方法有很多,淋巴水肿发生率的报告也不一致[8-9]。本研究根据术后每6 个月的随访检查中是否存在手臂肿胀将淋巴水肿分为短暂性淋巴水肿和持续性淋巴水肿,并通过患者因素、肿瘤因素和治疗因素三个方面对淋巴水肿的发生及潜在危险因素进行了探讨。
在患者因素中,我们发现BMI 是影响短暂性和持续性淋巴水肿共同的独立危险因素。结果显示,体质指数≥25kg/m2的乳腺癌患者术后出现上肢短暂性和持续性淋巴水肿的风险是BMI<25kg/m2的3.363倍(P=0.042)和3.202 倍(P=0.018),可能的原因是肥胖者的淋巴系统消除组织间隙的大分子物质能力降低[10],导致淋巴回流处于超负荷状态[11],这也与欧美大多数关于乳腺癌术后淋巴水肿与肥胖的研究结果相一致[12-14]。但通过控制体质量来改善或预防淋巴水肿的发生和进展过程仍需要更多研究证实。在肿瘤因素方面,本研究显示,清扫Ⅲ组淋巴结相比于只清扫Ⅰ组或Ⅱ组淋巴结导致的持续性淋巴水肿风险明显增加,而对短暂性淋巴水肿的发生无明显影响,可能的原因是Ⅲ组淋巴结的清扫将影响部分上肢淋巴液回流至锁骨下淋巴结,继而引发上肢水肿[15],这也间接预测,清扫淋巴结范围过大一旦出现淋巴水肿,常常是不可逆的,且高风险会发展为持续性淋巴水肿。而在治疗因素方面,放疗也被确定为不仅是短暂性淋巴水肿也是持续性淋巴水肿的独立危险因素,但有关放疗对淋巴水肿的影响目前的研究结果差异较大[16-17],主要是由于放疗时间、照射范围、照射剂量以及个体差异等未能做到统一而导致,理论上分析放疗的影响主要是破坏淋巴管结构,进而诱发淋巴管阻塞、纤维化而导致淋巴水肿[18]。
由于淋巴水肿是一种进行性的疾病,因此早期诊断至关重要。当患者第一次出现手臂肿胀时,了解与淋巴水肿相关的危险因素并预测淋巴水肿是短暂性还是持续性,可以为临床医护人员提供更多的证据,以便采取更积极的治疗和护理来减少淋巴水肿的发生和降低其严重程度。基于本研究得出的结论,我们鼓励早期对淋巴水肿进行分类预测诊断,对乳腺癌改良根治术后患者进行适量体质量控制,并对接受放疗和术中清扫范围较大的患者早期进行淋巴回流康复教育和锻炼。但本研究也存在一些局限性,包括缺乏患者术前臂围和淋巴水肿的数据,这就导致可能存在一部分患者术前即有臂围差异或淋巴水肿而被误认为与手术相关。另一个局限性是缺乏淋巴水肿的治疗数据,导致未能对淋巴水肿发生的危险因素的预防与控制是否有效进行判断。因此,后续我们将收集更多的临床病例资料,试图对淋巴水肿的预防和治疗提供更多有效可靠的数据。

