腹式辅助呼吸法预防及干预无痛胃镜低氧血症的效果观察
闫 明,任 和,余加应,程贵涛
(遵义市第五人民医院,贵州 遵义 563000)
无痛胃镜引发的低氧血症时常发生,可诱发严重的心肺并发症,是无痛胃镜麻醉管理中比较棘手的问题[1]。无痛胃镜实施麻醉中对呼吸的抑制造成低氧血症是无痛内镜技术中最常见、最普遍的风险,面对无痛胃镜中的低氧血症我们并不是束手无策,本研究旨在证实通过在事件的早期给予积极有效的干预,采用腹式辅助呼吸法进行呼吸道管理,帮助受检者度过严重呼吸抑制时期,有效预防该事件发生,从而避免不可逆转的后果,保障实施无痛胃镜诊疗患者的安全。本次研究通过大量临床实践,取得良好效果,报道如下。
1 资料与方法
1.1 一般资料
选取我院2019年4月-2020年12月门诊或者住院行无痛胃镜诊疗的患者400 例作为研究对象,运用随机数表法随机分为对照组(采用传统管理模式)200 例,观察组(采用腹式辅助呼吸管理模式)200 例。2。三组患者男女比列共计163:137,对照组患者年龄18~65,( 40.6 ±5.2) 岁,体重44~75(52.24)Kg,ASA I 级60 例,ASA II 级140 例,观察组患者年龄19~66,( 42.4 ±4.6)岁,体重45~74(51.62)Kg,ASA I 级65例,ASA II 级135 例。2 组患者性别、年龄、体重等一般资料比较差异均无统计学意(P>0.05) ,具有可比性。所有纳入研究的患者排除严重的心肺、肝肾严重疾患;排除有胸廓畸形、腹部肿瘤等;排除精神疾病不能语言交流行动不能自理的患者。本次研究为市级科研项目,研究获得本院伦理委员会通过,所有患者均签署知情同意书。
1.2 方法
常规无痛胃镜麻醉准备。患者禁食禁饮8h 以上,在候诊区建立静脉通路,左侧卧于检查床,鼻导管吸氧,3-5mL/min。血氧饱和度、血压、心率常规监护监测。麻醉药物:舒芬太尼0.05μg~0.1μg /kg 缓慢推注后继续给予丙泊酚2.0~3.0 mg/kg,患者进入镇静状态,睫毛反射消失后立即停药并开始胃镜操作。检查过程中,若是出现心率低于50 次/分,收缩压低于70mmHg 立即予以阿托品或者麻黄碱对症处理,如果出现呼吸抑制血氧饱和度低于60%且干预无效立即行气管插管。
对照组采用传统的无痛胃镜麻醉管理方法:麻醉医师按照患者体重估算推注丙泊酚达到深度镇静状态后,内镜医师便开始操作,患者的生命体征由监护仪进行监测,当患者出现剧烈呛咳或者监护仪发出血氧饱和度下降的警报时麻醉医师才进行呼吸干预。一旦发生低氧血症我们通常是立即停止操作,增大氧流量、通过开放气道和面罩辅助通气进行干预,情况严重不能改善还需要立即行气管插管进行正压通气。
观察组采用腹式辅助呼吸管理模式:当患者麻醉达到中度或深度镇静时开始行内镜操作。麻醉医生站立在患者的一侧,一只手固定在患者下颌处使患者头稍稍上倾,另一只手平放紧贴在剑突下的上腹部。在操作过程中,麻醉医生一方面密切注意心电监护仪各项指标,一方面用放在上腹部的手掌感受患者的呼吸运动度。当患者呼吸运动度明显减弱或停止,不等血氧饱和度下降,立即实施腹式辅助呼吸。固定在下颌的手用拇指顶住下颌角以打开气道空间,紧贴在上腹部的手用手掌向下按压腹部,按压深度5cm 左右,频率1-1.5s,具体根据血氧饱和度调整,当患者自主呼吸恢复,血氧饱和度恢复正常范围后停止按压。情况严重不能改善立即行气管插管进行正压通气。
1.3 观察指标
观察项目:①分别统计各组发生呼吸抑制例数(spo2<95);②观察抑制程度(以spo2 下降数值划定),轻微抑制:spo2 94-90,轻度抑制:spo2 89-80,中度抑制:spo2 79-70,重度抑制:重度抑制spo2 <69-50,呼吸停止spo2<49;③记录各组的处理及转归。
1.4 统计学分析
计数资料用百分比(%)进行表示,卡方(χ2)检查,计量资料用±s表示,t检查,有统计学意义则用P<0.05 表示。
2 结果
2.1 两组发生呼吸抑制例数及抑制程度比较
见表1。
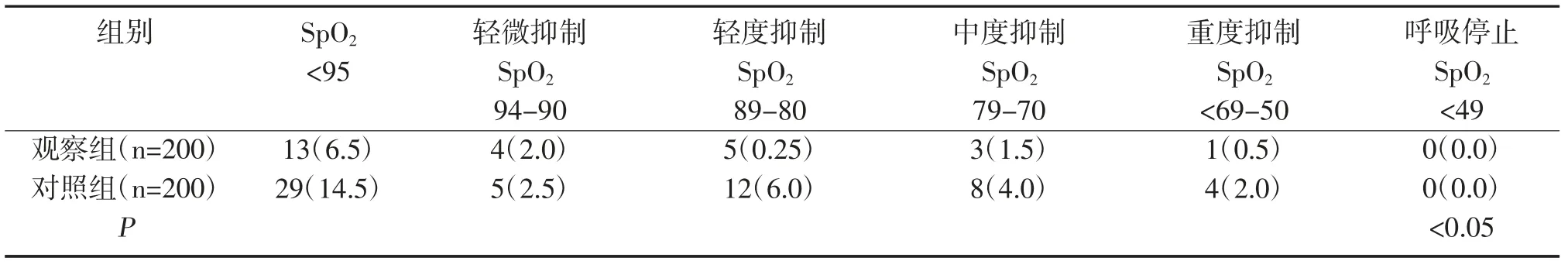
表1 两组呼吸抑制发生情况比较 %
2.2 两组发生呼吸抑制后的处理及转归
见表2。
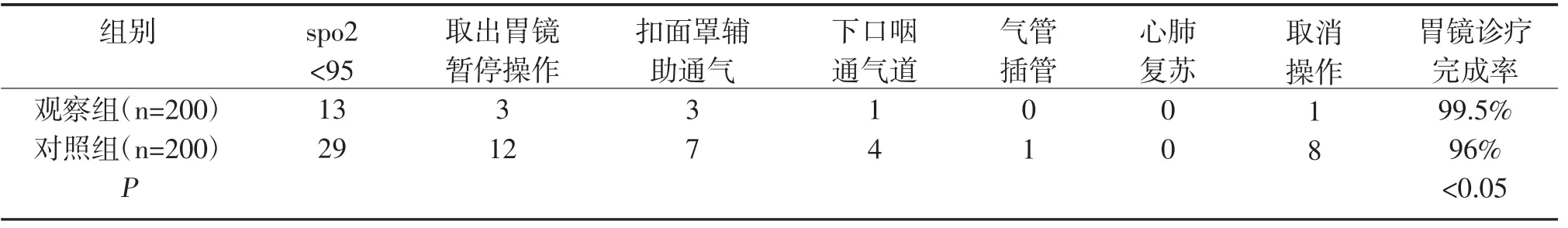
表2 两组发生呼吸抑制后的处理及转归比较
3 讨论
随着人们生活质量的提升,对于医疗诊治的舒适性要求越来越高,在这种需求下,无痛胃镜在临床得以广泛开展,并且已然成为一种趋势。目前无痛胃镜都采用的是全凭静脉麻醉,无论采用那种静脉麻醉药品,特别是现在通常采用联合用药下都会发生不同程度的呼吸抑制,再加上胃镜操作需经口进行,大面积挤占、压迫、阻塞呼吸道,极易诱发低氧血症。此外,无痛胃镜操作中面临着高龄、吸烟、肥胖、呼吸道感染等低氧血症的高危因素,这些均可以导致无痛胃镜中低氧血症的高发生率[2][3],说明呼吸道管理是行无痛胃镜检查的重中之重。
成人机体的氧耗量大约为250ml/min,呼吸空气时肺泡氧储备仅450ml,如不给予吸氧则耐受无呼吸的时限不足2min,此时如果发生严重呼吸抑制,而不能提供加压给氧,就不能保证正常机体氧供的通气。目前我们常用的静脉麻醉药品为丙泊酚和舒芬太尼,这两样药品的血液浓度正好也在2min 左右达峰值。因此在麻醉后2min 内这一时段受检者的呼吸抑制程度最重,最易出现SpO2的降低,甚至低氧血症的发生。
传统的无痛胃镜管理方法是麻醉医师按照患者体重估算推注丙泊酚达到深度镇静状态后,内镜医师便开始操作,患者的生命体征由监护仪进行监测,当患者出现剧烈呛咳或者监护仪发出血氧饱和度下降的警报时麻醉医师才进行呼吸干预。一旦发生低氧血症我们通常是立即停止操作,增大氧流量、通过开放气道和面罩辅助通气进行干预,情况严重不能改善还需要立即行气管插管进行正压通气。一方面患者检查的连续性会被打乱,麻醉医生和手术医生均会增加内心压力;另一方面更危险的是患者心率和血压的剧烈波动,这意味着具有潜在的心脏氧耗增加和氧供减少的风险。
腹式辅助呼吸法来源于腹部按压心肺复苏(A-CPR)法[4][5],笔者在长期的实际工作中摸索总结出来针对无痛胃镜干预低氧血症的一种辅助呼吸方法。当呼吸停止时腹部被按压膈肌会上移,利于肺部气体排出,放松时借助重力和自身弹性膈肌下移,导致胸腔负压增大,有利于空气进入肺部,借助腹部按压实现了"肺泵"的吸气与呼气作用,从而起到了体外人工辅助通气作用。 2013年9月我国医疗专家发表腹部提压心肺复苏专家共识,里面明确经腹实施CPR 可以通过腹部按压实现了不间断人工循环状态下给予通气, 使肺泡换气功能有效进行,确保CPR 时的氧合。
本次研究中观察组轻微抑制4 例,轻度抑制5 例,中度抑制3 例,重度抑制1 例,明显低于对照组轻微抑制5 例,轻度抑制12 例,中度抑制8 例,重度抑制4 例,差异有统计学意义,P<0.05。观察组取出胃镜暂停操作3 例,取消操作1 例,胃镜完成率99.5%,明显低于对照组胃镜暂停操作12 例,取消操作8 例,胃镜完成率96.0%,差异有统计学意义,P<0.05。
无痛胃镜中全麻醉药物对呼吸的抑制造成低氧血症是无痛内镜技术中最常见、最普遍的风险,本次研究旨在推动和提高全凭静脉麻醉下内镜诊疗的呼吸道管理技术,改变以往面对低氧血症缺乏预判,应对被动的管理模式,转变为积极预防、以预判、干预为主的麻醉精细化管理模式。

