新型自脱落支架在腹腔镜胆总管探查中的临床应用
何俊 于恒海 高存彬 邓港 魏晓平
昆明医科大学第二附属医院(昆明650000)
胆石症是肝胆外科常见病、多发病,约15%胆囊结石合并胆管结石[1],胆囊内结石掉落至胆总管内称为继发性结石,若不积极治疗,可能造成胆总管梗阻、胆管炎、肝损伤、胆源性胰腺炎等严重并发症,危及患者安全。近年由于人们生活方式和饮食习惯的改变,胆总管结石发病率有逐年增加的趋势。开腹行胆囊切除+胆道探查+T 管引流是治疗胆总管结石的经典术式,术后为避免胆漏及胆管狭窄,常放置T 管引流,但可造成水电解质紊乱、T 管意外脱落、胆汁性腹膜炎、拔出T 管后胆总管狭窄等并发症,且该术式对患者损伤较大,需更长的住院时间、更高的住院费用[2]。随着现代微创外科的进一步发展,腹腔镜胆总管探查术已经成为治疗胆管结石的一线方案[3-4],相较于传统开腹手术,该术式具有创伤小恢复快等优点,但仍存在T 管相关并发症;术后也可一期缝合,但一期缝合易引起胆道内高压,造成胆漏,甚至需二次手术。因此,为解决上述问题,我院在胆道探查术后放置自制新型自脱落支架,并一期缝合,将该方法与同期T 管引流进行比较研究,报道如下。
1 资料与方法
1.1 一般资料纳入标准:经磁共振胰胆管成像(MRCP)确诊为胆囊结石合并胆总管结石。排除标准:(1)胆总管结石为泥沙样结石;(2)胆总管下端狭窄;(3)肝内胆管结石;(4)伴有急性化脓性胆管炎;(5)伴有胆源性胰腺炎。收集我院2019年1月至2020年12月符合要求的胆管结石患者共98 例,其中男38 例,女60 例,平均年龄(48.91 ±10.53)岁。根据胆管引流方式分为观察组(新型自脱落支架)和对照组(T 管)。两组患者的性别、年龄、胆总管直径、术前胆红素等差异无统计学意义(P>0.05),见表1。
表1 两组患者一般情况比较Tab.1 Comparison of general informations between the two groups ±s

表1 两组患者一般情况比较Tab.1 Comparison of general informations between the two groups ±s
组别观察组对照组t/χ2值P 值例数51 47男/女(例)18/33 20/27 0.28 0.60年龄(岁)50.39±11.46 47.52±9.58 1.40 0.17胆总管直径(cm)1.20±0.16 1.20±0.15-0.66 0.51 TB(μmol/L)47.22±22.58 49.44±20.53-0.53 0.60 DB(μmol/L)37.90±19.85 40.06±17.86-0.59 0.56
1.2 手术方式全麻后建立气腹,常规四孔法实施手术,解剖胆囊三角后用生物夹夹闭胆囊管,暂不剪断胆囊管,防止胆囊内结石掉落胆总管和便于行腹腔镜胆总管探查术时暴露胆总管。暴露胆总管后,于胆囊管和肝总管汇合部下纵行切开胆总管约1 cm。经剑突下Trocar 置入纤维胆道镜至胆总管内,探查胆总管,取石网篮取尽结石,结石较大者以液电碎石后再取石。(1)观察组:将新型自脱落支架(根据胆总管直径和大小,选择泌尿外科4⁃6Fr 单J 管,剪去猪尾巴圈,留下适宜长度,笔者经验为10~13 cm 左右,也可根据MRI 测量胆总管长度,再延长4 cm,在管身剪出适合数量的侧孔,经侧孔固定并打一直径约3 mm线圈,图1A)远端通过Oddis 括约肌推送至十二指肠内。胆道镜再次进入胆总管确认支架进入十二指肠(图1B),4⁃0可吸收缝线于胆管上端第一针套入线圈固定于胆管上,首先穿过胆管头侧切口左侧壁,出针后钻入线圈(图1C),再缝合右侧壁(图1D),打结后通过线圈将单J 管留置于胆管内。余下胆总管间断缝合(图1E)。术中透视或者术后立位平片确定支架是否位于胆管内(图1F)。(2)对照组:经切口置入T管,4⁃0 可吸收缝线间断缝合胆总管,证实无胆渗胆漏后剪断胆囊管切除胆囊,T 管经右侧辅助孔引出。两组均于文氏孔放置引流管引流。
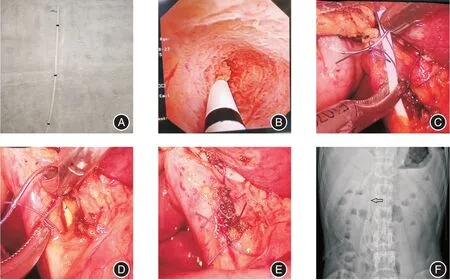
图1 新型自脱落支架置入胆道Fig.1 Place new self⁃shedding stent into the common bile duct
1.3 观察指标及随访收集手术时长、术中出血量、胆道引流管放置时间、腹腔引流管拔出时间、肛门排气时间、住院时长、住院费用等手术资料,记录胆漏、胆道感染、胰腺炎、切口感染、胆道狭窄、结石残留发生率。对所有患者出院后1、3、6个月进行随访,随访项目为常规行肝胆胰脾彩超,必要时随访MRCP。
1.4 并发症诊断标准(1)胆漏诊断标准[5]:①腹腔引流管连续3 d引出胆汁,或单次引出胆汁>50 mL;②引流管拔出者出现腹痛、腹胀等腹膜刺激征,经超声或腹腔穿刺证实腹水中存在胆汁;③经MRCP 或经内镜逆行性胰胆管造影(ERCP)发现胆漏部位。满足其中一条即可诊断为胆漏。(2)胆道感染诊断标准:出现腹痛、腹胀、发热等症状,超声提示胆道扩张。(3)胰腺炎诊断标准:术后24 h 血淀粉酶超过正常值3 倍,合并新出现或加重的胰腺性腹痛[6]。(4)切口感染标准:切口出现红肿热痛。(5)胆道狭窄和结石残留诊断标准:经B 超、MRCP 或ERCP 检测到胆管狭窄和结石。术后6 个月内发现结石为结石残留,术后6 个月发现结石为结石复发[7]。
1.5 统计学方法采用SPSS 25.0软件进行统计学分析数据。符合正态分布的计量资料以均数±标准差表示,行t检验;计数资料用率(%)表示,行χ2检验,理论频数小于5 占比超过20%则采用Fisher 确切概率法计算P值。P<0.05为差异有统计学意义。
2 结果
两组患者均顺利完成手术,无中转开腹。观察组:50 例新型自脱落支架于术后(14.45±2.90)d经肛门排出,1 例术后1 个月经胃十二指肠镜取出。对照组:T 管于术后6~ 8 d 夹闭,术后1 个月返院行胆管造影证实无结石残留后拔除。观察组术后发生胰腺炎1 例,经禁食、抑制胰酶、补液等对症治疗后治愈。对照组术后发生胆漏2 例,胆道感染2 例,切口感染2 例,均经保守对症治疗后治愈;发生结石残留1 例,经胆道镜窦道取尽结石。两组手术时长、术中出血量、肛门排气时间差异无统计学意义(P> 0.05);胆道引流管放置时间、腹腔引流管放置时间、住院时长、住院费用术、并发症观察组明显少于对照组,两组差异有统计学意义(P<0.05),见表2、3。
表2 两组临床指标比较Tab.2 Comparison of clinical indicators between the two groups ±s
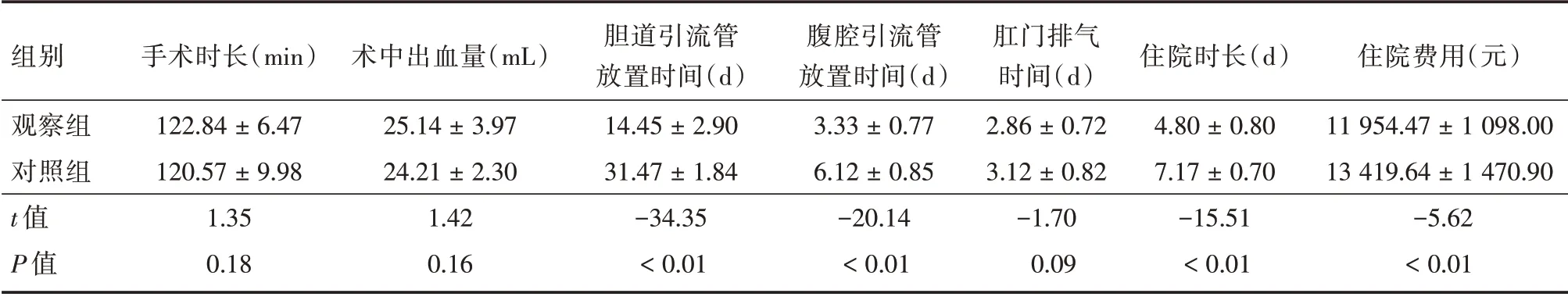
表2 两组临床指标比较Tab.2 Comparison of clinical indicators between the two groups ±s
组别观察组对照组t 值P 值手术时长(min)122.84±6.47 120.57±9.98 1.35 0.18术中出血量(mL)25.14±3.97 24.21±2.30 1.42 0.16胆道引流管放置时间(d)14.45±2.90 31.47±1.84-34.35<0.01腹腔引流管放置时间(d)3.33±0.77 6.12±0.85-20.14<0.01肛门排气时间(d)2.86±0.72 3.12±0.82-1.70 0.09住院时长(d)4.80±0.80 7.17±0.70-15.51<0.01住院费用(元)11 954.47±1 098.00 13 419.64±1 470.90-5.62<0.01

表3 两组术后并发症比较Tab.3 Comparison of postoperative complications between the two groups
3 讨论
自T 管引流术式问世以来,因其能够显著降低胆管内压力、支撑胆管、便于二次取尽结石等优点受到广泛使用[8-10],但伴随产生并发症也日益引发关注:(1)胆管损伤、出血;(2)T 管拔出后胆道狭窄;(3)长时间胆汁引流易造成水电解质紊乱,甚至菌群失调;(4)T 管脱落引发腹膜炎;(5)长期放置的T管可能压迫十二指肠导致肠漏;(6)T管可能会诱发胆管结石[11-13]。同时,术后T 管需放置较长时间,会增加胆道感染的几率,进一步增加患者的经济负担,影响患者的生活质量[14-15],降低了腹腔镜手术的优越性,也与微创外科理念不相符。为解决上述问题,我院曾行腹腔镜胆道探查术后一期缝合胆管,但因其不能保证胆汁的通畅引流,易发生胆道内高压,从而出现胆漏、腹膜炎等并发症,部分病例甚至需剖腹行T 管引流术。YIN[16]、王国泰[17]等认为,一期缝合应在单纯胆总管结石且无其他严重伴随症状时选择。由于胆总管一期缝合需掌握严格适应证,这也在一定程度上限制了其应用推广。有研究[18-21]采用腹腔镜下胆囊切除术联合十二指肠乳头括约肌切开术(EST)治疗胆总管结石,但由于EST 破坏了Oddis 括约肌解剖结构及功能,较易引起胰腺炎、出血、穿孔、感染等严重并发症[5],且此方法需二期行腹腔镜下胆囊切除术,增加了患者的经济负担。因此,笔者所在医院采用自制新型自脱落支架进行内引流,以期在保护Oddis 括约肌基础上,实现胆汁内引流,降低单纯胆道一期缝合风险。
本研究通过对98 例临床病例比较研究,发现胆总管探查术后放置新型自脱落支架引流与放置T 管引流相比,二者手术时长、术中出血量、肛门排气时间差异无统计学意义(P> 0.05);而胆道引流管放置时间、腹腔引流管放置时间、住院时长、住院费用、术后并发症新型自脱落支架组明显少于T 管组,两组差异有统计学意义(P< 0.05)。基于此,笔者认为,放置新型自脱落支架与T 管相比,不仅能达到与T 管相似的胆管减压引流效果,而且能缩减少带管时间,极大提高了患者术后的生活质量,更加体现了腹腔镜手术的优越性。同时,新型自脱落支架还有以下优点:(1)支架上可剪侧孔,增加流量,能充分引流胆汁和胰液,显著降低胆管内压、防止胆漏的发生;(2)支架笔直,可轻柔推送穿过Oddis 括约肌到达十二指肠,无需通过导丝置入,减少了对Oddis 括约肌的骚扰与损伤;(3)支架为单J 管所制,单J 管为聚氨酯材料,较为柔软,可曲性好,降低了对胆管和肠管的损伤;(4)胆汁通过内引流,避免了体外引流胆汁可能导致的水电解质紊乱、肠道菌群失调;(5)手术一期完成,降低了患者费用及痛苦;(6)避免了长期带管、T 管意外脱落、二次拔管、拔管后的胆漏和胆汁性腹膜炎等并发症的发生;(7)内置支架使Oddi括约肌呈持续扩张状态,对十二指肠乳头良性狭窄者可有效支撑、扩张、引流。但因支架为盲放,无导丝引导,故在支架到达胆管下端时感觉到阻力时,可轻微调整其位置至张力消失,表明已进入Oddis 括约肌,此时再向十二指肠内插入3~4 cm。放置完毕后,应再次置入胆道镜,确认支架进入十二指肠。
近年来,随着微创外科理念的深化和医疗技术的进一步发展,胆道内引流受到越来越广泛的关注。其中最具有代表性的便是双J 管和单J 管作为胆道支架进行胆道内引流。但无论单J 管还是双J 管,由于猪尾巴的存在,置入支架时需导丝的协助,需要反复刺激Oddis 括约肌,增加了术后发生胰腺炎的风险,同时,还需术后在胃镜下取出支架,增加了住院费用和患者的痛苦。因此,临床上开展了自脱落支架的研究[22-23],但这些自脱落支架仅依靠Oddis 括约肌收缩固定于胆管内,在自身重力或十二指肠蠕动的影响下,有可能在术后过早脱落,无法达到有效引流胆汁的目的。针对以上问题,我院通过单J 管自制新型自脱落支架,支架通过头侧线圈固定于胆管内,既使其保持一定的活动度,不会过度摩擦胆管壁,又可通过可吸收缝线的溶解而保证在胆管内的留存时间,不仅有着单J 管和双J 管的优点,同时避免了上述缺点,更好地契合现代微创外科的理念。
然而,尽管新型自脱落支架有着其独特的优点,但也存有局限性,较为突出的是:(1)与放置T管相比,由于胆道内引流丧失再次进入胆道的通道,故放置新型自脱落支架的前提是需保证术中取净结石;(2)新型自脱落支架管腔较细,当胆管结石为泥沙样结石或者胆管内有明显的絮状物,较易堵塞管腔。故对于治疗胆管结石行胆道引流时,新型自脱落支架并不能完全替代T 管,其使用适应证为:(1)确认取净胆管结石;(2)结石无嵌顿,无需扩张Oddis 括约肌取石;(3)胆总管下段通畅,Oddis 括约肌功能良好,无水肿;(4)无泥沙样结石或絮状物残留。笔者认为,基于上述适应证的基础上,对于胆总管巨大结石(直径> 1.5 cm)、多发结石(结石数> 10 枚)、结石嵌顿等取石困难和伴有乳头旁憩室的患者,选择新型自脱落支架应持慎重的态度。对于困难结石在取石过程中,无论是液电碎石后再取石,还是直接用取石网篮取石,难免对胆总管造成较重刺激,甚至引起胆管炎性絮状渗出,阻塞支架;对于乳头旁憩室患者,取石过程可能会发生较小结石掉落至憩室或絮状物沉积于憩室,术后随体位改变,结石和絮状物又回到胆管内,堵塞支架。若术前术中发现上述情况的患者,应选择“大口径,大流量”的T 管引流以保证患者安全。
胆总管探查术后胆道内放置T 管引流,较为安全且适用性广,易于在基层医院开展,但存在拔管后胆道狭窄、带管时间长等诸多并发症;放置新型自脱落支架,能够充分引流且不会导致水电解质紊乱,同时对患者的刺激小,术后恢复好,更能展现腹腔镜手术的优越性,但存在管腔较细、易堵塞等风险,适应证较为严格。综上所述,腹腔镜胆总管探查术后放置新型自脱落支架在严格掌握手术适应证的基础上,是安全可行且有效的。新型自脱落支架与T 管引流各具有优点及局限,临床工作中仍需遵循个性化原则,根据患者的实际病情与医院条件灵活选择手术方式。

