妇科术后早期下床活动的最佳证据总结
童 慧,刘丽丽,朱丽娜
南京大学医学院附属鼓楼医院,江苏 210000
随着医学科学的飞速发展,手术治疗已经成为卫生系统的核心组成部分[1]。传统观念认为,术后卧床休息能够降低机体耗氧量,减轻疼痛,促进愈合等。有研究表明,术后卧床会出现一系列并发症,如肺不张、肌肉萎缩、运动能力降低、下肢深静脉血栓等[2],从而延长住院时间,增加住院费用,降低病人满意度。由此可见,术后早期下床活动对病人术后恢复的重要性,在国内外诸多快速康复外科(ERAS)指南中,早期下床活动都被列为强烈推荐。但是在临床实践中下床活动的执行率不佳。一项对腹部大手术后病人下床活动的观察性研究表明,术后第1天下床活动的病人仅占5%,而80%的病人到术后第5天才下床活动[3]。另一项对欧洲4个国家12家医院ERAS相关策略依从性的研究显示,手术当晚坐立、术后第1天行走的依从性仅为6%和9%[4]。本研究通过系统检索妇科术后下床活动的相关研究,将妇科术后早期下床活动的相关证据进行整合,旨在规范妇科术后早期下床活动的方法和内容,为临床提供基于证据的妇科术后早期下床活动管理方案。
1 方法
1.1 检索策略
1.1.1 构建检索式
首先结构化循证问题,按PIPOST模式构建循证问题。目标人群(population,P):妇科开腹手术或腹腔镜手术的病人。干预措施(intervention,I):妇科术后早期下床活动方案。证据应用人群(popular,P):医务人员。结局指标(outcome,O):主要指标为术后首次下床时间、术后活动距离、首次排气及排便时间、自理能力恢复时间,次要结局指标为住院时间、住院总费用、病人满意度、医务人员对早期活动相关证据的知晓率及执行率。证据应用场所(settings,S):妇科病房。证据类型(type of evidence,T):临床指南、系统评价、专家共识、证据总结。英文以((gynecology) AND (early ambulation OR early mobilization OR physical exercise OR enhanced recovery after surgery OR ERAS OR fast-track surgery OR FTS)AND(guideline OR system review OR consensus OR summary of evidence OR best practice))为检索式,中文以(早期下床活动OR早期活动OR功能锻炼OR快速康复OR加速康复外科)AND((妇科手术)AND(临床指南OR系统评价OR专家共识OR证据总结OR最佳实践))为检索式,根据证据金字塔“6S”模型,由上而下检索以下数据库:英国国家卫生医疗质量标准署(NICE)、美国国家临床指南中心(NGC)、苏格兰校际指南网(SIGN)、UpToDate、the Cochrane Library、PubMed、EMbase、CINAHL、BMJ最佳临床实践、中国知网(CNKI)、中国生物医学文献数据库(CBM)、维普数据库(VIP)、万方数据库(WanFang Datebase),检索时间为各数据库建库至2021年4月。
1.2 文献纳入和排除标准
纳入标准:研究对象为妇科行经腹或腹腔镜手术的病人;研究类型为指南、系统评价、专家共识。排除标准:无法获取全文、重复发表的文献。
1.3 文献质量评价
指南由4名经过循证护理系统培训且具有妇科护理经验的研究人员采用《临床指南与研究评价系统》(AGREE Ⅱ)独立进行文献质量评价[5];该评价系统包括6个领域和2个总体评价。6个领域为:范围和目的、参与人员、严谨性、清晰性、应用性、独立性,共包括23个条目,每个条目1~7分,各领域得分以该领域所有条目的得分总和标准化处理后以百分比表示。2个总体评价为“指南总的质量评分”和“我愿意推荐使用这个指南”,前者评分为1~7分,后者以“是”或“否”评价。系统评价和专家共识由2名经过循证护理系统培训且具有妇科护理经验的研究人员采用澳大利亚循证卫生保健中心(2016)标准对专家共识和系统评价论文的真实性评价工具独立进行评价,专家共识评价工具[6]包含6个项目、系统评价工具[7]包含11个评价项目,评价者需对每个评价项目做出“是”“否”“不清楚”“不适用”的判断,经小组讨论,决定该研究是否纳入或排除,或需进一步获取信息。
2 结果
2.1 文献检索结果及纳入文献的基本特征
经过检索,本研究共纳入12文献,包括3篇指南[8-10],7篇专家共识[11-17],2篇系统评价[18-19]。文献筛选流程及结果见图1。纳入文献基本特征见表1。

表1 纳入文献的基本特征
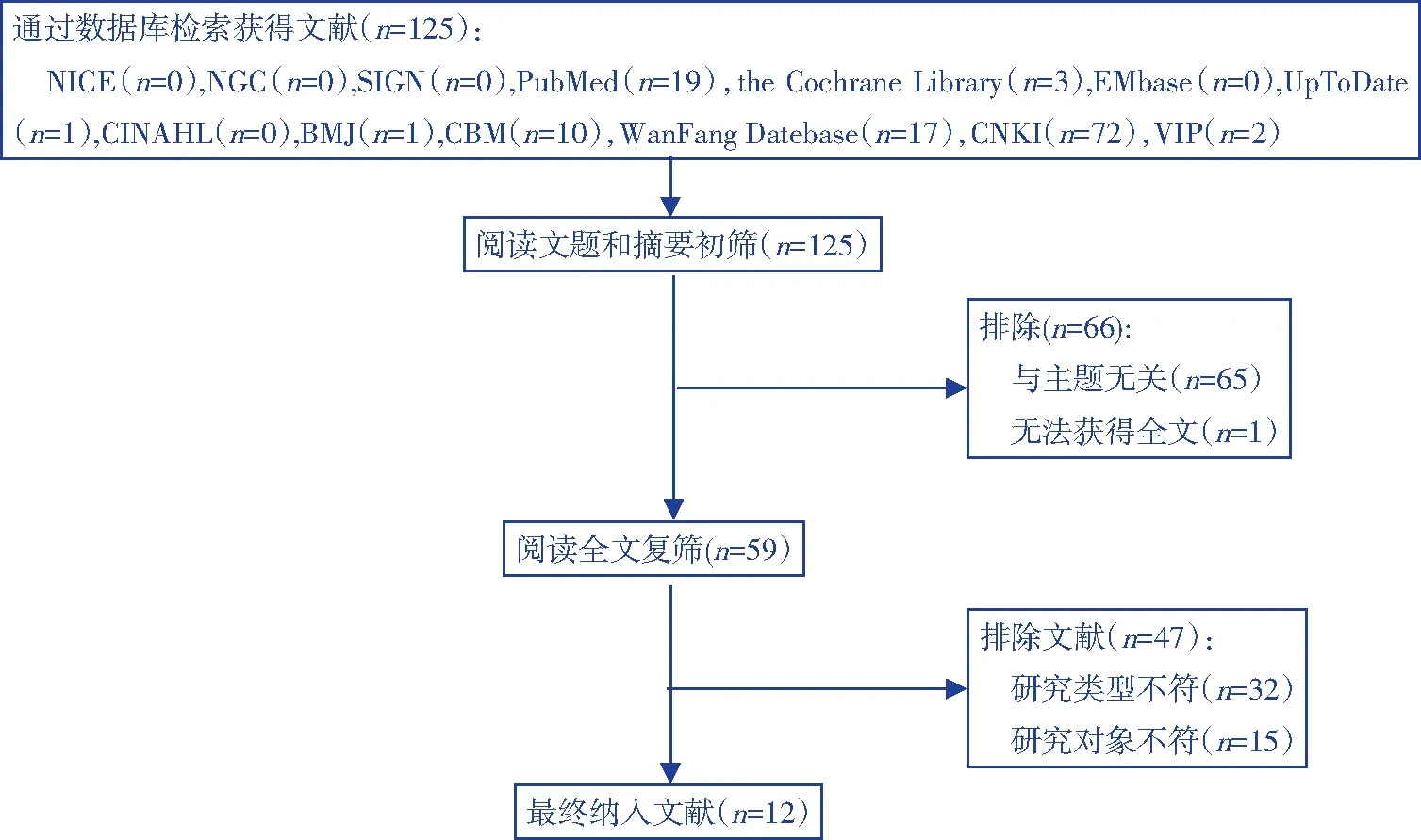
图1 文献筛选流程及结果
2.2 文献质量评价结果
指南质量评价结果见表2。专家共识、系统评价质量评价结果见表3、表4。

表2 指南质量评价结果

表3 专家共识质量评价结果

表4 系统评价质量评价结果
2.3 证据汇总
本研究共总结13条证据,包括术前宣教与评估管理、下床活动前评估管理、早期活动计划拟定及围术期疼痛管理4个维度,各证据已采用牛津证据分级系统分级(GRADE分级),本研究直接沿用,详见表5。

表5 证据汇总及证据评价结果
3 证据描述及配套资源
3.1 术前评估与宣教管理
①相关理论表明,对病人而言,在经过口头宣教后,完整且精确记住各种注意点是很困难的[20]。因此,对病人进行健康宣教时应采用多种形式,可以包括但不限于口头宣教、宣传册、展板等,推荐口头宣教与纸质材料相结合。入院后责任护士应根据病人病情及手术方式,采用适宜形式一对一宣教,确保病人及家属能够理解配合,缓解焦虑、恐惧及紧张情绪。宣教的内容包括何时开始活动、不同时段采取的活动方式、活动中预期可能会出现的不适症状及缓解方法、活动量的制定、下床活动相关辅助用具的使用。②术前贫血与术后并发症的发病率及病死率有关。因此,术前应充分识别贫血的原因并采取相关措施积极处理,指南推荐静脉或口服用药[21]。口服铁剂时注意餐后服药,静脉给药时根据血红蛋白含量遵医嘱静脉补铁[22],输注时做好安全护理。③营养状态与病人活动能力及预后密切相关,营养不良会导致病人摄入不足、分解代谢增加,进而降低活动能力,延缓下床时间。因此,术前评估病人营养状况,采用营养风险评分2002(Nutritional Risk Screening 2002,NRS 2002)进行评估,该量表由疾病严重程度评分、营养状态受损评分和年龄评分3部分组成[23],总分≥3分,病人有营养不良的风险,需要营养支持治疗,总分<3分,需每周复评,及时发现有营养不良风险的人群,并遵医嘱给予营养支持,促进术后早期下床活动。④术前12 h应避免使用镇静药物,防止出现术后苏醒及活动延迟[24],影响早期下床活动方案的实施。
3.2 下床活动前评估管理
①PONV:PONV在妇科手术病人中的发生率约为40%~80%[25],部分病人表示术后床上活动会加重PONV。因此,预防并处理PONV有助于促进病人早期活动。临床中可使用PONV简化风险评估量表(Simplified Risk Score for PONV)[26]进行评估,协助医生对存在高风险的病人采取相关预防措施。对术后出现恶心、呕吐症状的病人,遵医嘱首先给予5-HT3受体抑制剂(昂丹司琼等),观察病人症状是否得到缓解,若药物效果欠佳,则报告医生后遵医嘱联合其他止吐剂如氯丙嗪等进行治疗。②有研究证明,放置腹腔引流管既不能早期识别病人手术部位感染或腹腔内出血,也不能降低吻合口瘘发生率,反而影响了病人术后的早期活动,延长住院时间[27]。除广泛性全子宫切除术之外,其余手术应避免留置尿管,或者在术后24 h内拔除,减少泌尿系统感染的发生[12],同时促进病人早期活动。
3.3 早期活动计划拟定
①床上翻身:病人术后回到病房,若无恶心、呕吐不适症状则无须去枕平卧;鼓励病人床上翻身活动,每次0.5~1.0 h,根据医嘱给予病人饮食指导。②床上坐起:术后第1天早晨记录静息状态下基础血压,然后适当摇高床头,从30°到45°再到60°缓慢过渡,摇高床头过程中及时评估病人有无心慌、眩晕、恶心、视物模糊等不适症状出现。③床边坐起:若上述活动无不适,则护士及家属一同协助病人双腿下垂坐于床边,时间3~5 min,使全身血流重新分布,防止突然站起出现直立不耐受。④床边站立:妥善固定管道且引流袋低于引流平面;伤口妥善包扎,必要时用腹带固定伤口;根据输液情况为病人提供输液助行器,3~5 min后若病人无不适症状则进入下一阶段,若病人站立时舒张压下降超过10 mmHg(1 mmHg=0.133 kPa)和(或)收缩压下降超过20 mmHg[28],或血压未出现变化,但病人出现心慌、眩晕、恶心、视物模糊等不适症状则立即回到上一步骤,休息片刻重新进行。⑤床边行走:若上述活动未诉不适,协助病人床边行走,应循序渐进缓慢进行,以病人体力能耐受为宜。病房床尾侧地面靠墙位置及走廊右侧地面张贴距离标尺,行走过程中记录步行距离。⑥生命体征监测:若病人站立时舒张压下降超过10 mmHg和(或)收缩压下降超过20 mmHg,或血压未出现变化,但病人出现心慌、眩晕、恶心、视物模糊等不适症状则立即休息。⑦活动距离:术前行6分钟步行实验(6MWT),记录病人未手术时的步行距离,术后24 h、术后48 h、术后72 h分别行6MWT,根据预实验分析结果,再确立病人步行距离。
3.4 围术期疼痛管理
术前即开始对病人进行疼痛宣教,告知病人可能出现的疼痛及其原因,教会病人正确识别修订版Wong-Baker面部表情疼痛评估工具(Wong-Baker Faces Pain Scale Revision,FPS-R)的各项表情及其所代表的含义,该量表最初是由Wong等[29-30]为儿童疼痛测量开发的,后经过修订形成。FPS-R要求病人对整体疼痛程度从0(无痛)到10(最严重)进行评分,同时提供了6种面部表情的卡通图片(从微笑、悲伤至痛苦的哭泣等)来形象表达分值区域所代表的疼痛程度。评估时,病人指向表示与其疼痛程度相符的刻度或卡通面孔即可,简单易懂,便于临床操作。术后回病房即对病人进行疼痛评估,根据疼痛评分结果,由主管医生及护士为病人制定个体化活动方案。活动过程中及时关注病人主诉,及时调整方案。
4 小结
本研究共汇总了妇科术后病人早期下床活动的13条证据,相关临床科室可结合自身情况应用于临床,使用过程应结合专业人士判断,确保安全有效。本研究的局限性在于证据较少,期待未来能够有更多高质量证据的加入,为临床护理提供更多、更可靠的临床证据。

