MRI评估宫颈癌术前临床分期与病理诊断的一致性及预测预后的价值
高跃丽,耿 欣,张静亚,耿飞龙,康 非,王亚凡,周立飞
宫颈癌是导致女性死亡第二位的妇科恶性肿瘤,西方国家的宫颈癌筛查较普及,宫颈癌患病率有下降趋势,但国内宫颈癌发病率逐渐升高,严重威胁我国女性生命健康[1-2]。手术是临床治疗宫颈癌的重要方法,但手术治疗适用于临床分期早于Ⅱb期的患者,且多数早期宫颈癌患者术中接受了不必要的系统盆腔淋巴结切除,增加了手术并发症的发生风险[3]。因此,术前准确评估宫颈癌患者的临床分期具有非常重要的意义。目前,MRI作为一种无创检查技术,已广泛应用于多种恶性肿瘤的诊断与预后评估[4-5]。与超声、CT等其他影像学检查技术相比,MRI具有软组织分辨率高、无辐射的优势,能更清晰观察肿瘤特征,特别是动态增强MRI定量参数能准确评估肿瘤血管的通透性及肿瘤组织的灌注情况,临床应用价值很高[6-7]。本研究重点探究MRI表现特征和定量参数评估宫颈癌术前临床分期及预测预后的价值,旨在为临床评估宫颈癌术前临床分期及测预预后提供参考依据。
1 资料与方法
1.1 一般资料
选取2020年8月—2022年11月石家庄市妇幼保健院收治的92例宫颈癌为研究对象。纳入标准:均参照《宫颈癌诊断与治疗指南(第四版)》[8]中的诊断标准;尚未接受手术、放化疗等治疗;无MRI检查禁忌;患者知晓本研究,已签署知情同意书。排除标准:合并其他恶性肿瘤及复发宫颈癌患者;合并精神疾病患者;有宫颈手术史者;合并血液系统疾病者;妊娠期女性。
1.2 方法
MRI检查仪器为飞利浦Prodiva 1.5T MRI成像系统,采用腹部线圈,检查当日禁食,检查时患者平卧,双手上举,扫查范围为左肾下极水平至会阴平面。首先行常规MRI平扫及TSE、T1WI、T2WI、轴位T2WI抑脂序列扫描,随后行动态增强扫描,参数设置:重复时间180 ms,回波时间2 ms,矩阵320×224,层厚5 mm,激励次数1,视野32 cm×32 cm,经患者肘静脉注射15~20 mL钆喷酸葡胺注射液,速度3.0 mL/s,连续扫描20个时相,扫描时间7~8 min。采集平扫及增强扫描图像,并由2名影像学医师共同阅片,观察MRI表现特征,包括病灶形态、内部强化特征等,测定MRI定量参数[速率常数(Kep)、血管细胞外间隙容积比(Ve)、容积转移常数(Ktrans)]。参照宫颈癌国际妇产科联合会(FIGO)分期标准及相关文献评估临床分期[9-10],意见不一致时通过讨论统一。
治疗及随访根据《宫颈癌诊断与治疗指南(第四版)》[8]相关标准,Ⅰb~Ⅱa期患者行广泛子宫全切术+盆腔淋巴结清扫,Ⅱb~Ⅳ期患者行开腹关键部位活检术+盆腔淋巴结活检,并于术后根据患者具体情况给予化疗、放疗。所有患者治疗结束后随访1年,每月通过电话或门诊随访1次,随访内容包括基础体格检查、疑似复发者行病理检查、3个月1次CT检查,随访时间截至2022年9月。根据随访期间肿瘤复发、转移情况统计患者预后,有肿瘤复发、转移者判定为预后不良,无肿瘤复发、转移者判定为预后良好。
1.3 观察指标
比较不同临床分期(FIGO分期为Ⅰb~Ⅱa期、Ⅱb~Ⅳ期)宫颈癌患者一般资料,包括年龄、体质量指数、产次、绝经情况、合并症。观察不同临床分期宫颈癌患者术前MRI表现特征。以术后病理诊断分期结果为“金标准”,分析MRI表现特征评估宫颈癌术前临床分期与病理诊断的一致性。比较不同预后宫颈癌患者术前MRI定量参数,并评估其预测预后的价值。
1.4 统计学方法
2 结果
2.1 不同临床分期患者一般资料比较
92例宫颈癌的病理诊断分期结果为Ⅰb期15例,Ⅱa期25例,Ⅱb期21例,Ⅲa期16例,Ⅲb期10例,Ⅳ期5例。Ⅰb~Ⅱa期宫颈癌患者年龄、体质量指数、产次、绝经情况、合并症与Ⅱb~Ⅳ期患者比较差异无统计学意义(P>0.05)。见表1。
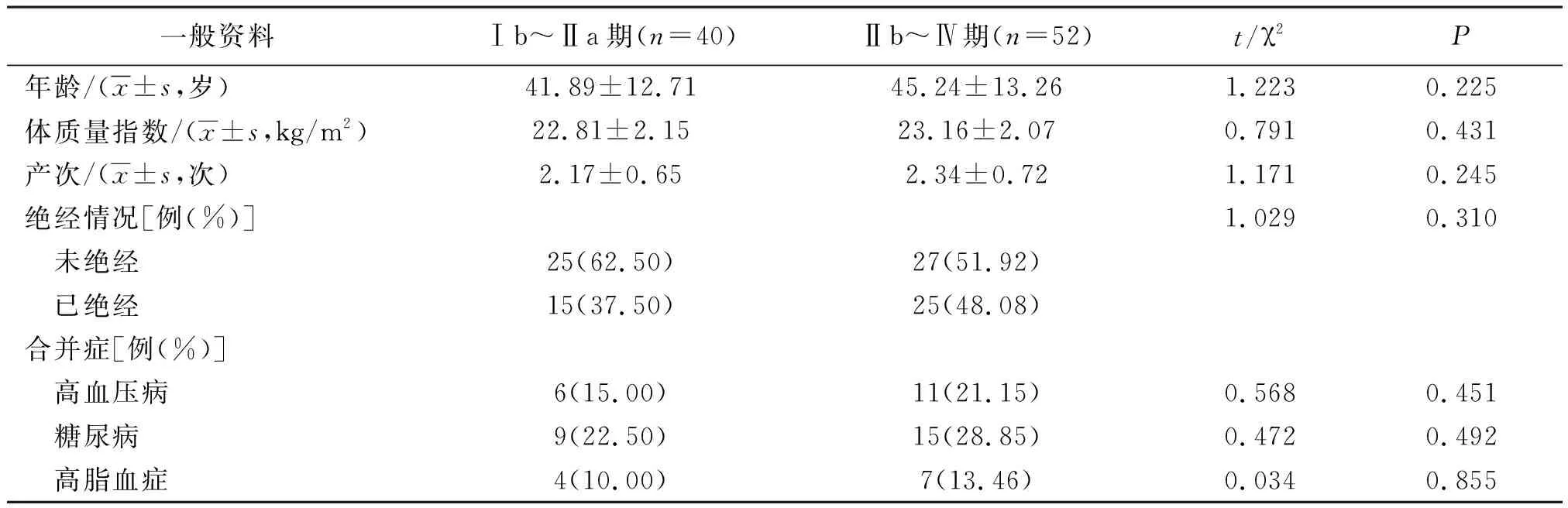
表1 不同临床分期宫颈癌患者一般资料比较
2.2 宫颈癌术前MRI表现特征
本组共纳入92例宫颈癌,根据MRI表现特征诊断临床分期为:Ⅰb期16例,MRI表现特征为宫颈管扩大,宫颈基质低信号中断(图1);Ⅱa期24例,MRI表现特征为肿瘤信号超出宫颈,延伸至阴道上2/3,宫颈周围信号正常,向宫旁组织浸润(图2);Ⅱb期21例,MRI表现特征为肿瘤信号超出宫颈,累及阴道上端,宫颈边缘不规则,周围呈弥漫性高信号,未达盆腔壁;Ⅲa期17例,MRI表现特征为肿瘤累及阴道壁下1/3,不规则增厚,未达盆腔壁;Ⅲb期9例,MRI表现特征为肿瘤与盆腔壁粘连,阴道壁下1/3不规则增厚,边缘模糊,盆腔壁信号异常,或伴有输尿管扩张、肾盂积水;Ⅳ期5例,MRI表现特征为膀胱、直肠壁增厚,与宫颈信号分界模糊(图3)。

患者绝经后出血来诊,无其他病史,病理结果为宫颈腺鳞癌,Ⅰb2期,侵犯到宫颈外1/3。图1 Ⅰb2期宫颈癌患者MRI图像(女 50岁)
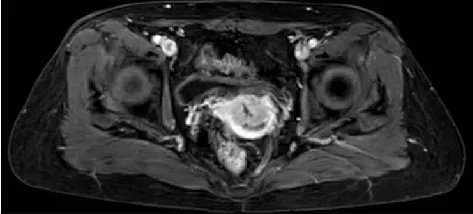
患者绝经后出血来诊,病理结果为宫颈鳞状细胞癌,Ⅱa1期,侵犯宫颈全层及阴道上1/3。图2 Ⅱa1期宫颈癌患者MRI图像(女,56岁)
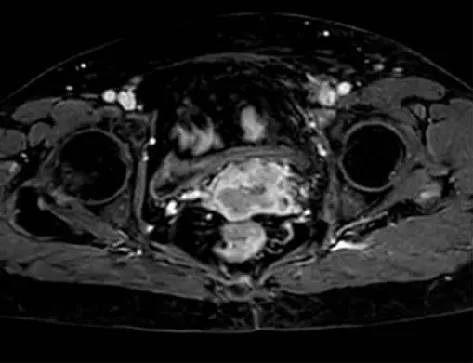
患者主因绝经1年余,阴道不规则出血3个月,左下腹疼痛10 d余入院,病理结果为宫颈鳞状细胞癌,Ⅳ期,宫旁浸润。图3 Ⅳ期宫颈癌患者MRI图像(女,55岁)
2.3 MRI表现特征评估术前临床分期的价值
一致性分析结果显示,MRI表现特征评估宫颈癌术前临床分期与病理诊断的符合率为95.65%,Kappa值为0.957(95%CI:0.847,1.045;P<0.001),具有高度一致性。见表2。
2.4 不同预后患者术前MRI定量参数比较
随访期间,共有2例失访,完成随访的患者中,有23例预后不良,其中肿瘤复发9例,发生转移14例。预后不良患者术前Kep、Ve、Ktrans均高于预后良好患者(P<0.01)。见表3。
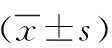
表3 不同预后宫颈癌患者术前MRI定量参数比较
2.5 MRI定量参数预测宫颈癌预后的价值
以宫颈癌预后不良患者为阳性样本,预后良好患者为阴性样本,绘制术前Kep、Ve、Ktrans预测宫颈癌患者预后不良的ROC曲线。分析结果显示,各参数单独预测宫颈癌患者预后不良的曲线下面积(AUC)分别为0.806、0.799、0.843。见表4和图4。
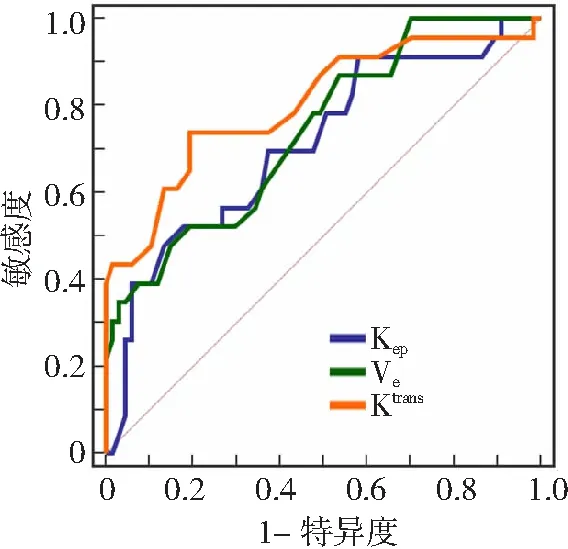
Kep为速率常数,Ve为血管细胞外间隙容积比,Ktrans为容积转移常数,ROC为受试者工作特征。图4 MRI定量参数预测宫颈癌预后的ROC曲线
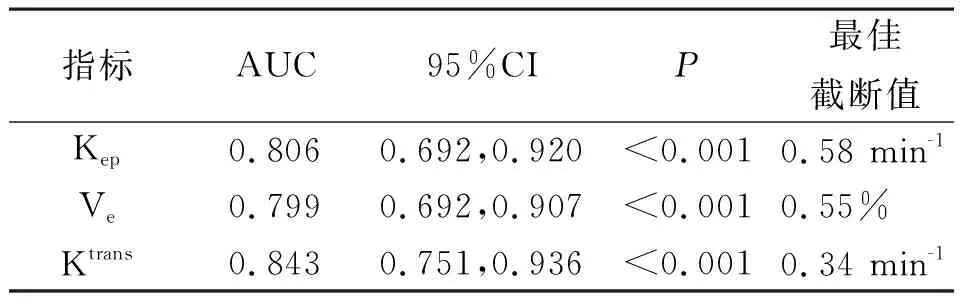
表4 MRI定量参数预测宫颈癌预后的价值
3 讨论
宫颈癌具有较高的病死率,治疗和预后在很大程度上取决于初诊时肿瘤分期[11]。由此可见,宫颈癌的准确分期对临床治疗、预后改善至关重要。目前,评估宫颈癌临床分期的方法较多,均有各自优势,其中MRI是评估宫颈癌临床分期的重要方法,已经被临床广泛使用且诊断效果较好[12]。
国内相关研究显示,MRI对宫颈癌临床分期的诊断准确度高,且能有效判断盆腔淋巴结转移情况[13-15]。MERZ等[16]报道指出,MRI是宫颈癌局部区域分期、评估治疗反应、检测肿瘤复发和后续复查的首选方法。且采用MRI对宫颈癌进行诊断和分期正在临床上进一步推广,既往基于临床检查的新FIGO分期系统,也允许应用MRI成像进行分期[17]。由此可见,MRI在宫颈癌临床分期判断中的作用越来越受到重视。本研究发现,不同临床分期宫颈癌患者的MRI表现特征存在特异性,可根据MRI表现特征对临床分期进行判断,且MRI表现特征评估宫颈癌术前临床分期与病理诊断的一致性Kappa值为0.957,诊断符合率为95.65%,与何承勇等[18]报道的诊断符合率96.25%相近,进一步说明MRI在宫颈癌术前临床分期评估方面具有较高可靠性,可指导临床医生判断患者病情,从而制定针对性的治疗方案。
此外,动态增强MRI是基于MRI发展的成像技术,该技术可通过定量分析对比剂在体内的药代动力学过程获得定量的血流动力学指标,从而判断肿瘤血供情况,可从分子功能水平反映肿瘤组织的血容量、血流量和血管内皮通透性等微观特征[19-20]。本研究结果显示,预后不良患者术前Kep、Ve、Ktrans均高于预后良好患者,提示术前MRI定量参数可能与患者预后有关。国内赵晓艳[21]研究结果显示,不同临床分期宫颈癌患者Kep、Ve、Ktrans存在明显差异,临床分期越高各参数值越大,与宫颈癌病情及预后有关,本研究与上述结果一致。但也有研究认为,MRI定量参数中Kep、Ve与宫颈癌患者的病情进展无明显关系[22]。本研究结果与该研究存在一定差异,这可能与分组方法及样本量不同有关。另外,本研究还通过ROC曲线分析发现,术前Kep、Ve、Ktrans预测宫颈癌患者预后不良的AUC均>0.75,提示各参数在预测预后方面具有良好应用价值,可为临床提供可靠参考依据,从而指导临床制定更完善的治疗及随访方案。
综上所述,MRI表现特征可为临床评估宫颈癌患者术前临床分期提供准确参考依据,且术前Kep、Ve、Ktrans有助于预测患者预后情况,具有较高临床应用价值。但本研究属于单中心研究,样本量较少导致研究结果可能存在一定误差,未来工作中仍需进一步完善。

