术前评估在中、低位直肠癌外科决策中的应用*
宋 欢,汪晓东,邓 磊,欧阳书睿,方 超,吕东昊,吴俊华,时莹瑜,李 立△
(四川大学华西医院:1.临床医学院/MCQ团队;2.胃肠外科中心;3.影像科;4.超声诊断科,成都610041)
直肠癌的术前评估在术前治疗手段和手术方案的决策上起着重要的作用。直肠癌手术方案的选择需要以精准的术前肿瘤分期为基础。目前的证据表明经直肠超声(transrectal ultrasound,TRUS)是术前评估直肠癌局部浸润最适合的方式[1],然而尚没有理想的影像技术可有效地用于淋巴结转移的评估[2]。近期研究表明对于直肠癌患者血清淀粉样蛋白A(serum amyloid protein A,SAA)浓度的增高与淋巴结的转移密切相关[3]。本中心之前关于术前评估策略的研究表明多层螺旋CT(multi-slice computer tomography,MSCT)与SAA联合评估直肠癌能够有效提高术前N分期的准确度[4]。因此,本研究提出全新的多模式术前评估(multimodal preoperative evaluation,MPE)方法,以结合 TRUS、MSCT和SAA三者各自的优点,有可能成为突破直肠癌术前评估瓶颈的最佳选择。本研究将进一步探讨MPE方案对中、低位直肠癌临床外科决策的临床价值。
1 临床资料
1.1 一般资料 为了阐明M PE策略在直肠癌手术方案决策中的价值,本研究设计为随机对照试验。本研究拟前瞻性纳入2008年7月至2009年3月本院的中、低位直肠癌患者225例。纳入标准:(1)经肠镜活检后,病理诊断明确为直肠癌,且肿瘤下缘距齿状线小于或等于10 cm;(2)首次发现者;(3)有手术指征者。排除标准:(1)1个月内有炎症或急性感染病史;(2)合并内科慢性疾病者;(3)有免疫系统疾病史者。剔除标准:(1)术前接受新辅助治疗者;(2)入院后发生感染或发现有感染征象者。根据计算机生成的随机数字表将纳入患者均分为3组,MPE组(行 TRUS、MSCT和 SAA多模式术前评估)74例,MSCT+SAA组(术前行 MSCT和 SAA评估)72例和MSCT组(术前只行 MSCT评估)72例。
1.2 设备及扫描参数 所有患者均于术前采用Philips Brilliance 64排MSCT机行全腹增强扫描,取仰卧位或病变侧低位,行全腹部及盆腔平扫。以自动高压注射器(Medrad-DP100型)经肘前静脉注射对比剂优维显(Ultravist)或欧乃派克(Omnipaque)。MPE组所有患者术前使用Philips HDI5000型实时超声诊断仪经直肠对肿瘤进行检查。采用双平面探头,应用直接扫查方式,频率为 5.0 MHz和 7.5 MHz。MPE组和MSCT+SAA组所有患者均于手术前3 d采静脉血送本院临床免疫实验室检查,采用免疫定时散射比浊法测定SAA值,仪器和试剂均由Dade Behring Diagnostics公司提供,操作方法严格按照说明书进行。MSCT组术前不检测SAA值。
1.3 观察指标 3组患者均由同一位华西医院放射科医师进行盲法阅片。根据影像学表现,参考直肠癌CT-TNM分期标准[5]进行CT分期。MPE组患者术前由同一位华西医院超声科医师使用T RUS对直肠癌进行超声分期[6](uT分期)。由同一治疗组的肛肠外科医师综合各项术前检查信息对患者进行术前分期(pre-TNM),MPE组采用MPE分期标准[6],MSCT+SAA组采用MSCT联合SAA分期标准[4],MSCT采用CT-TNM分期标准[5]。术前由同一组肛肠外科医师根据术前评估资料对手术方案进行预测。实际手术方案由肛肠外科医师根据术中实际情况决定,根据直肠癌手术特点分为3类:保肛根治术、非保肛根治术和姑息性造瘘术。术后直肠癌病理学TNM分期(pTNM)参照2002年美国癌症联合会/国际抗癌联盟(AJCC/UICC)标准[7]。研究终点为术后病理学分期完成。
1.4 偏倚控制 本研究通过以下方法控制偏倚误差:(1)采用密闭不透光的信封保存随机分组序列,严格实施分配隐藏;(2)所有患者的CT分期由同一位放射科医师完成,MPE组患者的uT分期由同一位超声科医师完成,且分期前未知患者的其他术前信息;(3)病理医师在进行诊断之前未知患者术前分期;(4)术前手术方案制定和手术操作者均由固定的2位高年资肛肠外科医师完成。
1.5 统计学方法 所有数据资料均使用SPSS17.0统计软件处理。计数资料比较采用χ2检验,3组计量资料比较采用方差分析,相关性分析采用Spearman秩和相关分析。检验水准α=0.05。
2 结 果
2.1 3组患者一般情况比较 MPE组患者中55例行保肛根治术,8例行非保肛根治术,11例行姑息性造瘘术;MSCT+SAA组患者中53例行保肛根治术,5例行非保肛根治术,14例行姑息性造瘘术;MSCT组患者中51例行保肛根治术,8例行非保肛根治术,13例行姑息性造瘘术。
2.2 3组术前分期准确度的比较 将3组术前T分期、N分期、M 分期及TNM分期的准确度采用χ2检验比较,见表 1。
2.3 3组手术方案预测符合率的比较 将3组的预计手术方案与实际手术方案进行比较(表2),得到MPE组手术方案的预测符合率为95.9%(71/74),MSCT+SAA组手术方案的预测符合率为88.9%(64/72),MSCT组手术方案的预测符合率为80.6%(58/72)。将3组手术方案预测符合率用χ2检验比较,结果显示手术方案预测符合率在MPE组和MSCT+SAA组间差异无统计学意义(P=0.106),在MPE组和MSCT组间差异有统计学意义(P=0.001),在MSCT+SAA组和MSCT组间差异无统计学意义(P=0.087)。
2.4 中、低位直肠癌手术方案选择与临床病理因素的关系采用Spearman秩和相关分析3组手术方案选择和多种临床病理因素的关系,包括肿瘤下缘距齿状线距离、组织学类型、大体类型、肿瘤质地、分化程度、pT分期、pN分期、pM 分期、pTNM分期和术前血清SAA水平,见表 3。

表1 3组术前分期准确度的比较(%)
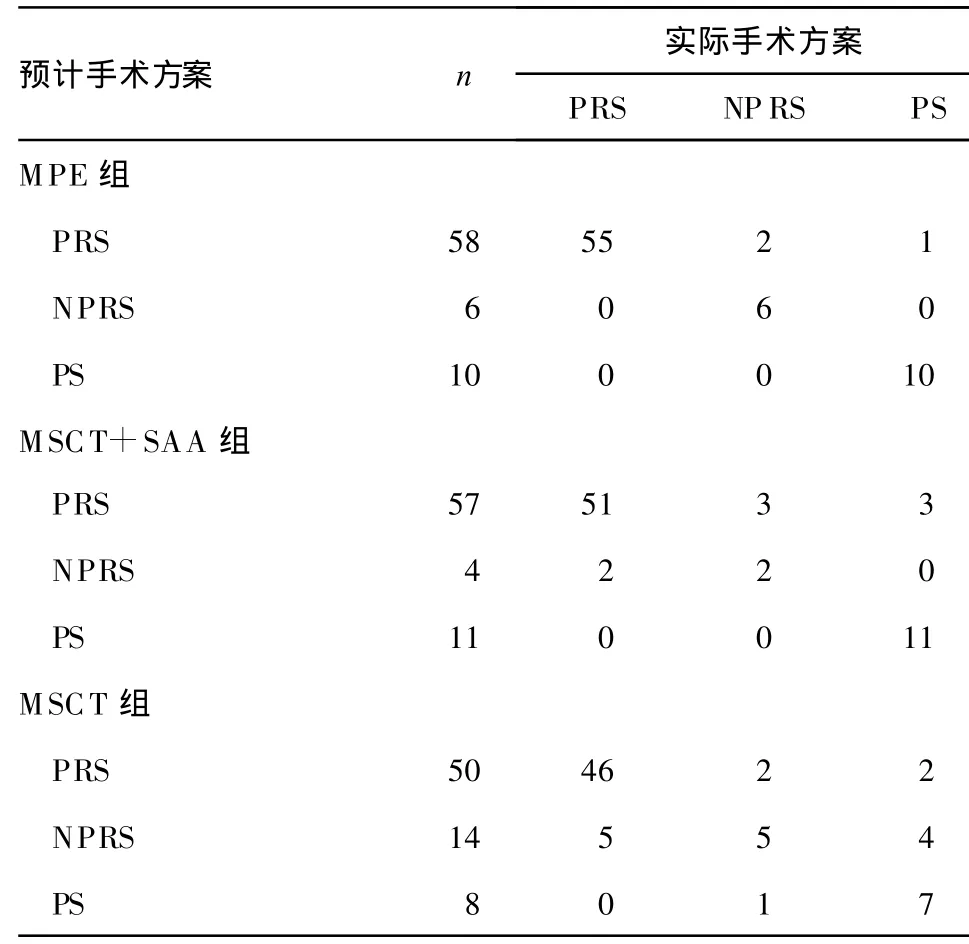
表2 3组手术方案预测符合率的比较(n)
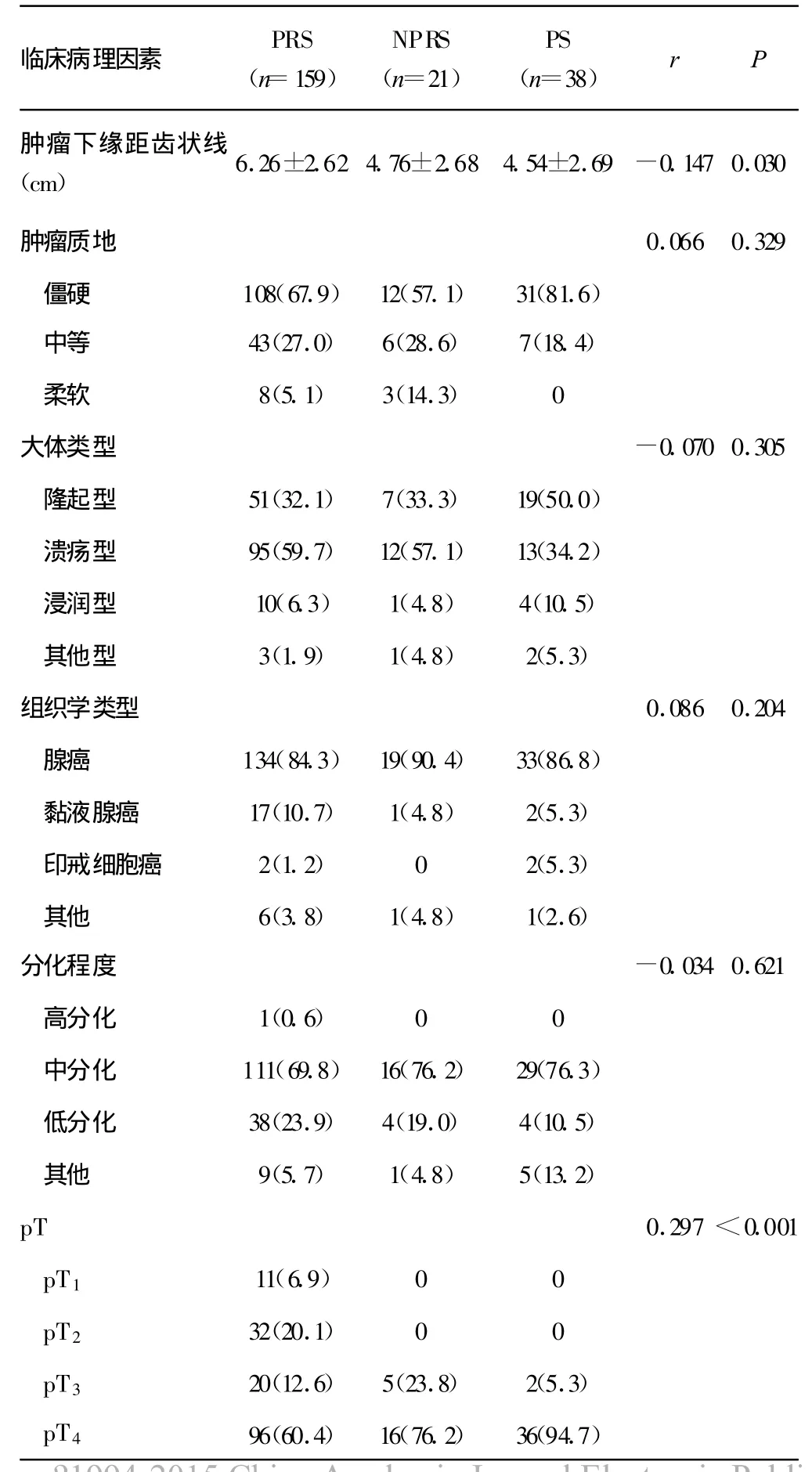
表3 手术方案选择与临床病理因素的关系〔n(%)〕

表3 (续)手术方案选择与临床病理因素的关系〔n(%)〕
3 讨 论
本研究结果表明MPE是直肠癌术前分期的有效手段,并且在手术方案预测上也比其他手段更为准确。在MPE系统中用 TRUS能很准确地评估直肠癌局部侵润,准确度达到94.6%,明显高于MSCT。而通过联合MSCT和SAA判断淋巴结转移的方式将术前N分期的准确度提高到了85.1%。虽然MPE系统对直肠癌术前TNM总分期准确度只有82.4%,但就目前而言,这种多模式的策略提供了最为准确的术前肿瘤分期和最为有效的手术决策指导。
本研究结果支持之前的关于局部侵润方面TRUS优于MSCT的报道[8-9]。TRUS是目前判断直肠癌 T分期的有效手段之一,准确度可达到64%~96%[10]。淋巴结转移的评估是影像学的长期难题。运用T RUS、CT、M RI在判断淋巴结转移的准确度上存在广泛的差异,分别为62%~87%、22%~73%、39%~75%[2]。因此,目前的影像学技术在判断直肠癌术前N分期上效果不理想。最大的原因在于诊断标准不统一,炎症导致的过高估计,以及影像学无法显示出小的转移淋巴结。近期本中心的研究报道了一种将MSCT(或 TRUS)联合SAA的全新方法[4,13],该方法基于炎症因子的术前水平程度与直肠癌淋巴结转移有关的发现[3,14]。之前的研究表明将MSCT与SAA,或 TRUS与SAA联合评估能分别将直肠癌N分期的准确度从62.9%提高到86.5%,或从57.7%提高到77.8%。在结肠癌患者中也得到相似的结果[15]。然而,临床工作者还是应当谨慎地从这个创新方法中得出结论。因为SAA被认为是非特异性的肿瘤标记物,而且其浓度与众多疾病存在联系。因此应采用严格的纳入条件以保证MPE系统稳定性。此外,其他的急性期蛋白,例如C-反应蛋白和纤维蛋白原[3,15-16],也与直肠癌淋巴结转移相关,提示未来研究应将其同SAA比较从而决定最适合MPE系统的炎症因子。
MPE手段同单一的MSCT相比,明显提高了对直肠癌手术方案预测的符合率(95.9%对80.6%,P=0.001)。本研究分析了直肠癌手术方案选择与临床病理因素的关系,以解释术前评估在改善手术决策上的作用。首先,肿瘤的位置(肿瘤下缘距齿状线距离)依然是影响手术处理选择的因素之一,这可以通过MPE系统准确测得。由于外科技术水平的提高和全直肠系膜切除技术的应用,中上段直肠位置高,能够容易地切除并保留括约肌。对下段的直肠癌而言,大部分患者也可以实现保肛。惟一的例外是患者括约肌受累,或是远端小于1 cm。其次,局部浸润和进展情况,即T分期,与手术方案选择有关。大约15%的直肠癌累及子宫、附件、阴道后壁和膀胱,这些都是能够被MPE系统很好的评估。为了实现临床和病理上T4期的完全切除,全切除作为一种更为积极的外科方法用于处理局部进展的肿瘤[17]。考虑到术后并发症生活质量以及辅助治疗疗效等因素,在本研究中对于邻近脏器受侵犯的患者采用姑息性造瘘术联合术后辅助化疗[18]。其他的因素,例如 N、TNM的分期程度,SAA的浓度与直肠癌手术决策之间存在间接的相关性。这些参数的级别或水平越高往往反应了直肠癌的局部进展。然而,除上述能被MPE系统提供准确信息的因素以外,还应当考虑到医生的专业技术水平在手术选择上也扮演着决定性的作用。
[1]汪晓东,何帆,邓窈窕,等.直肠癌术前经直肠超声评估保肛或非保肛手术方案的临床前瞻性研究[J].临床外科杂志,2008,16(11):755.
[2]Karantanas AH,Yarmenitis S,Papanikolaou N,et al.Preoperative imaging staging of rectal cancer[J].Dig Dis,2007,25(1):20.
[3]汪晓东,邓磊,吕东昊,等.结直肠癌患者术前 SAA、CRP、CEA和CA19-9水平的临床诊断价值[J].四川医学,2009,30(3):340.
[4]汪晓东,宋欢,吕东昊,等.术前联合评估直肠上段癌与手术方案选择的随机对照试验[J].中国普外基础与临床杂志,2009,16(4):322.
[5]Theoni RF.Colorectal cancer:cross-sectional imaging for staging of primary tumor and detection of local recurrence[J].American Journal of Roentgenology,1991,156(5):909.
[6]杨靓,汪晓东,秦昌龙.直肠癌术前分期策略[J].中国普外基础与临床杂志,2009,16(9):714.
[7]Greene FL,Page DL,Fleming ID,et al.AJCC cancer staging manual[M].New York(NY):Springer-Verlag,2002:113.
[8]Kwok H,Bissett IP,Hill GL.Preoperative staging of rectal cancer[J].Int J Colorectal Dis,2000,15(1):9.
[9]Bipat S,Glas AS,Slors FJ,et al.Rectal cancer:local staging and assessment of lymph node involvement with endoluminal US,CT,and MR imaging——a meta-analysis[J].Radiology,2004,232(3):773.
[10]王军,陈东风,李平,等.超声内镜对直肠癌诊断和分期的价值[J].重庆医学,2009,38(4):403.
[11]Kim JC,Kim HC,Yu CS,et al.Efficacy of 3-dimensional endorectal ultrasonography compared with conventional ultrasonography and computed tomography in preoperative rectal cancer staging[J].Am J Surg,2006,192(1):89.
[12]Goertz RS,Fein M,Sailer M.Impact of biopsy on the accuracy of endorectal ultrasound staging of rectal tumors[J].Dis Colon Rectum,2008,51(7):1125.
[13]汪晓东,尹源,陆玫竹,等.经直肠超声联合血清淀粉样蛋白A术前评估中、低位直肠癌与手术决策的随机对照试验[J].中国普外基础与临床杂志,2009,16(5):407.
[14]汪晓东,高命,吕东昊,等.炎性介质CRP和SAA与肿瘤标记物CEA,CA19-9和CA72-4术前联合评估结直肠癌[J].临床肿瘤学杂志,2009,25(4):336.
[15]汪晓东,张琼文,吕东昊,等.64排多层螺旋CT和血清淀粉样蛋白A联合评估结肠癌对手术方案选择的影响[J].中国普外基础与临床杂志,2009,16(3):232.
[16]Yamashita H,Kitayama J,Nagawa H.Hyperfibrinogenemia is a useful predictor for lymphatic metastasis in human gastric cancer[J].Japanese Journal of Clinical Oncology,2005,35(10):595.
[17]Nelson H,Petrelli N,Carlin A,et al.Guidelines 2000 for colon and rectal cancer surgery[J].Journal of the National Cancer Institute,2001,93(8):583.
[18]王景峰,李忠军.5-FU瘤内注射治疗晚期直肠癌7例分析[J].山东医药,1999,39(2):57.

