中医清胰通腑泄热消胀特色疗法结合西医治疗重症急性胰腺炎的效果观察
何庆君
(广东省新兴县人民医院 新兴527400)
急性胰腺炎是以胰腺组织的局部炎症反应为主要特征、伴或不伴有其它器官功能改变的疾病,是消化系统的常见急症。临床上约80%的急性胰腺炎为轻症或水肿性,一般可在1周内痊愈,其余20%为重症急性胰腺炎(severe acute pancreatitis,SAP),可合并全身或局部并发症,病死率达10%~30%[1]。重症急性胰腺炎属于消化系统疾病中较为特殊的一种类型,具有发病急、进展快、病死率高的特点。21世纪之前,重症急性胰腺炎患者多死于发病早期,而主要的死因为炎症因子释放引起的休克、毒血症、全身炎症反应综合征(SIRS)、多器官功能障碍综合征(MODS)等[2]。近几年来,随着该病治疗研究的进展,治愈率逐渐提高,死亡率也逐渐下降。我院在常规西医治疗的基础上加用中医特色疗法治疗重症急性胰腺炎患者,整体疗效满意。现报告如下:
1 资料与方法
1.1 临床资料 选取本院2010年6月~2012年5月收治的32例重症急性胰腺炎患者,均符合《中国急性胰腺炎诊治指南》中诊断标准,同时排除合并有高血压、冠心病和糖尿病等慢性疾病,以及对治疗药物过敏的病例。根据就诊先后顺序,将患者分为对照组和观察组各16例。对照组中男8例,女8例;年龄40~65岁,平均(48.5±1.4)岁。治疗组中男 9例,女7例;年龄 42~64岁,平均(47.5±1.9)岁。两组患者年龄、性别和临床病情资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 急性胰腺炎的诊断标准 (1)持续性阵发性加剧的中上腹或左上腹部突然发生的剧烈疼痛,并伴有恶心、呕吐、黄疸、发热;(2)经 Somogyi法测定,血清淀粉酶升高>500 U,尿淀粉酶升高>300 U;(3)B 超检查见胰腺肿胀[3]。
1.2.2 重症急性胰腺炎的诊断标准 根据《中国急性胰腺炎诊治指南》,具备急性胰腺炎的诊断标准且满足以下条件之一者即可诊断:胰腺坏死、假性囊肿、胰腺脓肿;全身多器官功能衰竭;BalthazaCT分级为D、E;APACHEⅡ评分≥8分;Ranson预后指标≥3 分[4]。
1.3 治疗方法 对照组采用西医治疗法,主要包括:禁食,留置胃管或鼻肠管,营养支持治疗;抑制胃酸或胰酶分泌;为避免感染,应用抗生素;纠正水、电解质、酸碱紊乱。治疗组采用中西医结合治疗法:即在西医治疗基础上,采用中医特色疗法清胰、通腑、泄热、消胀法,具体方法为:将3 g甘遂末与生理盐水20 mL调匀后滴入鼻肠管,1次/d;大黄、厚朴、枳实各45 g,芒硝30 g加水,煎成150 mL药液,灌肠,1次/d;腹部针刺,选穴:中脘、下脘、水分、上风湿点(双侧)、气海、关元、天枢(双侧),针刺 30 min;大黄、黄连、黄柏、黄芩各量相同,研成粉末,用蜂蜜、水作为辅料,敷在患者上腹部,2次/d。
1.4 统计学分析 数据采用Excel2003软件和SPSS17.0统计软件进行统计学分析。计数资料采用χ2检验,计量资料采用t检验,以均数±标准差(±S)表示。P<0.05为差异有显著性意义。
2 结果
2.1 两组患者治疗效果比较 治疗组症状消退时间、血清淀粉酶恢复正常时间、禁食时间、住院时间和首次排便时间均短于对照组,差异均具有统计学意义(P<0.05)。见表1。
表1 两组患者治疗效果比较 (±S) d
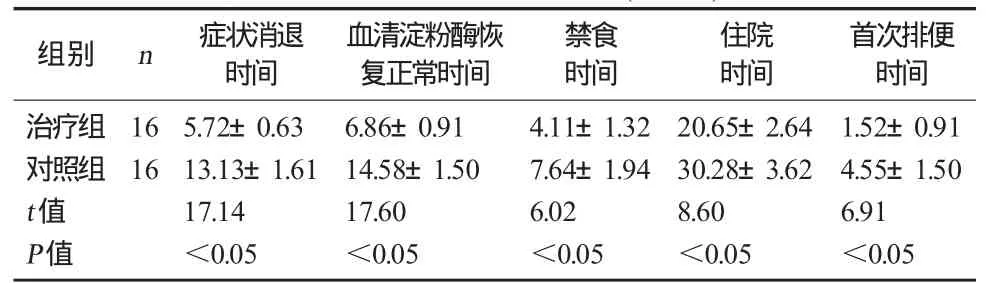
表1 两组患者治疗效果比较 (±S) d
?
2.2 两组患者手术情况比较 中西医结合治疗组实施手术者0例,手术率为0%;对照组实施手术者4例,手术率为25.00%。两组比较差异具有统计学意义(P<0.05)。
2.3 两组患者死亡情况比较 中西医结合治疗组死亡0例,死亡率为0%;对照组死亡3例,死亡率为18.75%。两组比较差异有统计学意义(P<0.05)。
3 讨论
重症急性胰腺炎起病急、病情凶险复杂,在重症医学蓬勃发展的今天仍具有较高的病死率。临床上,急性胰腺炎的治疗方式有以下三种:内科对症处理、介入治疗和外科手术。轻症急性胰腺炎患者以内科对症处理为主,绝大多数患者病情可很快缓解,内科对症处理包括禁食、抑酸、补液、抑制胰酶分泌等。与轻症急性胰腺炎内科保守治疗为主的诊疗方案不同,中度及重症急性胰腺炎患者采取以非手术治疗方法为主的个体化综合治疗方案。虽然SAP的诊治观念几经反复,存在诸多争议,但目前已形成以重症监护为基础,非手术治疗居于主导地位的现代诊疗体系[5]。马旭阳[6]研究认为CT引导下经皮穿刺置管引流治疗SAP患者急性期液体积聚创伤小,操作简单,患者恢复快。对内科、介入治疗两者无效或是存在其他手术治疗指征的AP可考虑手术治疗。历史上,AP的手术治疗方式经历了引流、坏死感染手术到个体化手术三个阶段,每次的进步均降低了SAP患者的病死率。
感染性胰腺坏死是导致重症急性胰腺炎患者死亡的最重要因素。当怀疑有继发性胰腺感染存在时,应进行CT或超声引导下的细针穿刺活检,取得病原学证据。抗生素在疾病治疗过程中发挥着重要的治疗作用,但需要合理使用。预防性使用抗生素的效果仍有争议,不能显著降低重症急性胰腺炎患者的死亡率。笔者不建议不加选择地预防性使用抗生素,对于胆源性胰腺炎,CT证实坏死范围>30%或伴有其他系统功能不全的患者,应考虑进行预防性抗生素治疗,有可能会降低继发性胰腺坏死感染和胰外感染的发生率。对于明确的胰腺感染应使用敏感性高、抗菌活性强、能够在胰腺组织中达到有效药物浓度的抗生素,碳青霉烯类和第四代喹诺酮类药物可作为首选。在患者病情稳定的情况下,抗生素应维持使用7~10 d。应注意发生耐药菌和条件致病菌感染的可能。外科手术干预仍然是治疗感染性胰腺坏死、降低重症急性胰腺炎死亡率的主要手段。
大多数的重症急性胰腺炎患者发病时会表现为腹痛、黄疸、休克、高热、腹水、腹胀等症状,中医学认为重症急性胰腺炎发生的根本在于饮食不节所导致的水热互结、气滞血瘀、湿热内蕴,腑气不通,因此对其采用清热解毒、活血化瘀等治疗原则,加之西医禁食、抑制胃酸、胰酶分泌,调节水、电解质、酸碱平衡等规范化治疗,为重症急性胰腺炎患者的症状消除起到了共同促进的作用[7]。重症急性胰腺炎发病后病情进展迅速,在该病的急性反应期只有终止病程发展才能避免病情进一步加重,因此急性反应期的治疗是该病治疗的重中之重。中医学的辨证论治则抓住了该病发展的根源所在,在急性反应期即重点实施了通腑泄水的治疗措施,即着重治疗腹胀、腑气不通等症状,另外结合腹部针刺促进胃肠功能蠕动,利用四黄水蜜外敷上腹部以达到活血止痛的目的。以上措施不但改善了临床症状,并有效阻止病情的进一步加重。中医学具有超前的“治未病”观点,这一观点含义在于防病于未然,另外即是疾病发生后防止其进一步加重,正是这一观点阻断了重症急性胰腺炎的病情进展。中医清胰通腑泄热消胀特色疗法可从源头上制止重症急性胰腺炎患者水热湿毒的产生,预防多种并发症并防止疾病恶化。中医清胰通腑泄热消胀特色疗法结合西医治疗重症急性胰腺炎大幅度降低了患者手术率与死亡率,同时可更快地使患者的病情恢复趋于稳定,并逐步走向康复[8]。
西医相对中医具有治疗后症状恢复快的特点,但是从对重症急性胰腺炎的治疗来看,单纯的西医治疗效果并不理想。本研究结果显示,中西药结合治疗组的症状消退时间、血清淀粉酶恢复正常时间、禁食时间、住院时间和首次排便时间均短于对照组,差异均具有统计学意义,且临床效果明显优于对照组。同时,中西医结合治疗组的手术率明显低于对照组,在一定程度上表明中西医结合治疗能降低患者进行手术的风险。综上所述,中西医结合治疗重症急性胰腺炎临床效果显著优越于单纯的西医治疗,值得临床推广应用。
[1]黄小璞.重症急性胰腺炎合并感染的治疗策略[J].医学信息(下旬刊),2013,26(15):366
[2]孙备,张太平,董明.重症急性胰腺炎的液体治疗[J].中国实用外科杂志,2010,30(6):466-468
[3]邹瞭南,仇成江,邹乾明,等.应用甘遂为核心的中医通腑泄水特色疗法治疗重症急性胰腺炎[J].临床医学工程,2010,17(2):112-113
[4]贺友建.中医清胰通腑泄热特色疗法治疗急性胰腺炎的临床研究[D].广州:广州中医药大学,2007
[5]曹锋,李非.重症急性胰腺炎诊治现状[J].中国实用外科杂志,2012,32(7):593-595
[6]马旭阳.CT引导下经皮穿刺置管引流治疗重症胰腺炎[J].中国介入影像与治疗学,2012,9(2):99-102
[7]邹嘹南,何军明,谭志健,等.中医清胰通腑泄热消胀特色疗法结合西医治疗重症急性胰腺炎的临床分析[J].实用医学杂志,2010,26(3):493-494
[8]饶先林,陈军贤.中西医结合治疗重症急性胰腺炎研究进展[J].浙江中医杂志,2008,43(10):604-606

