手术治疗硬脑膜动静脉瘘患者预后状况的危险因素研究
张 辉 姜 羽 闵有会
郑州市中心医院神经外科 郑州 450007
硬脑膜动静脉瘘(DAVF)是一种十分复杂且少见的颅内血管性疾病,属于颅内动静脉血管畸形范畴,发生于硬脑膜与其附属结构[1-2]。因为目前硬脑膜动静脉瘘的发生率较低,对于影响其预后状况的危险因素分析较少[3]。本文回顾性分析2008-01—2012-01于我院进行治疗的硬脑膜动静脉瘘患者的临床资料,分析手术治疗硬脑膜动静脉瘘患者预后状况的危险因素。
1 资料与方法
1.1 一般资料 研究对象为2008-01—2012-01我院进行治疗的硬脑膜动静脉瘘患者140例,男89例,女51例,平均年龄(47.2±8.5)岁,侵袭性特征84例,非侵袭性特征56例;其中侵袭性特征患者中含有脑出血42例,认知功能障碍15例,神经功能缺损27例。
1.2 患者纳入和排除标准 纳入标准:(1)经过临床症状和神经影像(CT 或MRI及DSA)确认为硬脑膜动静脉瘘;(2)临床资料完善。排除标准:(1)合并有其他血管畸形或肿瘤者;(2)合并有烟雾病者;(3)近期内发生颅内损伤者;(4)资料不全者。收集所有患者的一般资料和硬脑膜动静脉瘘的血管构筑学的相关资料,主要包含性别、年龄、瘘口位置、术前mRS、Borden分级、静脉窦血栓、手术入路方式、术后瘘口影像检查、主窦是否顺畅和术后随访等。此外,在近期对所有的入选患者进行了一次术后随访。
1.3 分组 根据硬脑膜动静脉瘘的瘘口位置分为:大静脉窦区、海面窦区及其他窦区3 组;根据改良的Rankin评分(mRS)将手术之前的神经功能情况分为:0~1级、2级和≥3级3组;根据Borden分级[4]将静脉引流方式进行分级;根据入路方式的不同分为经静脉入路栓塞(TVE)、经动脉入路栓塞(TAE)、联合入路栓塞(CAE)和显微外科手术(PCMS)4组;根据最后实施侵入性手术后的DSA 的影像结果分为:瘘口已全部消除、瘘口部分消除以及部分消除合并皮质静脉引流;根据末次治疗的DSA 检测结果判断主窦是否顺畅,闭塞或狭窄超过70%时视为不畅。根据末次随访的mRS分级情况分为预后不良组及预后良好组,mRS分级0~2级认定为预后良好,≥3级则认定为预后不良。
1.4 统计学分析 采用SPSS 18.0统计软件对收集的硬脑膜动静脉瘘患者的临床数据进行统计处理,定量数据均采用平均值±标准差进行表示,采用t检验;计数资料以%表示,采用χ2检验,组间差异通过方差分析获得,将单因素分析中差异有统计学意义的变量纳入Logistic回归分析,P<0.05为差异具有统计学意义。
2 结果
2.1 硬脑膜动静脉瘘患者的临床资料 所有的硬脑膜动静脉瘘患者的瘘口位置在大静脉窦区48例,海面窦区43例及,其他窦区49例;术之前的mRS包含0~1级51例,2级50例和≥3级39例;根据Borden分级分为Ⅰ级47例,Ⅱ级41例,Ⅲ级52例。静脉窦的血栓并发率为31.43%(44/140);根据手术的入路方式,包 含TVE 31例,TAE 93例,CAE 6例,PCMS 10例;末次治疗后瘘口达到全部消除的患者117例,瘘口部分消除患者15例,部分消除合并皮质静脉引流的患者8例。症状缓解者118例,缓解率为85.0%。完全没有症状的患者81例(57.9%)。在围术期有3例患者死亡,病死率2.1%。
2.2 患者预后的单因素分析 所有患者平均随访时间为(37.8±12.4)个月。末次随访的mRS 的0~2 级患者121例,为预后良好组;3~6级患者19例,为预后不良组。除了围术期死亡3例外,随访过程中死亡6例,剩余10例症状是神经功能受损。单因素分析结果如表1所示,2组间的术前mRS、静脉窦血栓、手术入路方式、术后瘘口影像检查、主窦是否顺畅的差异具有统计学意义(P<0.05),而性别、年龄、瘘口位置以及Borden分级的差异无统计学意义(P>0.05)。
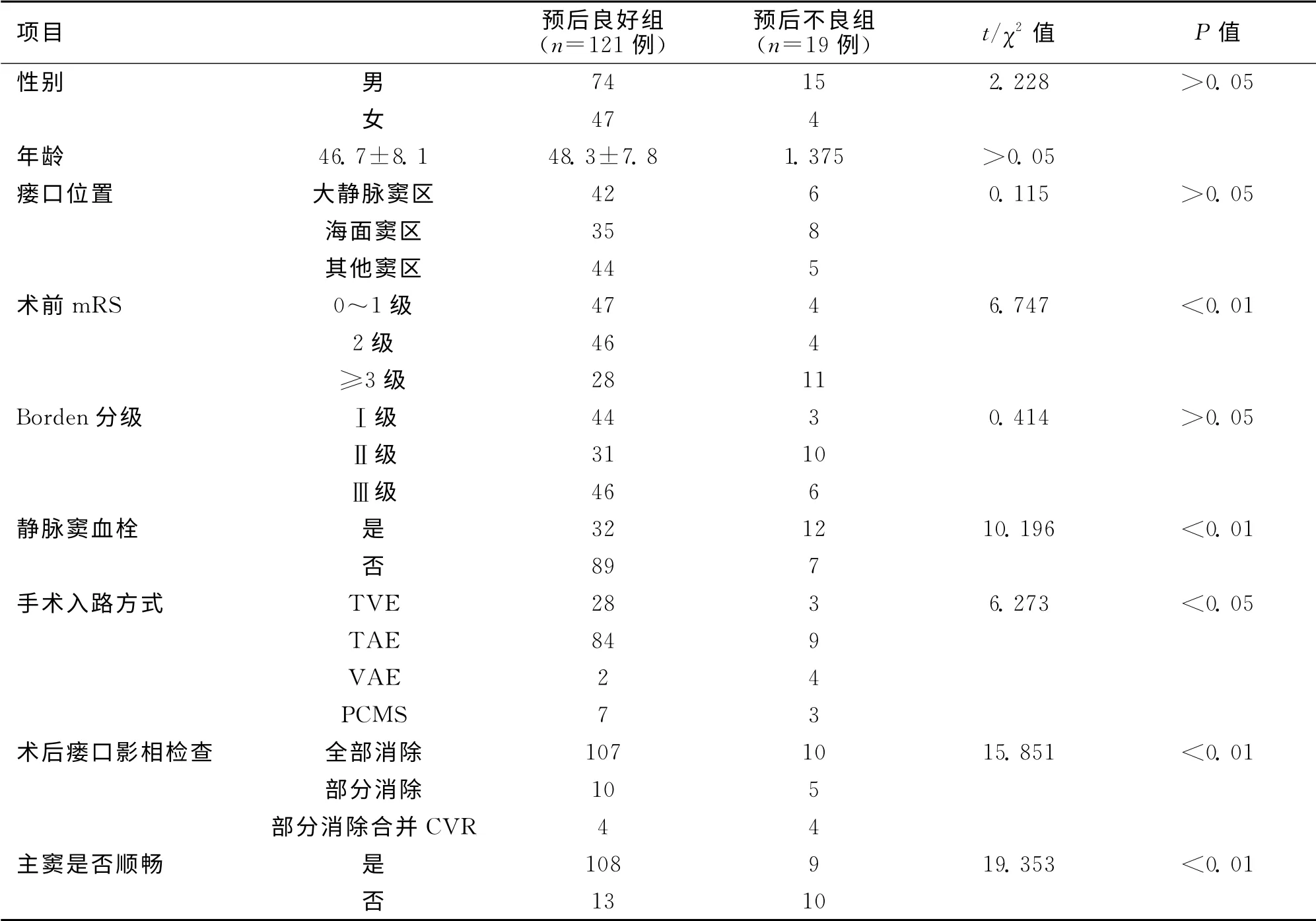
表1 单因素方差分析
3 讨论
硬脑膜动静脉瘘指的是发生于硬脑膜上罕见的动静脉血管产生流通短路的疾病,可发生于硬脑膜的任何位置。硬脑膜动静脉瘘大约占颅内动静脉血管畸形的10%~15%,且临床无特异性症状,表现多样[2]。据报道[3],硬脑膜动静脉瘘在起病时的临床特征和自然病程关系密切。经研究发现[5]是否经过皮质静脉引流也是影响硬脑膜动静脉瘘患者预后的主要影响因素。本研究通过回顾性分析硬脑膜动静脉瘘患者的临床资料,分析手术治疗硬脑膜动静脉瘘患者预后状况的危险因素。
本研究单因素方差分析的结果显示,2组患者间的术前mRS、静脉窦血栓、手术入路方式、术后瘘口影像检查,主窦是否顺畅的差异具有统计学意义,而性别、年龄、瘘口位置以及Borden分级的差异无统计学意义。本研究,术前神经功能的损害在预后不良的19例中有11例,术后瘘口影像检查部分消除合并CVR 在预后不良19例中有4例,均高于预后良好组患者,这均与文献报道一致[6-7]。单因素方差分析结果显示静脉窦血栓可能是预后不良的影响因素。
经研究发现联合入路栓塞的入路方式是不良预后的危险因素,可能是一般该类型的患者的病情相对复杂所导致[1]。主窦不顺畅是不良预后的另一危险因素,完全清除动静脉瘘,精确病变部位及闭塞该静脉窦十分重要。在研究过程中发现,闭塞静脉窦可以降低患者的颅内压力,并可以有效缓解症状。但对于有脑积水等症状的患者无法缓解。此外,对于危及到优势的静脉窦的硬脑膜动静脉瘘患者,应尽可能的在栓塞动静脉瘘的基础上保护静脉窦[8]。
综上所述,经单因素方差分析及多因素Logistic回归分析发现,术前神经功能损伤严重、联合入路手术方式、瘘口部分消除合并皮质静脉引流以及主窦不顺畅是影响硬脑膜动静脉瘘患者预后的独立危险因素。在临床上要更加密切注意该类患者的临床转归情况,以提升患者的预后的质量。本研究由于统计例数相对较少,可能存在一定的局限性,若能增加患者例数,将提供更可靠的依据。
[1]李强,黄清海,许奕,等.硬脑膜动静脉瘘手术后临床转归的影响因素分析[J].第二军医大学学报,2013,34(8):874-878.
[2]陈志,唐卫华,缪洪平,等.海绵窦区硬脑膜动静脉瘘的治疗探讨[J].第三军医大学学报,2009,31(13):1 309-1 311.
[3]赵惠卿,汪阳,张亚清,等.27例硬脑膜动静脉瘘的临床分析[J].中国卒中杂志,2013,(9):718-722.
[4]Borden JA,Wu JK,Shucart WA.A proposed classification for spinal and cranial dural arteriovenous fistulous malformations and implications for treatment[J].J Neurosurg,1995,82(4):705-706.
[5]杨文芝,吴强,杜新华,等.海绵窦区硬脑膜动静脉瘘的临床观察分析[J].中国实用眼科杂志,2009,27(11):1 272-1 275.
[6]刘爱华,彭汤明,贾建文,等.硬脑膜动静脉瘘并颅内出血的临床多因素分析[J].中华医学杂志,2013,93(15):1 156-1 158.
[7]李强,许奕,黄清海,等.硬脑膜动静脉瘘患者颅内出血的危险因素分析[J].中华脑血管病杂志,2013,7(3):125-130.
[8]孙丽军,吕春雷,姜文礼,等.Onyx胶栓塞医源性硬脑膜动静脉瘘1例报告[J].中国实用神经疾病杂志,2012,15(12):封3.

