甲状腺结节的CT诊断与分析
唐帅生,崔延安,梁定,梁立峰,刘绍伟
(江苏省中医院放射科,江苏 南京 210029)
甲状腺结节的CT诊断与分析
唐帅生,崔延安,梁定,梁立峰,刘绍伟
(江苏省中医院放射科,江苏 南京 210029)
目的:探讨常规CT在甲状腺结节性病变中的诊断价值。方法:回顾性分析110例经CT及手术病理证实的甲状腺结节患者的临床及影像资料。结果:110例中,CT诊断正确104例,其中良性结节77例(结节性甲状腺肿46例,腺瘤31例),结节较大,伴囊变、钙化及出血;恶性结节27例,相对良性结节偏小,钙化亦较小。3例甲状腺癌CT诊断为结节性甲状腺肿;3例结节性甲状腺肿CT诊断为甲状腺癌。结论:CT通过显示结节的大小、形态、密度、分布、边缘、与周围组织结构关系、淋巴结增大及强化情况,对甲状腺结节病变的诊断及良恶性鉴别有着重要价值。
甲状腺肿,结节性;乳头状癌;腺瘤;体层摄影术,X线计算机
近年来,甲状腺结节性疾病的检出明显增加,呈逐年上升趋势。笔者收集2014年1月至2015年5月我院经手术及病理证实的甲状腺结节病变患者110例,将其CT表现与病理结果对照分析,以探讨CT在甲状腺疾病诊断中的临床价值。
1 资料与方法
1.1 一般资料110例中,男28例,女82例;年龄20~77岁,平均50岁。所有患者均行CT检查。
1.2 仪器与方法采用Philips Brilliance 64排螺旋CT机。患者仰卧,扫描范围从下颌角到主动脉弓。110例均行常规甲状腺CT平扫,其中25例加行增强扫描。扫描参数:120 kV,250 mAs,矩阵512×512,层厚2 mm,层距2 mm,螺距0.891。使用Ulrich高压注射器,由肘前静脉注入碘普罗胺300注射液,剂量1.5 mL/kg体质量,流率2.5 mL/s。注射对比剂后分别于30、70、120 s行3期增强扫描。所有数据均传输到Philips Brilliance工作站行后处理,重建出冠状面、矢状面,结合轴位图像,用软组织窗(窗宽350 HU,窗位50 HU)进行观察。
2 结果
110例中,CT诊断正确104例,其中良性结节77例(结节性甲状腺肿46例,腺瘤31例),恶性结节27例。误诊情况:3例恶性结节误诊为良性结节,3例良性结节误诊为恶性结节。
2.1 结节性甲状腺肿46例,CT示甲状腺增大,低密度结节显示较清晰,结节相对较大,轮廓较清,直径<10 mm 7例,≥10 mm 39例,其中≥30 mm 31例,最大60 mm×52 mm(图1);22例为全叶弥漫性、大小不等的结节。钙化14例,18例显示均匀的减低密度;钙化呈点状、小斑点状,直径2~6 mm,2例多发钙化且较大,15 mm×22 mm(图2)。伴囊变11例,伴囊肿1例(图3a,3b),出血2例。7例行增强扫描,无囊变结节呈均匀渐进性强化,囊变结节其壁见强化,囊变区不强化。17例气管受压、变窄、偏移。
2.2 甲状腺腺瘤31例,CT平扫示圆形或椭圆形低密度灶,灶内密度相对均匀,边界清楚,包膜完整,平扫低密度,增强双期大部分均匀强化(图4a,4b),囊变区无强化。2例囊变,1例伴出血(图5a,5b),5例小斑点状钙化。
2.3 甲状腺癌27例,CT平扫示结节密度不均,直径<15 mm 20例,<10 mm 16例,边界多不清,钙化10例,癌伴结节12例;直径5 mm以内,呈小斑点状;增强扫描后轻度不均匀强化。颈部淋巴结肿大5例,明显肿大3例,气管受压3例。
2.4 误诊情况CT检查3例甲状腺癌诊断为结节性甲状腺肿;3例结节性甲状腺肿诊断为甲状腺癌;该6例CT表现不典型,未进行统计分析。
3 讨论
CT检查甲状腺有其独特的优势,正常甲状腺因细胞内含碘较高,平扫显示均匀较高密度,与周围组织形成良好的密度对比;如缺碘或其他原因,甲状腺过度及反复增生,在甲状腺内形成低于正常甲状腺密度的低密度结节。
结节性甲状腺肿分弥漫性和局限性,弥漫性相对好发。本组46例,弥漫性22例,占47.83%;病变左右叶发生率相当;结节大小不等,结节多较大,小者直径3~5 mm,大者25~70 mm。本组直径30 mm以上31例,占67.39%。边界多清晰,结节包膜可完整或不完整,少数可无包膜;密度大多较均匀,囊变、增生、钙化及出血可致密度不均,本组囊变1例,密度更低;钙化可大可小,小者直径2~6 mm,大者呈斑片状,1例钙化较大者15 mm×22 mm。出血相对较少,仅2例,增强扫描后结节呈均匀或不均匀渐进性强化,囊变不强化。
甲状腺腺瘤女性好发,本组女性27例,占87.10%;CT表现多为单发结节,呈圆形或椭圆形低密度结节,平均直径20~30 mm,灶内密度尚均匀,一般有完整包膜,与正常组织分界清。可伴钙化、囊变、出血,钙化呈斑点状;双期增强扫描,结节呈明显渐进性强化,强化程度可同正常甲状腺组织,囊变区无强化。
本组甲状腺癌直径10mm以内16例,占59.26%,6例乳头状微小癌,其中2例隐于良性结节中而未诊;恶性结节大多单侧发病,密度不均,边界不清,包膜不整,钙化一般较小,呈细点状、沙砾状,常见颈部淋巴结增大、转移。增强扫描不均匀强化。亦可与结节性甲状腺肿同时发生。
甲状腺结节性疾病CT检查注意事项[1-4]:①结节形态,良性结节多表现为圆形、类圆形及椭圆形,形态较规则,边界大多清晰,部分可显示完整包膜,与周围组织分界清;恶性结节形态不甚光整,边缘多不清,与其生长方式不同、内部组织坏死相关。②结节密度,良性结节一般较均匀,发生增生、瘤化,囊变、出血、钙化,密度不均匀,但总体均匀度大于恶性结节。③钙化,细小钙化良恶性结节均可发生,微钙化恶性结节可能性大,多发斑片状钙化多见于良性结节。⑤大小,10、5 mm以下小或微小结节,良恶性结节均可发生,以恶性结节多见。⑥增强扫描,良性结节多呈明显渐进性强化,囊变者强化不均匀;而恶性结节不规则低密度区内可见“半岛样”强化结节,结节包膜不整,可见“残边征”[5]。⑦淋巴结,良性结节,周围组织无受侵征象,一般无淋巴结增大;恶性结节,周围组织有浸润,伴颈部淋巴结增大。
总之,CT能直观显示甲状腺形态、大小、密度及
邻近组织关系,通过分析结节的大小、形态、密度、钙化、强化特征、包膜完整性、周围组织受侵,以及颈部淋巴结是否增大等,对良恶性结节有较高的临床诊断价值[6-7]。良恶结节有时会同时发生,影像表现重叠,结合超声、MRI动态增强扫描及超声引导下细针穿刺活检,尤其是细针穿刺活检[8-10],有助于其定性诊断。
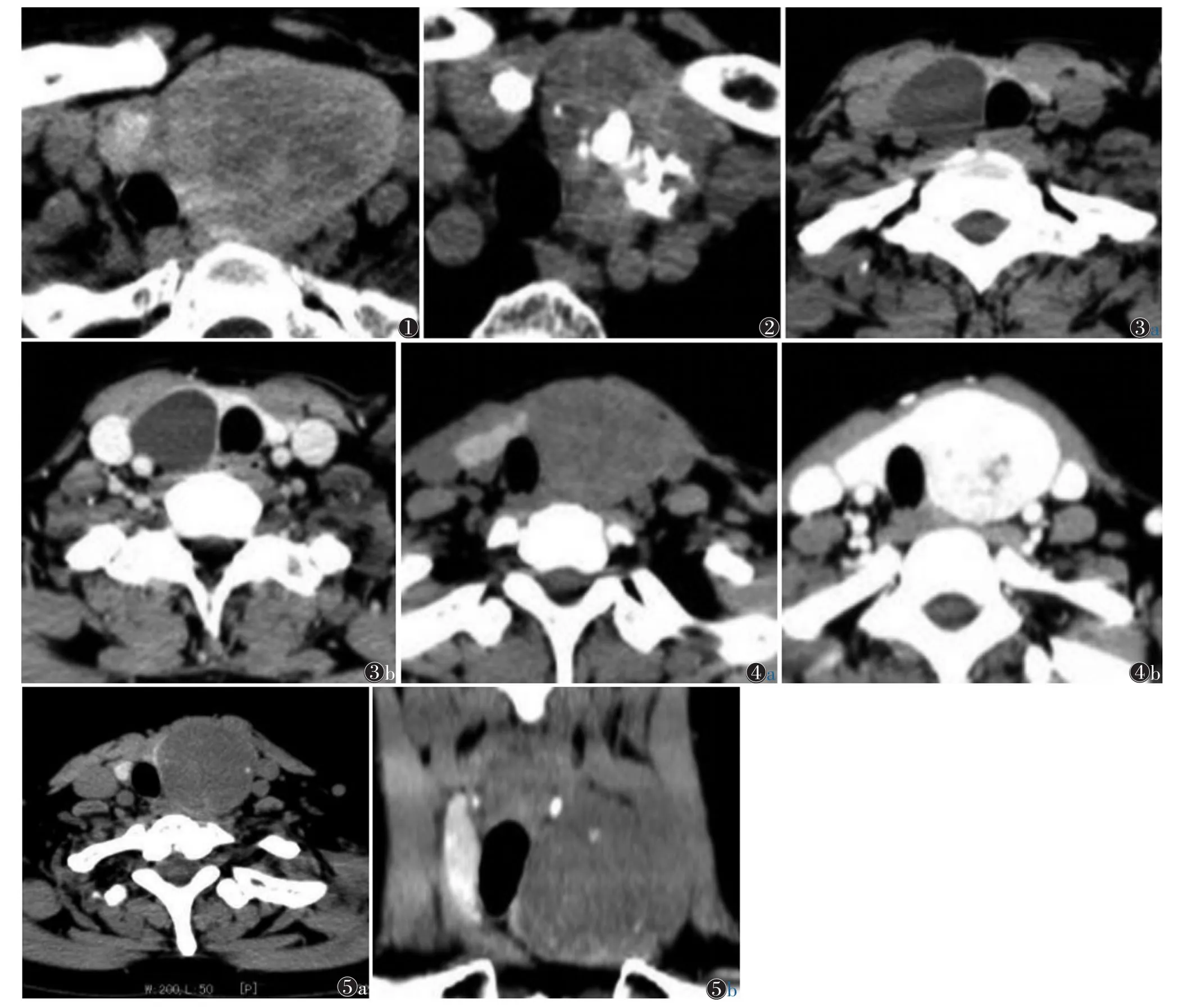
图1 女,65岁,左侧甲状腺肿52 mm×65 mm,边界清,灶内密度不均,见囊变气管右移图2女,77岁,双侧结节性甲状腺肿伴囊变、多发钙化,气管受压变窄图3女,47岁图3aCT平扫,右侧甲状腺肿伴囊变图3b增强扫描无强化图4女,21岁图4aCT平扫,左侧甲状腺滤泡腺瘤密度减低,气管右移图4b增强扫描,动脉期明显均匀强化,强化程度同正常甲状腺组织图5女,52岁图5a,5b分别为轴位、冠状位示左侧甲状腺不典型滤泡腺瘤伴囊变、出血、钙化,气管右移
[1]谢强,雷海花,丁淑敏,等.甲状腺结节病变的CT诊断与分析[J].中国医学创新,2015,12(4):109-112.
[2]陈富星,肖维华,胡燕标,等.甲状腺结节105例多层螺旋CT表现与病理对照分析[J].中国临床医学影像杂志,2014,25(10):696-699.
[3]马云初,李美爱.钙化类型及分布与甲状腺癌的相关性分析[J].中国中西医结合影像学杂志,2014,12(2):195-197.
[4]赵雪,房秀霞.甲状腺结节钙化的分型对结节良恶性鉴别诊断的价值[J].内蒙古医科大学学报,2015,37(s1):141-143.
[5]卢光明.临床CT鉴别诊断学[M].南京:江苏科学技术出版社,2011:304-307.
[6]罗贵武.甲状腺疾病的CT诊断[J].中国社区医师,2015,31(11):82-84.
[7]张毅,刘伟,杨军.钙化对CT诊断甲状腺占位性病变的意义[J].中国中西医结合影像学杂志,2010,8(5):436-438.
[8]单怡茹,陈晓品.甲状腺癌检出方式的评价[J].现代临床医学,2015,41(2):83-85.
[9]王垚青,戴宇萍,顾立军,等.甲状腺隐匿性癌CT与超声诊断的对照研究[J].中国中西医结合影像学杂志,2015,13(3):260-262.
[10]李强.甲状腺结节的诊断和治疗[J].上海医药,2015,27(7):1333-1336.
2016-02-26)
10.3969/j.issn.1672-0512.2016.06.032
梁定,E-mail:liang19795@163.com。

