育龄期子宫肉瘤误诊为子宫肌瘤变性1例及文献复习
吕炜,邓姗
(1.内蒙古包头市中心医院,包头 014040;2.中国医学科学院 北京协和医学院 北京协和医院妇产科 100730)
育龄期子宫肉瘤误诊为子宫肌瘤变性1例及文献复习
吕炜1,邓姗2*
(1.内蒙古包头市中心医院,包头 014040;2.中国医学科学院 北京协和医学院 北京协和医院妇产科 100730)
目的报道1例以“间断发热”为主要表现的育龄期子宫肉瘤病例,并结合文献复习对临床处理提出警示。方法病例报告附文献复习。结果35岁育龄期女性,间断发热2月余,感染内科全面排查未发现明确病原体,盆腔增强MRI提示子宫多发肌瘤变性,最大肌瘤结节位于子宫后壁,大小约60.9 mm×60.5 mm×96.7 mm。因患者有生育要求,第1次手术行开腹肌瘤剔除术,术后病理提示中分化子宫平滑肌肉瘤,再次行腹腔镜下全子宫+双附件切除+盆腔淋巴结清扫术。术后病理为子宫平滑肌肉瘤,侵及左侧宫旁组织。术后分期ⅡB期,辅以顺铂-表阿霉素-异环磷酰胺(PEI)化疗中。子宫肉瘤是比较罕见的疾病,因缺乏特异性症状和体征,没有敏感的肿瘤标志物,影像学诊断特异性不高,术前诊断较为困难。子宫肉瘤及子宫肌瘤的临床表现及影像学相似,但两者的手术范围、生存率、复发率等截然不同。结论尽管存在一定困难,仍应结合病史、临床表现、体征、辅助检查、术中情况等各个环节争取对子宫肉瘤实现早期鉴别诊断。
子宫肉瘤; 子宫肌瘤; 鉴别诊断; 预后
(JReprodMed2017,26(9):915-920)
子宫肌瘤是育龄期女性最常见的子宫肿瘤,且以良性居多,恶变率不超过1%。育龄期子宫肌瘤的变性以妊娠相关的红色变性或缺血性的玻璃样变性和囊性变更常见,而绝经后以钙化多见,且恶变率较绝经前增加。本文所述病例发现子宫肌瘤近10年,若非发热的病程迁延较久,多发肌瘤相关的常见症状,如异常子宫出血、压迫症状等并不明显,因未规律随诊,所以不能判断肌瘤的生长速度是否在短期内有加速的不良迹象,无论影像学还是肿瘤标志物,均未高度提示恶性,且因患者较年轻,仍有生育要求,医患双方都倾向于认为系子宫肌瘤变性所致发热,甚至在第1次术中看到大体肌瘤标本,仍考虑坏死与发热、感染相关,仅留取了细菌培养却未送冰冻切片病理检查。当然子宫肿瘤的冰冻病理准确率相对较低,最终确诊还需依赖石蜡切片病理检查,本病例的处理在充分知情告知的情况下并无不妥,但仍给予临床医生明显的警示,即便是育龄期的子宫肌瘤,以发热、变性为主要表现,也应及早考虑到恶变的可能。
病例资料
薛××,35岁,G2P1。因“间断发热2月余”在北京协和医院感染内科诊治。患者2016年9~11月间断发热,最高体温37.5℃~40.2℃,发热时伴下腹部持续性隐痛和白带量增多,疼痛视觉模拟评分(VAS)3分左右,持续数小时可自行好转。无明显畏寒、寒战、盗汗等不适。当地医院以“感染”为指征,先后给予头孢西丁、左氧氟沙星、头孢美唑、替考拉宁治疗,疗效欠佳。后予甲强龙40 mg iv qd,6 d后改为地塞米松7.5 mg po持续6 d,体温可降至正常。既往史:2007年发现子宫小肌瘤,2008年曾行剖宫产术,术中未处理肌瘤。平素月经周期规律,无经量增加、不规则阴道流血、流产病史。查体:生命体征平稳,全身浅表淋巴结未及,心肺腹查体未见明显异常,双下肢不肿。妇科查体:子宫增大如孕14周,表面凹凸不平,宫体有轻压痛,活动度可。辅助检查:血常规:WBC由28.47×109/L降至5.02×109/L,NEUT%由79.0%降至33.3%,HGB由123 g/L波动至110 g/L,PLT由549×109/L降至391×109/L;甲状腺功能、凝血功能、血涂片阴性。感染方面筛查:除肺炎支原体IgG(+)外,受结核分枝杆菌抗原刺激而活化的效应T细胞、结核菌素(PPD)试验、1,3-β-D葡聚糖试验(G试验)、肺炎衣原体、嗜肺军团菌抗体、细小病毒B19 IgM抗体、巨细胞病毒DNA(CMV-DNA)、EB病毒DNA(EBV-DNA)均阴性。免疫方面筛查:IgG 17.05 g/L(↑);抗核抗体(ANA)18项:抗组蛋白抗体(++),抗可溶性抗原抗体(ENA)(4+7)、抗中性粒细胞胞浆抗体(ANCA)、原发性胆汁性肝硬化(PBC)抗体谱、抗磷脂抗体谱、补体(-),TB细胞亚群:T4# 1 763/μl,T8# 1 176/μl,T4/T8 1.50%;肿瘤标志物筛查:神经元特异烯醇化酶(NSE)16.5 ng/ml,甲胎蛋白(AFP)、癌抗原(CA)19-9、癌胚抗原(CEA)、CA125、CA15-3、CA242、鳞状细胞癌抗原(SCCAg)均阴性;血清蛋白电泳未见M蛋白;骨髓穿刺+活检:未见明显异常。胸腹盆腔增强CT:子宫体积增大并密度不均,多发子宫平滑肌瘤伴变性?盆腔及双侧腹股沟多发小淋巴结。盆腔常规+增强MRI:子宫体部后壁偏左见巨大混杂信号肿块,大小约60.9 mm×60.5 mm×96.7 mm,考虑变性;子宫体部前壁及后壁偏右见多发结节样、肿块样等T1短T2信号影(2个),较大者位于子宫体部前壁,大小约49.7 mm×28.2 mm×46.6 mm。子宫双附件超声:子宫多发肌瘤。
入院后停用激素,予乐松对症退热,予抗生素治疗无效,考虑感染可能性小,发热原因不除外子宫肌瘤变性所致坏死吸收热,妇产科会诊考虑有子宫肌瘤手术指征,充分向患者及家属交代病情,结合尚有生育要求,决定行剖腹探查术+子宫肌瘤剔除术,必要时二次手术。于2016年12月22日行开腹子宫肌瘤剔除+粘连松解术,术中见:大网膜与子宫宫底致密粘连,子宫不规则增大如孕14周,后壁明显向外均匀膨隆,表面充血,质地较软,子宫左前壁另可见直径4 cm的肌瘤结节,凸向左侧阔韧带,双侧卵巢、输卵管外观未见明显异常。子宫前壁与膀胱腹膜返折致密粘连。于子宫后壁膨隆明显处注射稀释的垂体后叶素,电刀纵行切开子宫肌层,显露出局部质地糟脆的肌瘤样组织,肌瘤破溃处流出较多黄白色干酪样组织,留取细菌培养。仔细辨认肌瘤存在假包膜,分清层次后逐渐剔除大小约6 cm×10 cm肌瘤,分层缝合瘤腔无特殊。同法剔除子宫左前壁直径4 cm肌瘤。触摸探查,另在子宫右后壁剔除肌壁间2.0 cm×0.5 cm大小肌瘤。宫底另可见直径约3 mm浆膜下肌瘤,予以拧除。共计剔除肌瘤4枚,称重268 g(图1)。
术后病理:子宫平滑肌瘤及中分化平滑肌肉瘤。免疫组化结果:CD10(部分+),钙调素结合蛋白(Caldesmon) (部分+),雌激素受体(ER)(20%弱阳),肌间线蛋白(Desmin)(部分+),细胞增殖指数(Ki-67)(40%),孕激素受体(PR)(-),α-抑制素(inhibin) (-),平滑肌肌动蛋白(SMA) (+)。术后先后予甲硝唑、头孢美唑、舒普深抗感染治疗,恢复平顺未再发热。2017年2月4日在北京协和医院妇产科行腹腔镜下全子宫+双附件切除+盆腔淋巴结清扫术+盆腹腔粘连松解术。术后病理:子宫平滑肌肉瘤,浸润子宫肌壁,侵及左侧宫旁组织。术后分期ⅡB期,目前正在行顺铂-表阿霉素-异环磷酰胺(PEI)化疗中。

A:子宫肌瘤整体侧面观,形似肾形;B:最大肌瘤剖面,可见肌瘤包膜,但多处坏死灶,无典型编织状外观;C:术中后壁肌瘤破溃处有网膜覆盖,分离后可见干酪样坏死组织图1 子宫肌瘤剔除术中所见肌瘤的大体外观
讨 论
一、子宫肌瘤及其变性与肉瘤的鉴别要点
1.子宫肌瘤及子宫肉瘤鉴别:子宫肌瘤是女性生殖器最常见的良性肿瘤,由平滑肌及结缔组织组成,常见于30~50岁女性,至少有20%~30%育龄妇女有子宫肌瘤,早期多无或少有症状[1]。子宫肉瘤来源于子宫肌层、结缔组织和内膜间质,极少可继发于子宫平滑肌瘤(有报道平滑肌瘤肉瘤样变约占肌瘤的0.1%~0.8%)。子宫肉瘤多发生在40~60岁,发病率低,占女性生殖道恶性肿瘤的1%,占子宫恶性肿瘤的3%~7%[2]。子宫肉瘤术前诊断较困难,常需术后石蜡病理检查才能明确,误诊率很高[3](表1)。
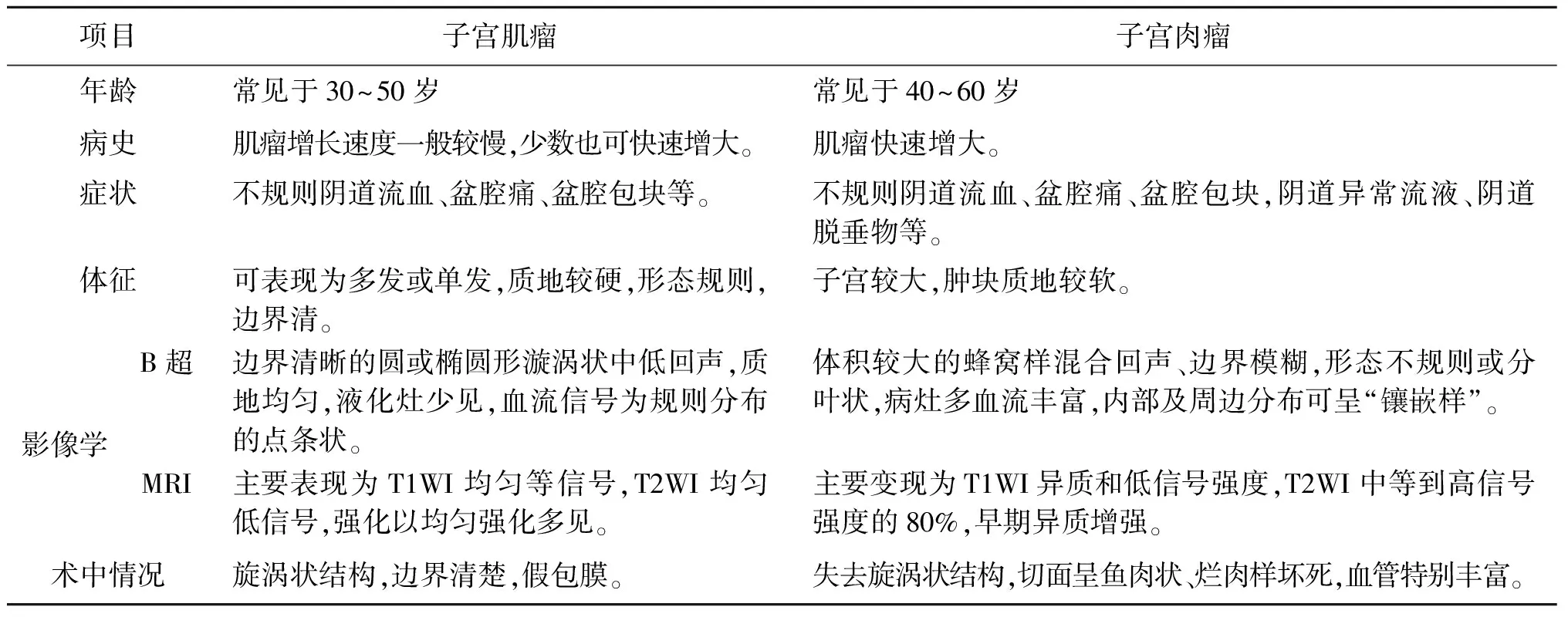
表1 子宫肌瘤与子宫肉瘤的鉴别诊断
中国医科大学盛京医院选择2008年11月至2014年11月间共10 248例因“子宫肌瘤”行子宫切除术或子宫肌瘤剔除术的妇女进行研究,共发现48例意外的子宫肉瘤(UUSs),总发生率为0.47%,这在40~49岁的女性中更常见(56.25%)。子宫出血异常(39.58%)为主要临床表现。超声提示盆腔肿块(12.5%)、丰富的血流信号(18.75%)和子宫肌瘤退变及变性可能(18.75%)表明UUS的可能性[4-6]。
2.子宫肌瘤变性及子宫肉瘤鉴别要点:子宫肌瘤变性发生率约为6.5%,常见的变性类型包括:玻璃样变、囊性变、脂肪样变、红色样变和钙化5种[7]。肌瘤生长过快导致相对供血不足,部分组织水肿变软,漩涡状结构消失被均匀的透明样物质所代替,即玻璃样变。在此基础上变性区域内组织液化,形成胶冻样乳液或透明圆形囊腔即为囊性变。透明变性后期或坏死后可发生脂肪变性。红色变性常见于妊娠或产褥期,是由于局部组织缺血、梗死、淤血或血栓阻塞造成局部组织贫血、溶血,血液渗入瘤体所致。肌瘤钙化往往是由于雌激素水平降低,肌瘤变小、变硬,钙盐沉积于瘤体,最常见于绝经期后妇女[8]。
较大的子宫肌瘤及妊娠晚期合并肌瘤易发生变性,绝大多数的肌瘤变性为良性变化,最常见玻璃样变。红色样变比较特殊,可引起发热、腹痛,变性引起的不适常具有自限性,持续数日到数周不等,通常对非甾体类抗炎药有反应[9-10]。超声可用于子宫肌瘤变性的初步诊断,盆腔钆增强磁共振成像也可以协助诊断,变性的子宫肌瘤显像一般不会增强[11]。在切除的过程中,子宫肉瘤与子宫肌瘤相比,失去典型的涡旋状结构,质地均匀,质软,色黄,切开包膜时无膨起的表面,边界不清,肿块难以被切除,但某些肌瘤退行性变也可表现如此[12]。
3.误诊分析:子宫肉瘤误诊率高的原因可能包括:①临床表现、症状和体征缺乏特异性,与子宫肌瘤混淆;②辅助诊断缺乏特异性,尚无特异性肿瘤标记物或确定性影像学手段,诊断性刮宫是有效的诊断方法,但若瘤组织尚未累及宫腔,且诊刮取检范围有限,因此假阴性率较高;③未重视术中剖视;④术中冰冻具有局限性:一方面冰冻组织切片对子宫肿瘤的判断难以准确,另一方面冰冻切片取材有限,有可能遗漏恶变病灶。尽管如此,对可疑病变组织送冰冻切片仍可以一定程度上降低误诊率[1]。⑤患者为年轻的、症状不典型的育龄期患者,临床表现、体征及辅助检查结果均不特异,加之患者保留生育功能的愿望强烈,愿意承担二次手术风险,选择了一期保守性手术。
二、子宫平滑肌肉瘤的处理原则和预后
1.手术方式选择:综合以上,在选择治疗方式之前很有必要评估良恶性,当出现以下高危因素时:病史上肌瘤快速增大;检查时子宫较大,肿块质地较软;超声和MRI影像有异常,如超声中混合回声、回声差、包块内坏死、混杂血流分布、低阻血流;MRI中如高信号强度,分界不清;术中剖视发现失去旋涡状结构,切面呈鱼肉状、呈烂肉样坏死、血管特别丰富,应警惕子宫肉瘤可能[11]。子宫肉瘤发病年龄范围较广,辅助术前诊断性刮宫及术中冰冻病理检查可提高诊断率,利于我们选择合适的手术方式,尽量减少术后才意外发现子宫肉瘤的情况,改善预后[13]。但由于子宫肉瘤发病率低,即使综合高危因素、临床表现和辅助检查结果,子宫肉瘤也难以在术前诊断。对于无症状、术前无可疑的,不需要为了证实良恶性一律手术切除子宫。术中可疑肉瘤可送冰冻病理,除非冰冻结果为恶性,不建议改变原本手术计划[14-15]。
2.预后:子宫肉瘤的症状、体征与子宫平滑肌瘤相近,但预后完全不同[16]。影响预后的因素包括年龄、肉瘤类型、临床分期、肿瘤大小(直径>5 cm)、包膜情况(压迫型或侵犯型)、有无坏死、细胞核异型性程度、血管浸润、有无转移及治疗方法等[17]。据报道,子宫平滑肌肉瘤的复发率53%~71%,首次复发部位40%为肺部,13%为盆腔。中位生存期10个月,5年生存率为15%~25%。Ⅰ期和Ⅱ期患者的5年生存率分别为51%和25%,盆腔外转移的患者基本于5年内发生死亡[14,17]。
3.治疗及预后:治疗原则以手术为主,根据临床分期决定手术范围。辅助治疗对改善生存率的价值尚不明确。放射治疗可能对局部复发的控制有帮助。联合阿霉素或者多西他赛、吉西他滨化疗可用于晚期或复发患者,反应率27%~36%。他比特啶(trabectedin)等靶向治疗用于晚期或者转移性平滑肌肉瘤曾获得较好的疾病控制率[14](表2)。
4.本例病例反思:临床工作中,子宫肌瘤的随诊工作应被重视,该患者自发现子宫肌瘤到手术经过10年时间,期间未规律随诊,未在肿瘤进行性增大达手术指征时及时手术,而是当肌瘤发生变性才就诊,不得不手术,对患者本人是莫大的遗憾。本例中,术前虽考虑不排除子宫肉瘤的可能,但因患者年纪较轻,有生育要求,临床症状不典型,选择了一期的子宫肌瘤剔除术,好在是纵切口经腹肌瘤剔除,即便手术过程中肿瘤表面局部破溃,远较腹腔镜肌瘤分碎所造成的盆腔播散风险低,这一点也值得我们吸取经验,时刻谨记。患者二次手术的术后病理:子宫平滑肌肉瘤,浸润子宫肌壁,侵及左侧宫旁组织。术后分期ⅡB期,预后较差,5年生存率大约为25%,复发率53%~71%[14]。目前正在行PEI化疗,虽可以一定程度控制复发,但总体预后仍可能不佳。

表2 子宫肉瘤的处理及预后
综上所述,尽管变性子宫肌瘤及子宫肉瘤之间很难鉴别,但在临床工作中,我们还是需要对具体病例进行尽可能的分辨及详尽分析。尤其是对于以反复发热等不典型临床表现为首诊症状,且辅助检查提示肌瘤变性者,即使为年轻患者,仍需警惕子宫肉瘤的可能性。对于有阴道脱垂物或肿物明显凸向宫腔的,可术前进行诊刮或活检。可疑的病例应避免行腹腔镜剔除手术,以减少术中播散风险。开腹手术过程中应秉持无瘤的防患原则,尽量使用保护套或隔离垫,避免术野内其他组织和器官的污染和播散。另外,术中应仔细观察切除的标本,及时发现可疑的迹象,借助冰冻病理争取及时诊断,即便结论不明确,也应第一时间向患者家属交代病情变化的可能性以及二次手术的必要性。
[1] 欧婷,游泽山.子宫肉瘤误诊原因分析[J].新医学,2003,34:435-436.
[2] 林仲秋,梁金晓,林荣春.《FIGO 2015妇癌报告》解读连载四——子宫肉瘤诊治指南解读[J].中国实用妇科与产科杂志,2015,31:1082-1087.
[3] 徐惠成,梁志清.容易误诊为子宫肉瘤的肌瘤类型[J].实用妇产科杂志,2012,28:17-19.
[4] 高原,惠宁.子宫肉瘤40例临床分析[J].实用妇产科杂志,2013,29:220-223.
[5] 张爱萍,徐凯,庞建鑫,等.子宫肉瘤的MRI表现[J].中国CT和MRI杂志,2014,(7):68-70.
[6] Zhao WC,Bi FF,Li D,et al.Incidence and clinical characteristics of unexpected uterine sarcoma after hysterectomy and myomectomy for uterine fibroids:a retrospective study of 10,248 cases[J].Onco Targets Ther,2015,8:2943-2948.
[7] Cui RR,Wright JD.Risk of occult uterine sarcoma in presumed uterine fibroids[J].Clin Obstet Gynecol,2016,59:103-118.
[8] Anupama R,Ahmad SZ,Kuriakose S,et al.Disseminated peritoneal leiomyosarcomas after laparoscopic "myomectomy" and morcellation[J].J Minim Invasive Gynecol,2011,18:386-389.
[9] Yanai H,Wani Y,Notohara K,et al.Uterine leiomyosarcoma arising in leiomyoma:clinicopathological study of four cases and literature review[J].Pathol Int,2010,60:506-509.
[10] Parker WH,Fu YS,Berek JS.Uterine sarcoma in patients operated on for presumed leiomyoma and rapidly growing leiomyoma[J].Obstet Gynecology.1994,83:414-418.
[11] Gockley AA,Rauh-Hain JA,del Carmen MG.Uterine leiomyosarcoma:a review article[J].Int J Gynecol Cancer,2014,24:1538-1542.
[12] Schwartz PE,Kelly MG.Malignant transformation of myomas:myth or reality?[J].Obstet Gynecol Clin North Am,2006,33:183-198.
[13] Leibsohn S,d’Ablaing G,Mishell DR Jr,et al.Leiomyosarcoma in a series of hysterectomies performed for presumed uterine leiomyomas[J].Am J Obstet Gynecol,1990,162:968-974;discussion 974-976.
[14] Moinfar F,Azodi M,Tavassoli FA.Uterine sarcomas[J].Pathology,2007,39:55-71.
[15] Quade BJ.Pathology,cytogenetics and molecular biology of uterine leiomyomas and other smooth muscle lesions[J].Curr Opin Obstet Gynecol,1995,7:35-42.
[16] Tulandi T,Ferenczy A.Biopsy of uterine leiomyomata and frozen sections before laparoscopic morcellation[J].J Minim Invasive Gynecol,2014,21:963-966.
[17] Manxhuka-Kerliu S,Kerliu-Saliu I,Sahatciu-Meka V,et al.Atypical uterine leiomyoma:a case report and review of the literature[J].J Med Case Rep,2016,10:22.
[编辑:肖晓辉]
Uterinesarcomamisdiagnosedasdegenerationofmyomainapatientwithreproductiveageandliteraturesreview
LU Wei1,DENG Shan2*
1.DepartmentofObstetrics&Gynecology,BaotouCityCentralHospital,InnerMongolia,Baotou014040 2.DepartmentofObstetrics&Gynecology,PekingUnionMedicalCollegeHospital,ChineseAcademyofMedicalSciences,Beijing100730
Objective: To report a medical record of a patients with uterine sarcoma in reproductive age,and provide a warning for clinical treatment.
Methods: The medical record was reported and the literatures were reviewed.
Results: The 35 years old woman presented with multiple fibroids and intermittent fever for more than 2 months.An overall investigation of infection in internal medicine did not identify the specific pathogen.Degeneration of myoma was suspected by pelvic enhanced MRI.The size of biggest fibroid nodule was 60.9 mm×60.5 mm×96.7 mm.In order to preserve fertility desirability,transabdominal myomectomy was done in the first stage,however,the pathological result turned out to be uterine leiomyosarcoma.Total hysterectomy and bilateral adnexectomy and pelvic lymphadenectomy were done in the second stage.Postoperative pathology results showed uterine leiomyosarcoma,and invaded the left side of the uterine surrounding tissue.The surgical staging was ⅡB,chemotherapy with cisplatinum,epirubicin and ifosfamide was followed.Uterine sarcoma is a rare malignant tumor.Preoperative diagnosis is difficult due to unspecific signs and symptoms,lack of sensitive tumor marker or specific imaging test.Postoperative pathological examination is the golden standard.The uterine sarcoma is similar to uterine myoma in clinical and imaging findings,but the scope of operation,survival rate and recurrence rate are significantly different.
Conclusions: It is crucial to make the best early diagnosis from patient history,physical examination,laboratory test,and imaging studies despite the difficulties,all which can offer supports for surgery.
Uterine sarcoma; Uterine myoma; Differential diagnosis; Prognosis
10.3969/j.issn.1004-3845.2017.09.012
2017-06-09;
2017-07-10
吕炜,女,内蒙古包头人,硕士,主治医师,妇产科专业.(*
)

