近视屈光手术后Haigis-L公式在线计算人工晶体度数的准确性分析
刘 侠, 虞慧倩, 陈珊娜
角膜屈光手术问世已有近30年的历史,越来越多做过角膜屈光手术的患者开始面临白内障的困扰。临床研究发现,由于屈光手术改变了角膜前后表面原有屈光力之比,应用原有正常患者人工晶状体屈光度计算方法可能会使患者术后出现不同程度的屈光不正[1]。因此,寻求一种准确性好、可靠性高、使用方便的角膜屈光手术后白内障患者人工晶体计算公式成为目前眼科临床有待解决的问题。笔者收集2015年1月—2017年12月就诊的、有角膜近视屈光手术经历的白内障患者11例16眼,采用Pentacam内置的Holladay-Ⅰ公式和在线Haigis-L公式计算,比较2种计算公式计算结果的准确性,报道如下。
1 对象与方法
1.1对象 11例中,男性5例7眼,女性6例9眼,年龄(52.00±9.08)岁(47~58岁),其中全部为近视激光辅助原位角膜磨镶术(laser in situ keratomileusis,LASIK)手术,无放射状角膜切开(radial keratomy,RK)组。排除标准:无法测量眼轴及合并角膜变性、葡萄膜炎、青光眼、年龄相关性黄斑变性、眼外伤以及既往内眼手术史的患者。11位患者16眼随机分为2组,每组8眼。A组采用Pentacam内置的Holladay-Ⅰ公式计算人工晶体度数,男性4例,女性4例;B组采用在线Haigis-L公式计算,男性3例,女性5例,其中5例双眼手术患者其左右眼人工晶体的计算方法分别随机选择2种方法。
1.2方法
1.2.1研究数据采集 (1)一般资料:记录患者的姓名、性别、年龄及联系电话等。所有患者术前检查结果包括裸眼视力及最佳矫正视力、角膜内皮细胞计数(拓普康-2000P),IOL-master(SW option A+型、德国Carl zeiss公司)与Pentacam (德国OCULUS PENTACAM三维眼前节分析仪)分别测量角膜曲率、眼轴、前房深度、晶体厚度、白对白数据等(每位患者在2种设备测量结果误差允许范围内的数据才被采纳,眼轴差别<0.1 mm,角膜曲率<0.3,每组数据可重复测得5次以上[2],否则重新测量直到所得数据在误差范围内),其中在线计算以IOL-master的数据为计算依据,Holladay公式计算以Pentacam所测数据为依据,并同时测量角膜地形图等相关数据。(2)术后随访3月观察裸眼及最佳矫正视力(Logarithm of the minimum angle of resolution,Log MAR)、电脑验光结果,记录术后实际屈光度。(3)患者术后3月复诊时,采用自动验光检查屈光状态,计算等效球镜度数(等效球镜度数=球镜+柱镜×0.5),预测的术后屈光度减去术后实际测量的等效球镜度数,其差值即为预测误差,结果为负值者表示将导致术后屈光度欠矫,趋于远视;正值表示将导致术后屈光度过矫,趋于近视。预测误差的绝对值即为绝对误差;比较2组之间的差别[3]。
1.2.2手术方法 所有患者均由同一位医生完成常规的超声乳化联合人工晶状体植入术,术中无不良并发症发生。本研究为了保证研究结果的准确性,所有患者统一植入蓝光滤过非球面人工晶状体(SN60WF晶体,Acrysof IQ Aspheric Natural IOL,美国Alcon公司)。
1.2.3晶体计算方法 A组:将所需数据(轴向曲率K1,K2,眼轴长度,前房深度,晶体厚度,白对白数据)输入Pentacam仪器,预留-1.00~-1.25 D,以A常数119.0,选择Pentacam内置的Holladay-Ⅰ 公式计算屈光术后患者人工晶体度数并记录,具体如图1A所示。B组:进入https://doctor-hill.com/iol-main/keratorefractive-calculator.html网站,选取近视患者准分子术后人工晶体计算公式,根据IOL-master不同人工晶体查询到最新的样本量最大的优化常数,Haigis-L公式计算式a0参数为-0.769,a1参数为0.234,a2参数为0.217,输入测量得的K1,K2及眼轴长度、前房深度、晶体厚度、白对白数据[5]。同时输入白内障术前的验光数据、球镜度数和柱镜度数,计算需要的人工晶体度数(图1B)。
1.3统计学处理 统计每组绝对误差在<0.5 D,0.5~1 D,1 ~2 D的患者数量,方差比较2组之间的差别;根据不同K1和K2值大小,比较2种计算公式所得晶体度数的差别。

A:Haigis-L在线计算方式;B:Pentacam内嵌式公式.图1 2种计算方式输入参数示意图Fig 1 Schematic diagrams about parameter input for the two calculation methods
2 结 果
2.1术后视力比较 手术前2组患者的裸眼视力和矫正视力无明显差别。术后3月,B组的裸眼视力优于A组,差别具有统计学意义(P<0.05),但2组患者的裸眼视力无明显差别,说明在线公式(Haigis-L)应用于LASIK屈光手术术后患者的人工晶体度数计算的准确度明显优于Pentacam内嵌公式。
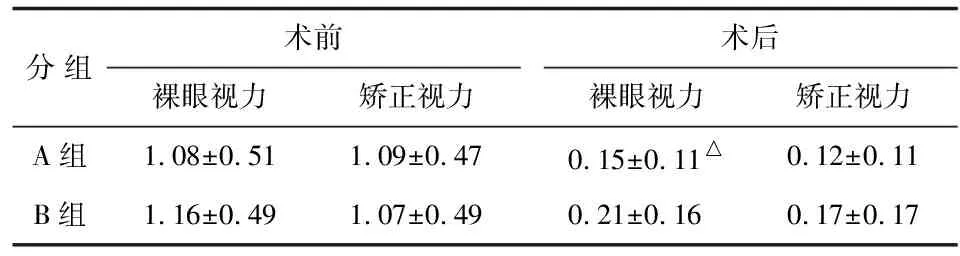
表1 手术前后2组患者的视力情况对比
A组:采用Pentacam内置的Holladay-Ⅰ公式计算人工晶体度数;B组:采用在线Haigis-L公式计算. 与B组比较,△:P<0.05.
2.2预测屈光误差的比较 B组预测误差<0.5 D,0.5~1 D,1~2 D的患者比例分别为37.5%,37.5%及25%;A组的比例分别为12.5%,37.5%及50%。2组比较,差别有统计学意义(P<0.05)。
为进一步比较2种计算方法之间的差别,比较16眼患者间不同眼轴长度和Km[(K1+K2)/2]值,可见2种计算方法所得晶体度数的差别(度数差Tm=DH-DS)与患者眼轴长度Km密切相关。当眼轴的长度<27 mm,Haigis-L在线公式法和Pentacam内嵌公式计算的人工晶体度数差别Tm较小[(0.85±0.35)D];而当眼轴长度>27 mm时,2种方法计算所得的人工晶体度数差别较大,Tm为(1.75±0.85)D;而同样的现象发生在Km值大小方面,当Km的值>38时,2种方法所得的Tm较小[(1.12±0.55)D];但当Km<38时,Tm[(2.25±1.50)D]明显增加。
3 讨 论
白内障手术人工晶状体度数的测量主要根据3个数据来计算:眼轴、角膜曲率和前房深度。眼轴通常是术后屈光误差的主要来源,但是随着光学生物检查设备的不断更新,这种误差也逐渐减少,而且眼轴测量的误差并不是角膜屈光术后白内障患者术后误差的主要来源,有研究表明在角膜屈光手术前后眼轴的长度没有显著性改变[2]。而Maeda等研究未发现在角膜屈光术后前房深度有显著性的改变[3]。角膜屈光术后角膜曲率测量的误差是导致白内障术后屈光误差的主要原因[4-5]。
修正角膜曲率测量值的时候主要有3种情况:(1)已经掌握角膜屈光手术前后所有的角膜曲率和验光资料。(2)缺乏角膜屈光手术前的资料,只有术后的角膜曲率和手术前后验光结果。(3)仅仅有术后的角膜曲率,缺乏术前角膜曲率和术前术后验光结果(由于白内障的影响术前的验光结果已经失去了参考价值)。在前两种情况下,笔者采用临床病史法推算和矫正术后角膜曲率的测量值计算人工晶状体度数。但在临床中,经常面对的是第3种情况[6](本研究观察的所有眼均属于第3种情况)。
对于有准分子激光角膜屈光手术史的白内障患者的人工晶体度数计算,Holladay-2公式是目前公认的较好方法。虽然该公式计算的人工晶体度数较为准确,但其作者仅提供了该公式的商用计算软件,未公布公式的内容。除了使用时要支付价格昂贵的费用外,还要求知道患者屈光手术以前的角膜曲率、前房深度、准确的屈光度等相关参数,而这些参数因为患者居住地的迁徙、时间的推移、医院的管理水平的因素不易获得,推广使用受到很大限制[7]。由于作为第4代公式Holladay-2公式已经验证了其可靠性,因此,笔者在此基础上,利用有限条件,使用Pentacam内置的Holladay-Ⅰ作为对照组,探索其Pentacam内置公式的计算精确性。
近年来,Haigis-L公式通过在模型中加入一个矫正因子来修正有效晶体位置(effective of expected lens position,ELP),该公式不只有一个A常数,而是源于多元回归的3个(a0,a1,a2)常数,即ELP=a0+a1×AC+a2×AL;AC为前房深度,AL为眼轴长度,a0,a1及a2由人工晶体厂家提供[7]。三者分别与度数预测曲线的高度、测量的前房深度和眼轴长度有关[9]。这使其在角膜屈光手术后白内障的人工晶状体测算上较其他第3代人工晶状体计算公式具有更高的准确与稳定性,且该公式不再需要使用术前角膜屈光力参数来预测ELP,其计算的准分子激光角膜屈光手术后人工晶状体的度数避免SRK-T等其他公式导致的远视状态,结果更符合人们对白内障术后的视觉要求。但当前A超和IOL-master中预装的Haigis-L公式仅能优化a0,对于a1和a2只能手动调整,同时,在设备中自己优化时一般需要200例以上的病例数,这对于当前一般的眼科医院短期内优化存在困难[7],而在线公式中3个(a0,a1,a2)常数以参考当前最新的文献和分析的A常数。本研究中,由于均为近视患者,a1=0.234,a2=0.217,笔者选取眼轴长度>28 mm时适用于亚洲人群的参数[8-10],从而得到更为准确的计算结果,而且该方法使用文献查询,经济成本较低,简单便捷。因此,笔者将Pentacam内置的Holladay-1与在线计算Haigis-L两种计算方法进行对比,比较2种计算公式的准确性。
本研究发现,2种方法在植入晶体后的最佳矫正视力并没有明显区别,但B组的裸眼视力预测误差明显优于A组,这可能由于Pentacam内嵌的Haigis-L公式是利用眼轴值和角膜曲率值来预测ELP的值,ELP随眼球轴长的改变而改变,近视眼术后角膜变平坦而没有改变,Holladay-Ⅰ仍通过角膜曲率值和眼轴值来预测ELP,就会认为术后角膜变得比以前更平,前房更浅,人工晶状体离角膜更近,即认为ELP前移,而实际不变,这样再应用人工晶状体屈光度计算公式会得出较小值,给患者眼内植入按此测算的人工晶状体将会产生远视。
另一方面,在线计算时,笔者参考了doctor-hill网站最新的SN60WF人工晶体Haigis-L公式a0,a1,a2常数,优化了不同眼轴的晶体计算时的准确性,其本身就属于第4代公式[8],而且Haigis-L又是在Haigis公式的基础上,优化后专门用于准分子术后患者人工晶体的计算公式。因此,相较于Pentacam内置的Holladay-Ⅰ公式,Haigis-L公式对于准分子术后人工晶体的计算具有一定优势。同时,笔者发现,对于不同的眼轴长度或者Km值,2组计算方法所得的晶体度数差别性存在区别,对于27 mm以下的眼轴长度,2组计算方法所得的人工晶体度数差别较小,这从侧面也验证了未优化的Holladay-Ⅰ与Haigis-L在不同眼轴中的可适应情况,为临床应用提供准确的参考依据。
综上,在线公式(Haigis-L)应用于LASIK屈光手术术后患者的人工晶体度数计算的准确度明显优于Pentacam内嵌Holladay-Ⅰ公式。由于本研究样本量较小,而且全部为准分子术前近视患者,2组之间的统计差别,有待于扩大样本量后进一步探讨。

