腋窝转移性恶性黑色素瘤1例
李亚博,陈 一,王 佩,邢 华,杨松柏*
(1.吉林大学中日联谊医院,吉林 长春130033;2.吉林大学第二医院 妇产科)
恶性黑色素瘤(MM)是一种由黑色素细胞恶化形成的高度恶性肿瘤[1],尽管其发病率较低,但其转移较早,恶性度高,预后差,死亡率高。MM常发生于皮肤黏膜和色素膜,而发生于腋窝或其他特殊部位的MM患者早期诊断较难。近期我院收治1例以左侧腋下肿物为首发症状的恶性黑色素瘤患者,报道如下。
1 临床资料
患者何某,女,66岁,以“发现左腋下肿物6月余”为主诉入院,患者6月余前无诱因触及左腋下2个相邻肿物,约鸡蛋黄大小,3月前就诊于当地医院,当地医院诊断为“腋窝囊肿”在当地医院行穿刺病理细胞学检查,并行穿刺引流治疗,治疗效果差,肿物进一步增大,现患者为求进一步诊治而来我院,门诊以“左腋窝肿物(性质待查)”收入我科。病程中患者无发热,无骨疼,有精神不振,自觉乏力,饮食、睡眠尚可,二便正常,体重未见明显改变。查体:左腋下皮色黄,可见一约0.5 cm穿刺瘢痕,愈合良好,皮肤表面无黑痣及色素沉着,左侧乳房皮色黄,1点位距离乳头5 cm见一直径约0.3 cm黑痣,黑色素分布不均,表面粗糙。左侧腋窝皮下可触及2个相邻肿物,位置偏内上者约4.0 cm×3.0 cm大小,位置偏外上者约5.5 cm×4.0 cm。质韧,边界清,活动度较差,无触痛及压痛。左侧乳房未触及明显肿物。其余部位查体未见明显异常。患者自带当地医院穿刺病理细胞学报告示:送检增生的纤维组织呈囊壁样伴急慢性炎症,边缘见脂肪坏死请结合临床。入院后行左侧腋窝彩色多普勒超声提示(如图1所示):左侧腋窝混合性占位,性质待查。患者行左侧肩关节MR(如图2)提示:左侧腋下多发结节影,考虑肿大淋巴结可能性大,建议进一步检查。患者生命体征平稳,一般情况尚可,各项检查结果回报,无明显手术禁忌症,在静脉吸入复合麻醉下行左侧腋窝下肿物切除术,术中完整保留腋动脉、腋静脉、臂丛神经及其分支,完整切除肿物,肿物切除后包膜完整(图3),剖开肿物见囊性部分有暗黑色血性液体流出,实性部分见灰白色呈豆腐渣样组织,遂送术中快速冰冻切片,术中快速冰冻切片示:肿瘤细胞形态多样,以梭形细胞为主,部分区域见上皮样细胞,肿瘤细胞呈索状排列,核异型性明显,部分可见明显嗜酸性核仁,核染色质深,核分裂象多见,考虑转移性恶性黑色素瘤,待石蜡切片进一步观察。快速冰冻切片结果回报后,遂行左侧腋窝淋巴结清扫术和左乳外上象限黑痣切除术。术后患者生命体征平稳,左上肢无肿胀、麻木,术后给予对症支持治疗。术后石蜡病理回报(图4):(左腋下肿物)恶性黑色素瘤,淋巴结见肿瘤累及,请结合临床除外转移性病变。免疫组化(D片):CK(-);S-100(+);EMA(灶状弱+);Vmentin(+);HMB45(+);Melan A(+);Ki-67(40+);BRAF(+)。左乳外上象限黑痣术后石蜡病理提示:(左乳外上象限黑痣)符合混合性色素痣,细胞丰富,局部真皮乳头内见单个较大痣细胞,可见核仁,皮肤长、短轴切缘及底切缘未见病变,免疫组化:CD34(血管+);HMB45(-);Ki-67(局灶5+);BRAF(弱+)。本案例患者左乳外上象限病理结果为混色性色素痣,为良性病变不属于转移性MM原发灶,原发灶至今未明确。患者现病情平稳,切口愈合良好,无明显红肿及渗出。术后恢复良好,切口已拆线,在肿瘤血液科进行TP方案(西他赛130 mg/m2,顺铂 90 mg/m2)新辅助化疗。
2 讨论
2.1 MM的病因及临床表现MM好发于皮肤或其他组织器官黑色素细胞的恶性肿瘤,其病因至今尚未完全阐明。部分医学研究和资料指出,其发生与下列危险因素可能有关:基因、环境或基因/环境的共同因素所致[2]。MM整体高发年龄段为55-65周岁[3],起病一般较隐匿,MM的临床表现多样且不典型,常见临床表现包括边缘不规则、非对称性、局部隆起的色素斑或浅表溃疡,皮肤瘙痒、出血、压痛、溃疡等[4],而且MM发病年龄不同临床表现也不同,由于其临床表现缺乏特异性,发病部位隐匿,常发生MM患者的误诊误治。本例转移性MM患者腋窝处皮肤无黑痣、无色素沉着,平素腋窝无瘙痒,以腋窝肿物为首发症状,临床表现缺乏特异性,是导致本例患者当地医院误诊误治的原因之一。
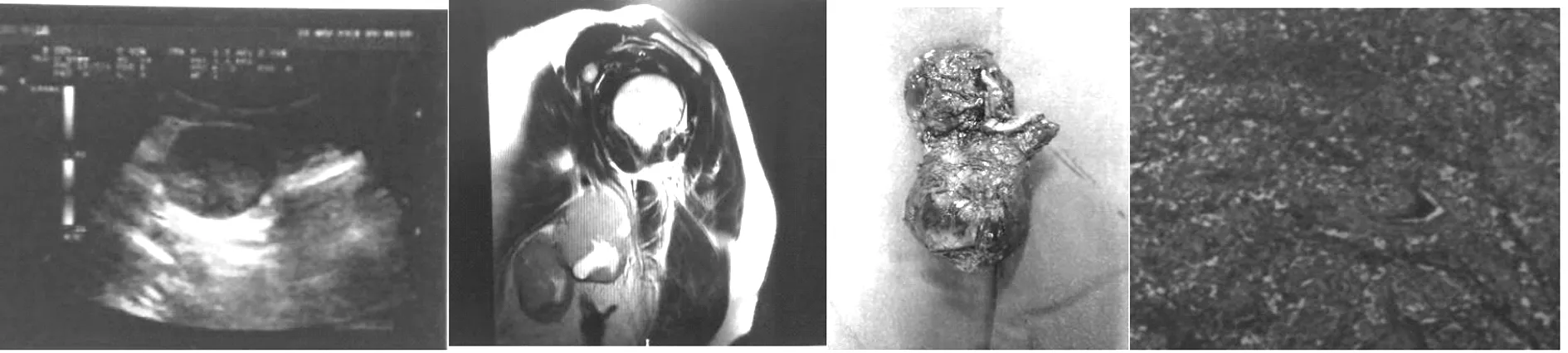
图1 图2 图3 图4
图1超声所见:左侧腋窝见两个相邻的以囊性为主的混合性回声;位置偏内偏下者大小约4.1 cm×2.8 cm(较深处距皮3.4 cm,较浅处距皮0.6 cm);位置偏外偏上者大小约5.4 cm×4.1 cm(较深处距皮3.4 cm,较浅处距皮0.6 cm),以上二者边界清,实性部分血流信号丰富,腋动静脉紧沿着混合性回声内侧走行,未见明显受压。 图2影像表现:左侧肩关节间隙如常,关节面尚光整,关节腔内及喙突下滑囊可见条片状长T1长T2信号影。左侧冈上肌及肩胛下肌远端信号不均,其内可见斑片状高信号影,边界不清;肱二头肌长头肌腱周围见少量片状水样信号;余肩袖组成各肌肌腱连续,肌腱信号均匀。左侧肩锁关节间隙可见斑片状稍长T1稍长T2信号影,边缘模糊;余左关节周围诸骨质信号未见异常。左侧腋下可见多发类圆形、团块状异常信号影,边界尚清,较大者长径约为5.3 cm×4.7 cm×5.1 cm,其内信号不均,较大者呈等T1等T2信号影,其内可见多发斑片状长T1长T2信号影,局部可见腋平。 图3为术中完整切下的腋下两个相邻肿物,包膜完整。 图4为肿物组织学及免疫组织化学染色所示。
2.2 腋窝转移性MM的诊断方法腋窝转移性MM超声、MR等辅助检查常无特异性,目前腋窝转移性MM的主要确诊依据是组织病理学检查,MM病理诊断学特点:MM细胞形态多样,同一肿瘤或不同类型MM中均可见多种不同形态的肿瘤细胞,若发生于皮肤且黑色素沉着明显者[5],诊断相对容易,而发生于黏膜和其他组织器官以及无黑色素沉着、转移者诊断比较困难。腋窝转移性恶性黑色素瘤病理切片常不见黑色素小体,且以梭形细胞变异型多见,而梭形细胞恶性黑色素瘤HMB4-5常表达缺失,因此转移性MM病理诊断误诊率也很高,极易误诊为肉瘤、肉瘤样癌或其他病变。本例患者在当地医院行超声检查后误诊为“腋窝囊肿”,遂行穿刺引流治疗,患者当地穿刺病理提示良性病变,使当地就诊医师更坚信此病变为良性病变,最终造成患者在当地医院误诊误治3个月,穿刺结果为良性的原因可能是穿刺点未触及转移性MM肿物。
2.3 腋窝转移性MM的治疗及预后腋窝转移性MM的治疗,一般以手术切除为主,切除范围包括原发灶、转移灶,同时对腋窝淋巴结进行清扫,术前或术后可辅助化疗、放疗或 生物治疗等,但辅助治疗疗效欠佳。MM 恶性度高,早期易发生淋巴和血液转移,预后差,腋窝转移性MM更易发生进一步扩散转移,预后更差,患者5年生存率介于 13%-45%之间[6]。腋窝转移性MM手术切除后患者的生存期较非手术患者延长12个月左右。
3 总结
腋窝转移性MM发病率低,易发生进一步转移扩散,预后极差,且早期临床症状隐匿、无特异性,早期症状易被患者及就诊医师忽视,早期诊断较难,误诊率较高。希望通过腋窝转移性MM的报道,能提高广大医务人员对腋窝转移性MM的学习和认识,减少对其的误诊误治。
——中国居民收入分配中的逆向调节机制

