保留功能的微创胰腺肿瘤剜除术技术要点及思考
史逸华,吉顺荣,徐晓武,虞先濬
(复旦大学附属肿瘤医院胰腺外科 复旦大学上海医学院肿瘤学系 上海市胰腺肿瘤研究所复旦大学胰腺肿瘤研究所,上海 200032)
胰腺肿瘤剜除术(enucleation,EN),也称为胰腺肿瘤局部切除术。EN只切除肿瘤,保留胰腺实质及其他脏器。与标准的胰十二指肠切除、胰体尾切除术等规则性切除相比,其优势体现在胰腺内分泌及外分泌功能未受影响。此外,消化道正常生理未改变,长期效果良好。尤其是腹腔镜或达·芬奇机器人辅助EN,仅仅是腹部多了几个穿刺孔,极大地提高生活质量,所以病人更易接受此类手术。
适应证
尽管EN有上述优点,但并不是所有胰腺肿瘤都适合。该术式主要针对边界清楚、呈膨胀性生长的良性肿瘤或低度恶性肿瘤;肿瘤与主胰管有一定的距离,最好≥3 mm。目前对于肿瘤与主胰管的安全距离并无明确界定,有研究认为≥2 mm即可[1]。
适应证:①胰岛素瘤;②较小的神经内分泌肿瘤,通常直径<2 cm;③黏液性囊腺瘤或浆液性囊腺瘤;④分支型导管内乳头状黏液性肿瘤;⑤肾癌胰腺转移(见图1)。
图1 EN适应证
安全性及风险
1898年,Ernesto首次报道胰腺肿瘤 EN。1996年,Ganger报道腹腔镜胰腺肿瘤EN(laparoscopic EN,LapEN)。与传统开腹手术相比,微创手术具有高清、放大的手术视野,操作灵活,使EN更精准,接受微创治疗的病人可保留更多的胰腺内、外分泌功能,且住院时间较短[2-3]。Tian等[4]对机器人与开腹EN配对分析,选择直径<2 cm的胰腺肿瘤,行机器人手术或开腹手术。结果表明机器人手术时间明显缩短(117 min比150 min),术中出血量较少(32.5 mL比80.0 mL),术后胰漏等并发症发生率差异无统计学意义。微创EN已逐渐替代开腹手术,成为常规术式。Hackert团队发现,与胰十二指肠切除术(pancreaticoduodenectomy,PD)和胰体尾切除术(distal pancreatectomy,DP)相比,EN手术时间较短,出血量较少,术后住院时间较短,总体并发症发生率为28.3%[5-6]。一项纳入56例EN的回顾性研究,25例行开腹 EN,31例行机器人 EN(robotic enucleation,REN)。结果发现,与开腹组相比,机器人组术中出血量减少(100 mL比30 mL,P=0.001),手术时间缩短(140 min比100 min,P=0.009),手术时间、肿瘤跟主胰管间的距离与胰漏发生的风险密切相关[7-8]。胰腺实质或分支胰管损伤所致胰漏往往能自行愈合[9]。但主胰管损伤,引流量很大,瘘口迁延不愈,往往需二次手术。因此,安全施行EN的重点就是保护主胰管。微创EN的难点在于术中不能损伤主胰管,所以术前除常规检查了解肿瘤有无包膜、包膜是否完整,还必须行磁共振胰胆管成像,明确胰管走行及有无变异,明确肿瘤的大小、位置以及与主胰管的距离。为减少损伤主胰管的概率,笔者团队应用术中B超检查,再次确认肿瘤大小、与胰管的距离以及是否还有其他术前影像学检查未发现的病灶。术中B超检查被形容为外科医师的第三只眼睛,可在术中超声引导下精准切除肿瘤。
较多临床数据证实,EN术后最常见的并发症为胰漏,其发生率为 18%~50%[10-11]。Strobel等[12]回顾分析2001—2014年施行的166例EN,其中68例(41.0%)出现术后胰漏,其中C级胰漏24例(14.5%),4例(2.4%)因胰漏导致并发症而再次手术。其认为术后胰漏是影响预后的决定性因素。但按照国际胰瘘研究小组 (International Study Group on Pancreatic Fistula,ISGPF)的定义,微创EN术后胰漏大部分属于生化漏,小部分为B级胰漏,保持引流通畅即可。2015年,一篇荟萃分析对比EN与其他标准术式的手术效果,得出相似结论,微创EN带来的术后胰漏并未导致更高的死亡率和总体并发症发生率[13]。由于保持消化道完整性,胰酶未被激活,术后胰漏仅为单纯漏,大部分为生化漏,并非复杂胰腺消化道漏,相对容易处理。尽管胰漏的发生率增加,但胰漏的危害性并未增加,仅延长留置引流管时间。笔者中心统计既往60例EN,其中发生胰漏40例(66.7%),生化漏13例(21.7%),B级胰漏27例(45.0%),无C级胰漏,无胰漏所致术后出血甚至死亡病人。
技术要点
一、胰管处理
对于某些特殊部位病例,为彻底切除肿瘤,迫不得已需切开一部分主胰管壁,或术中不慎损伤主胰管,其实并不可怕。笔者中心对涉及主胰管的肿瘤也常规开展EN。破损范围不大的主胰管可直接缝合。缺损较大的胰管,如担心直接缝合术后出现胰管狭窄,可在胰管内置入引流管,再行胰管修补。主胰管缺损<3 cm的EN,可行端端吻合,也可行胰管支架架桥术。主胰管缺损≥3 cm的EN,胰腺端端吻合可能有张力,另外考虑胰管存在较大的扭曲变形,术后可能有相关并发症发生,通常行胰管支架架桥术。微创手术与开放手术相比,视野清晰,缝合灵活。只要术中及时发现,在胰管内置入引流管,缝合胰管并不增加术后并发症发生(见图2)。值得注意的是对于胰腺良性或低度恶性肿瘤EN病人,术中疏忽未发现主胰管有损伤,术后必然要面临严重胰漏,甚至需二次手术。
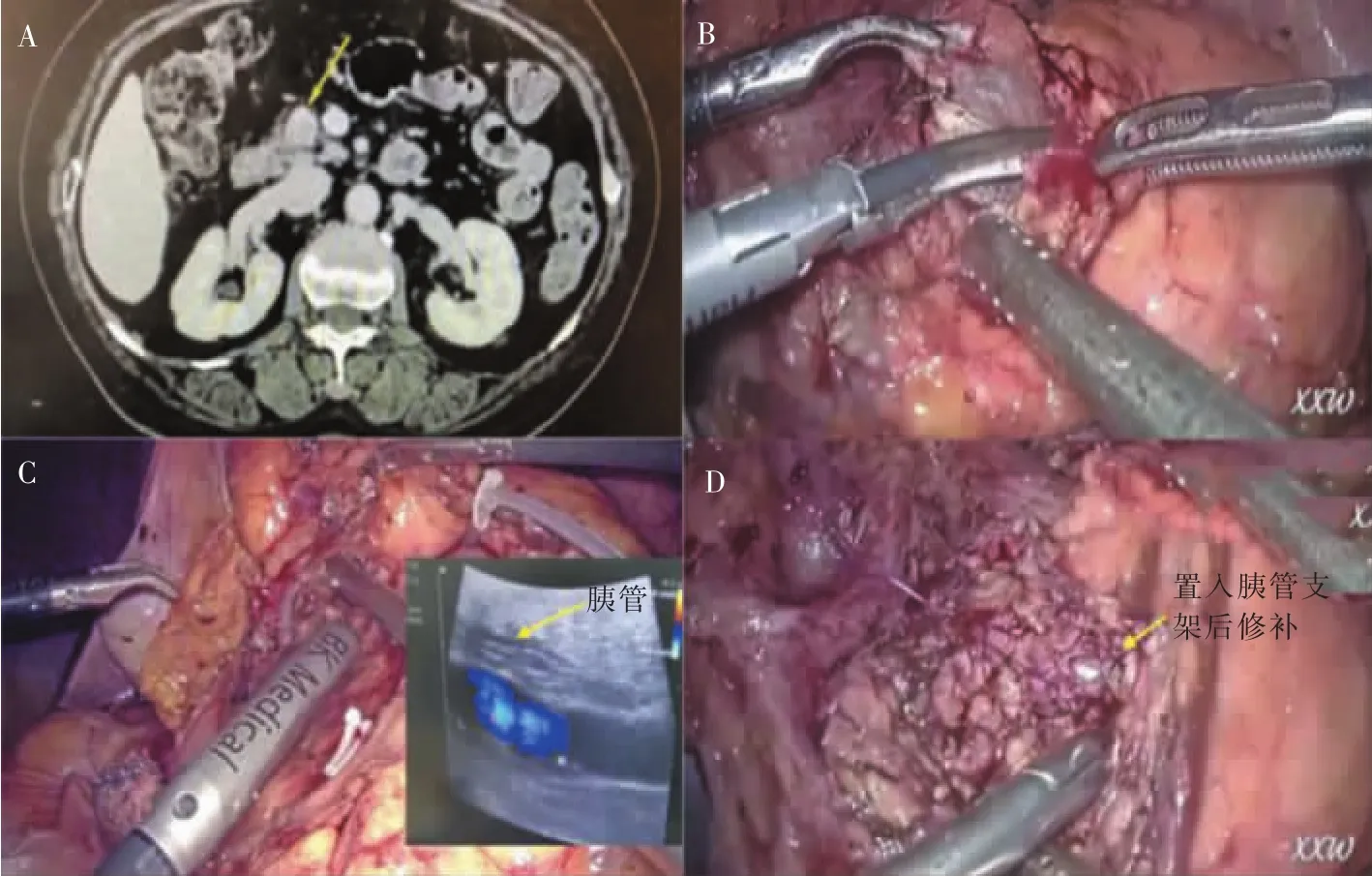
图2 胰头颈肿瘤EN
二、血管及胆管处理
胰头肿瘤EN,单纯从外科技术角度,对于紧贴胆总管、主胰管、门静脉、肠系膜上静脉等腹腔大血管及深入胰腺实质的肿瘤施行EN,不存在绝对的手术禁忌。最大限度保留胰腺功能是未来的发展趋势。尽管腹腔镜手术具有很多优势,但其缺乏触觉反馈。为弥补这个先天不足,Kuroki等[14]提出在术前放置鼻管引流(endoscopic naso-pancreatic drainage,ENPD),术中行ENPD造影可准确显示主胰管位置,避免损伤。此外,对于术中不可避免的主胰管损伤,ENPD也是治疗术后胰漏的主要措施之一。Isla等[15]报道利用腹腔镜术中B超检查(评估肿瘤与周围脏器关系,决定是否行EN。尽管存在胰漏、胆漏、十二指肠漏的风险,但在术中超声引导下,微创放大手术视野,操作精准、层面优先,保护好胆管、十二指肠的血管弓,其仍是安全、有效的手术方式。图3是2例年轻女性病人,肿瘤位于胰头钩突,肿瘤巨大。1例为囊性肿瘤,考虑囊腺瘤;1例为实性肿瘤,考虑实性假乳头状肿瘤。打开胃结肠韧带,充分游离胰腺下缘,打通胰后隧道,游离结扎胃结肠干(Helen干)。不要游离Kocher切口,以免影响十二指肠周围侧支血管。如不能剜除,还可行保留十二指肠的胰头肿瘤切除术。以肠系膜上静脉及钩突为标志,紧贴肿瘤真、假被膜游离肿瘤,首先找到胰十二肠下前动、静脉,沿血管表面及肿瘤被膜层面分离,就不会损伤十二指肠血管弓、胰管及胆管。如找不到层面或考虑有重要管道无法确定,可行术中B超检查来确定各重要结构关系及有无损伤。如发现管道损伤,及时处理(见图4)。此外,还可应用吲哚氰绿(indocyanine green,ICG)成像来辨识及保护胆管。
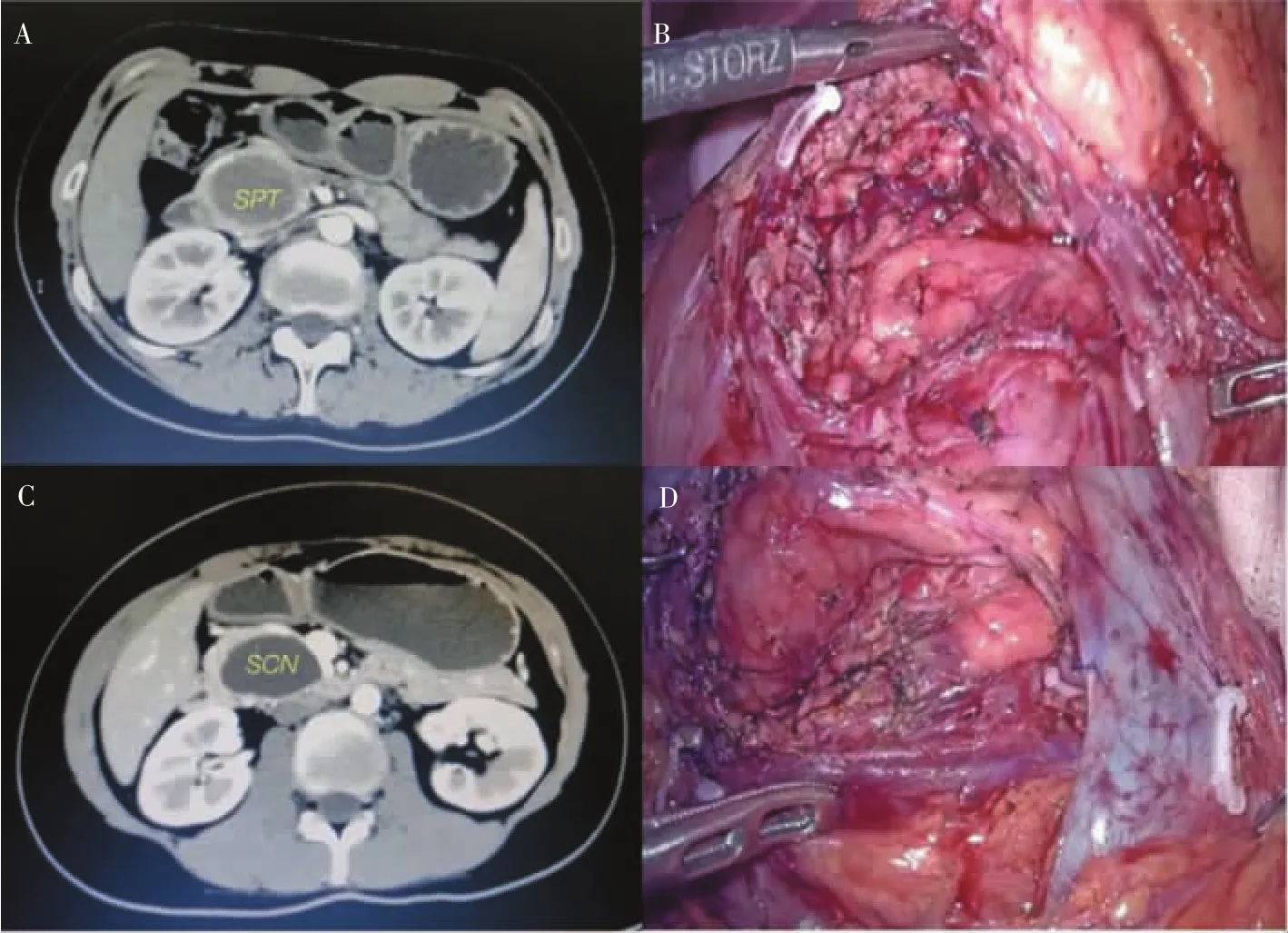
图3 胰头肿瘤EN(一)

图4 胰头肿瘤EN(二)
2016年,刘荣等[16]报道1例机器人胰腺中段切除、胰管成形、胰腺端端吻合术,术中使用塑料支架管置入远近端胰管作为桥梁。与传统胰腺中段切除术相比,该术式无需胰胃或胰肠吻合,可恢复胰腺的完整性,适合<5 cm的切除后胰腺中段缺损[17]。术后胰漏是该术式的常见并发症,B级胰漏发生率为63.6%(7/11)[18]。但与其他规则切除术相比,EN保留胆管、肠管、胃等消化器官的完整性。即使胰漏量大,胰酶的活性也并未激活,术后危害并不大。笔者中心在腹腔镜、机器人下已完成数例“荣氏”胰腺中段切除术(见图5)[19]。与传统胰腺中段切除术相比,手术时间、术中出血量、术后出血、胰漏量,差异无统计学意义,无一例出现C级胰漏,证明其安全可行。远期并发症尚在随访中。
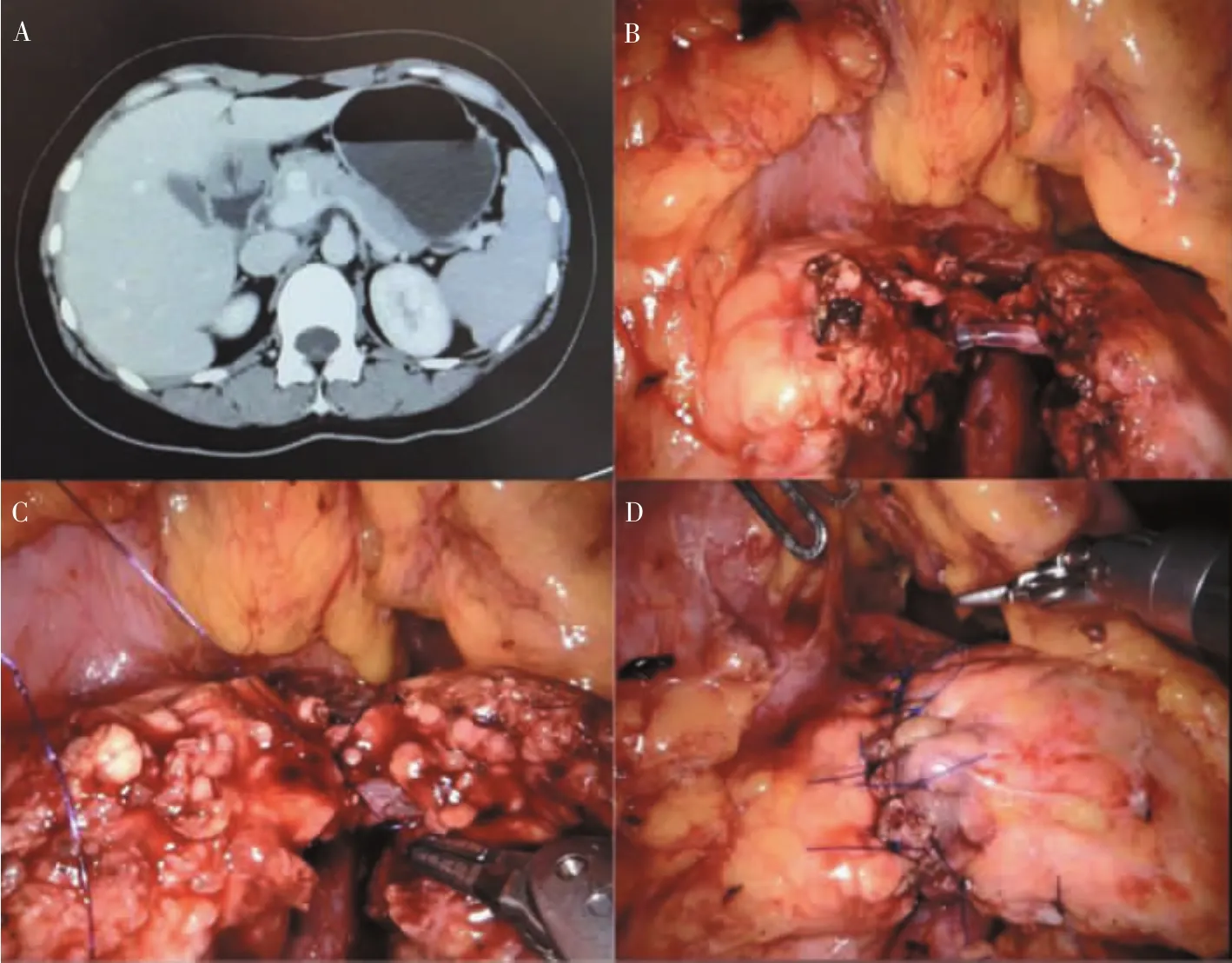
图5 胰颈肿瘤中段切除端端吻合
三、胰腺创面处理
笔者中心对于胰腺创面的处理是直接敞开。既往曾用大网膜包裹,术后一旦有积液,穿刺引流较困难。也曾尝试拉拢缝合,术后复查发现积液通常积聚在拉拢对合处,引流反而不充分。创面血管断端或分支胰管断端逐个缝扎,创面上、下各置1根引流管充分引流。
术后内、外分泌并发症
研究发现,与标准切除术相比,EN术后由于保留更多的胰腺组织,出现胰腺内分泌和外分泌功能不良的概率较低 (4%比17%,P=0.05;2%比17%,P<0.05)[20]。van Hilst等[21]的研究表明,微创行 EN 术后糖尿病发生率约为3.3%,且均为年龄依赖性2型糖尿病。37例接受EN的病人均未出现局部复发,且术后长期生存率与传统规则切除相似[22]。Cao等[23]研究表明,保留功能切除组接受胰酶替代治疗的病人明显少于PD组(0比33.3%,P=0.001)或DP组(0比21.7%,P=0.007)。术后随访44个月均未发现肿瘤复发。
结 语
对于胰腺良性或低度恶性肿瘤,保留胰腺功能的肿瘤切除术达到与标准胰腺切除术相同的治疗效果,且减少手术创伤,降低远期并发症发生率,提高病人生活质量。微创时代腹腔镜及机器人手术已在胰腺外科展现出强大优势。EN前提是术前把握好适应证,术中精细解剖,邻近胰管时采用剪刀锐性分离肿瘤与主胰管及分支胰管,使主胰管得到很好的显露与保护。其次,术中始终沿肿瘤真、假包膜分离,避免进入胰腺实质层面。对于可疑管道,应明确是否为血管、胆管、分支胰管或主胰管,需分别对待。但微创手术相比开放手术,学习曲线较长,对术者综合素质要求较高,目前只适合在大型胰腺专科中心开展,尚待进一步推广。

