超早期肠内营养联合纤维支气管镜治疗重症卒中相关性肺炎的临床效果
陈荣城
福建省漳州市医院神内介入科,福建漳州 363000
卒中相关性肺炎是重症脑卒中患者常见的并发症,发生率为5%~30%[1]。卒中相关性肺炎患者往往伴有吞咽困难、中枢性咳嗽反射消失,故极易出现反流误吸、咳痰困难等情况,直接影响患者神经功能恢复。因此,对于重症卒中相关性肺炎患者会给予肠内营养维持营养,并给予抗感染、祛痰治疗控制炎症[2]。然而重症卒中患者常伴不同程度胃肠动力障碍,近年有研究指出[3],超早期肠内营养能够尽早营养肠黏膜上皮细胞,促进肠功能恢复。此外在吸痰方面,普通吸痰管的吸痰作用有一定局限性,对于位置较深痰液清除效果欠佳,并有一定盲目性。而纤维支气管镜(简称“纤支镜”)肺泡灌洗是一种在镜下直视清除气道分泌物的治疗技术,具有创伤小、安全性良好的优点[4]。本研究旨在明确超早期肠内营养联合纤支镜肺泡灌洗吸痰在重症卒中相关性肺炎中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
回顾性研究2022年1月至2023年1月福建省漳州市医院(本院)神内介入重症监护室(intensive care unit,ICU)符合卒中相关性肺炎诊断且行机械通气的120例患者临床资料。纳入标准:①符合《卒中相关性肺炎诊治中国专家共识(2019更新版)》[5]的诊断标准;②符合《中国急性缺血性脑卒中诊治指南2018》[6]中缺血性脑卒中的诊断标准;③均行气管插管,予呼吸机辅助通气;④患者入院时格拉斯哥昏迷评分法(Glasgow coma scale,GCS)[7]分值≤8分,急性生理学及慢性健康状况评分(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)[8]≥10分,营养风险筛查2002(nutrition risk screening 2002,NRS2002)[9]分值≥3分;⑤住院时间14 d以上,肠内营养时间至少7 d。排除标准:①伴有严重血流动力学障碍、严重肝肾功能疾病;②伴重度胃潴留、腹胀或肠梗阻等存有肠内营养禁忌证;③伴活动性大咯血或多发性肺大疱等。根据治疗方案不同分组,对照组(n=60)男38例,女22例;年龄54~75岁,平均(64.07±6.02)岁;APACHEⅡ评分14~25分,平均(18.88±3.16)分;临床肺部感染评分[10](clinical pulmonary infection score,CPIS)6~9分,平均(7.58±1.01)分。观察组(n=60)男35例,女25例;年龄55~78岁,平均(65.82±6.83)岁;APACHEⅡ评分13~27分,平均(19.87±4.10)分;肺部感染CPIS分值6~10分,平均(7.90±1.18)分。两组性别、年龄、APACHEⅡ、CPIS分值比较,差异无统计学意义(P> 0.05),具有可比性。本研究经本院医学研究伦理审查同意(审批号:2023LWB184)
1.2 方法
两组均予常规治疗,包括抗栓、脱水降低颅内压、敏感抗生素使用、雾化化痰平喘、适当镇痛镇静、营养神经等。
观察组发病24 h内给予肠内营养,先给予100 ml葡萄糖氯化钠注射液(浙江天瑞药业,国药准字H20055031,规格:100 ml/瓶)静脉滴注,若患者无呕吐、腹痛等不适,予250 ml/d短肽型肠内营养剂(纽迪希亚制药,国药准字 J20040076,规格:500 ml/瓶),后根据患者肠内营养耐受情况逐渐增加营养液用量。同时,每天行纤支镜吸痰联合肺泡灌洗治疗至少1次。操作前,先调节呼吸机参数,将吸入氧浓度控制100%,潮气量6~8 ml/kg。操作时,患者去枕平卧,在肩部下放软枕。在患者气道予盐酸利多卡因注射液(上海朝晖药业,国药准字H31021071,规格:20 ml∶0.4 g)局部麻醉,用无菌石蜡油润滑纤支镜表面,经气管导管缓慢置入纤支镜达到病变支气管,吸出病灶处痰液、分泌物。然后进行在纤支镜下进行支气管肺泡灌洗,每次予10 ml温生理盐水,反复灌洗吸净,直至其吸出液呈清亮状,每次灌洗总量不可超过150 ml。根据气道内分泌物情况评估是否需要1天多次经床旁纤支镜吸痰联合肺泡灌洗治疗。
对照组于发病24~48 h内给予肠内营养,肠内营养方法与观察组相同。同时给予常规翻身、拍背,并根据病情按需吸痰,即听诊闻及气道痰鸣音,或有呼吸困难症状、雾化后痰液量多时应用一次性普通吸痰管吸痰。两组均肠内营养、吸痰干预至患者肺炎临床治愈或者出院。
1.3 观察指标及评价标准
1.3.1 炎症指标 比较两组治疗前及治疗3、7、14 d外周血白细胞(white blood cell,WBC)、血清降钙素原(procalcitonin,PCT)、白介素-6(interleukin-6,IL-6)检测结果。
1.3.2 治疗相关指标 比较两组抗生素使用天数、呼吸机使用天数、ICU住院天数。
1.3.3 预后情况 包括治疗前、治疗14 d后神经功能评分以及出院后3个月预后情况。其中,神经功能应用美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)[11]评分,分值越高表示神经功能缺损越严重;预后情况应用改良Rankin量表(modified Rankin scale,mRS)[12]评分评价,mRS评分0~2分为预后良好,3~6分为预后不良。
1.3.4 肠内营养不耐受事件 比较两组肠内营养不耐受事件发生情况,包括腹泻、腹胀、4 h胃残余量>200 ml等。
1.4 统计学方法
选用SPSS 25.0统计学软件进行数据处理,计数资料用[n(%)]表示,采用χ2检验,计量资料用均数±标准差()表示,组内比较采用配对样本t检验,组间比较采用独立样本t检验,P< 0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后炎症指标比较
治疗前,两组的WBC、PCT、IL-6比较,差异无统计学意义(P> 0.05)。治疗3、7、14 d后,观察组WBC、PCT、IL-6低于对照组,差异有统计学意义(P< 0.05)。见表1。
表1 两组治疗前后炎症指标比较(±s)

表1 两组治疗前后炎症指标比较(±s)
组别nWBC(×109/L)PCT(ng/ml)治疗前治疗3 d后治疗7 d后治疗14 d后治疗前治疗3 d后治疗7 d后治疗14 d后观察组6016.96±1.7313.31±1.54*9.90±1.57*7.40±1.88*1.03±0.180.84±0.16*0.57±0.15*0.35±0.11*对照组6016.53±1.8814.36±1.41*11.77±1.51*9.48±1.27*1.00±0.180.90±0.16*0.67±0.14*0.54±0.15*t值1.3153.8726.6197.0910.8572.0443.8237.787 P值0.1910.0000.0000.0000.3930.0430.0000.000组别nIL-6(pg/ml)治疗前治疗3 d后治疗7 d后治疗14 d后观察组6018.58±3.8211.94±2.41*8.55±1.98*4.19±1.37*对照组6018.52±4.0113.76±2.80*11.23±2.16*8.38±1.71*t值0.0303.8187.08214.803 P值0.9760.0000.0000.000
注 与同组治疗前比较,*P < 0.05;WBC:白细胞;PCT:降钙素原;IL-6:白介素-6
2.2 两组治疗相关指标比较
观察组患者的抗生素使用天数、呼吸机使用天数、ICU住院天数短于对照组,差异有统计学意义(P< 0.05),见表2。
表2 两组治疗相关指标比较(d,±s)
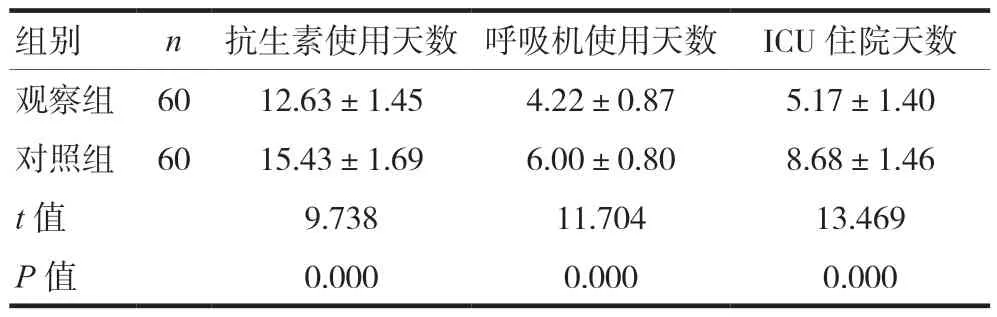
表2 两组治疗相关指标比较(d,±s)
组别n抗生素使用天数呼吸机使用天数ICU住院天数观察组6012.63±1.454.22±0.875.17±1.40对照组6015.43±1.696.00±0.808.68±1.46 t值9.73811.70413.469 P值0.0000.0000.000
注 ICU:重症监护室
2.3 两组NIHSS评分比较
两组患者治疗前NIHSS评分比较,差异无统计学意义(P> 0.05);观察组患者治疗14 d后的NIHSS评分低于对照组,差异有统计学意义(P< 0.05)。见表3。
表3 两组NIHSS评分比较(分,±s)
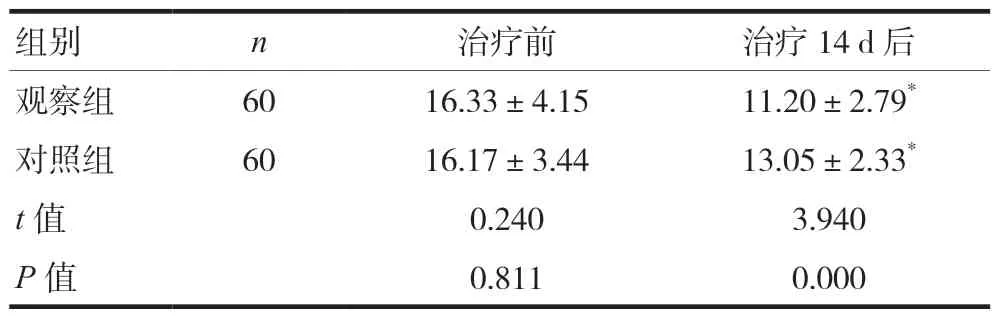
表3 两组NIHSS评分比较(分,±s)
组别n治疗前治疗14 d后观察组6016.33±4.1511.20±2.79*对照组6016.17±3.4413.05±2.33*t值0.2403.940 P值0.8110.000
注 与同组治疗前比较,*P < 0.05;NIHSS:美国国立卫生研究院卒中量表
2.4 两组出院3个月后预后转归比较
观察组患者的预后良好占比高于对照组,差异有统计学意义(P< 0.05),见表4。
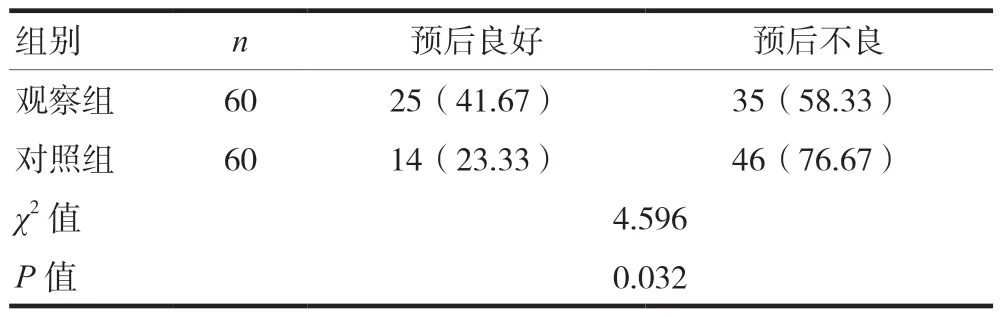
表4 两组出院3个月后预后转归比较[n(%)]
2.5 两组肠内营养不耐受发生率比较
两组患者的喂养不耐受事件总发生率比较,差异无统计学意义(P> 0.05),见表5。
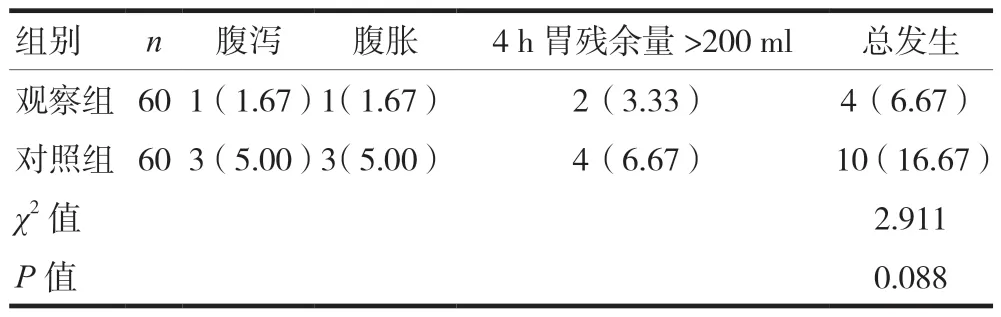
表5 两组肠内营养不耐受发生率比较[n(%)]
3 讨论
研究[13-14]证实,细菌定植-误吸-卒中后营养不良或免疫力低下是卒中相关性肺炎发生的主要病机。重症脑卒中患者因吞咽障碍、病情危重,机体常处于应激状态,再加上吞咽反射或咳嗽反射变弱等,往往造成气道内分泌物积聚,进而诱发卒中相关性肺炎。WBC、PCT、IL-6是临床灵敏度较高的炎症指标,肺炎患者上述各项血液炎症指标均呈高表达[15],并与感染严重程度密切相关。本研究对重症卒中相关性肺炎患者在常规治疗基础上予以超早期肠内营养干预联合纤支镜肺泡灌洗吸痰治疗,结果显示,观察组治疗3、7、14 d的外周血WBC、血清PCT、IL-6低于对照组,与斯琴高娃等[16]研究结果相似,提示超早期肠内营养联合纤支镜肺泡灌洗吸痰治疗能够有效降低重症卒中相关性肺炎患者机体炎症水平。分析其原因可能是:纤支镜视野较广且可弯曲,能够准确达到肺段及肺段以下支气管,反复冲洗气道内分泌物,并可刺激患者咳嗽反射,促使分泌物排出,进而有效控制感染。与此同时有研究表明[17],肠道是人体最大菌群库,超早期肠内营养能够修复肠道受损的黏膜以及肠黏膜上皮细胞,阻止肠内致病菌过度增殖,有助于控制炎症。因此,与常规早期肠内营养、按需吸痰相比,超早期肠内营养联合纤支镜肺泡灌洗通过不同途径协同减轻患者机体炎症水平,在控制肺部感染方面更具优势。
本研究结果显示,观察组患者抗生素使用天数、呼吸机使用天数、ICU住院天数短于对照组,NIHSS评分低于对照组,预后良好占比明显高于对照组,提示超早期肠内营养联合纤支镜肺泡灌洗吸痰能够更好改善重症卒中相关性肺炎患者的近期预后。这可能是常规按需吸痰是应用普通吸痰管,其难以吸出气道深部的分泌物或痰液,而纤支镜下肺泡灌洗能够在直视下充分吸出目的支气管段远端分泌物,使得气道内痰液清除更为彻底,也可为临床痰培养提供更为准确的病原学依据,进而有助于临床选择敏感抗生素治疗,提高抗感染效果,缩短抗感染时间[18];纤支镜肺泡灌洗吸痰还能够快速解除患者气道梗阻,改善肺通气功能,缩短其机械通气时间。此外,超早期肠内营养主要是在短时间内经患者胃肠道予机体所需的营养物质、营养素,能够有效改善患者的营养状况。而且超早期肠内营养能够促使肠黏膜屏障修复,利于肠道黏膜表面生物膜形成,抑制机体炎症反应,进而对胃肠道屏障功能发挥保护作用,改善病情[19]。由此可见,超早期肠内营养有改善营养,保护胃肠屏障、抑制炎症反应的作用,纤支镜肺泡灌洗吸痰能够有效彻底清除气道分泌物,减轻炎症的同时还可改善患者肺功能,对患者病情恢复有显著促进作用,故两者联合应用有助于改善患者短期预后。此外,本研究还发现两组营养不耐受事件发生率差异无统计学意义,提示超早期肠内营养联合纤支镜肺泡灌洗对肠内营养不耐受无不良影响,这可能是在实施超早期肠内营养过程中遵循由少到多使用量、由低到高浓度的原则输注营养液,尽量避免患者喂养不耐受。
综上所述,应用超早期肠内营养联合纤维支气管镜治疗重症卒中相关性肺炎,可显著缩短抗生素及呼吸机使用天数,减少ICU住院时间,并促进患者神经功能缺损及预后的改善,而且不会增加营养不耐受发生率。但本研究样本量较少,单中心研究,可能会导致结果偏倚,故今后会开展大样本、多中心研究进一步验证。

