合并代谢综合征的老年急性脑梗死患者临床特点
拜承萍 (青海大学附属医院神经内科,青海 西宁 810001)
合并代谢综合征的老年急性脑梗死患者临床特点
拜承萍 (青海大学附属医院神经内科,青海 西宁 810001)
目的 分析合并代谢综合征(MS)的急性脑梗死(ACI)老年患者的病情特点及预后。方法 对我院收治的ACI老年患者,按照其是否合并MS将其分为MS组和非MS组。比较两组患者的病情特点,并分析MS组患者预后的影响因素。结果 MS组患者的病情及预后均较非MS组患者差,差异有统计学意义(P<0.05);高血糖、高血压、高血脂是MS组患者预后不良的危险因素。结论 MS组患者的病情明显重于非MS组患者,应采取相应措施改善患者预后。
代谢综合征;急性脑梗死;病情;预后
代谢综合征(MS)是脑梗死的重要危险因素〔1〕,是多种环境因素和基因作用下导致的疾病〔2〕。MS的核心机制和发病基础是胰岛素抵抗,进而造成脑血管病的发生。41%的脑血管疾病患者伴有 MS的发生〔3〕,已经成为中国人的主要致残原因〔4〕。因此,进一步明确影响合并MS的急性脑梗死(ACI)患者预后的危险因素,早期干预治疗对改善患者预后具有重要意义。本研究对ACI患者中MS的发生及分布情况进行研究,比较伴有与不伴有MS发生的ACI老年患者的临床特征。
1 资料与方法
1.1 一般资料 选择2008年1月至2011年12月青海大学附属医院神经内科收治的老年ACI患者662例,其中女性251例(37.9%),男性411例(62.1%),年龄60~87岁,平均(76.1±13.5)岁。按照患者是否合并MS,将其分为非MS组和MS组。MS组362例,其中男222例,女140例,年龄60~87岁,平均(76.2±13.9)岁;非MS组300例,其中男189例,女111例,年龄61~86岁,平均(75.9±12.7)岁。
1.2 诊断标准
1.2.1 MS诊断标准 根据2009年由国际糖尿病联盟和美国心脏协会/国家心脏,肺,和血液机构共同发表的诊断标准〔5〕只要具备以下5个危险因素中的任何3个就可以构成MS的诊断,腹部肥胖不再作为MS的一个必要组分:腰围女性>85 cm,男性>90 cm;血高密度脂蛋白(HDL-C)<1.04 mmol/L;血甘油三酯(TG)≥1.70 mmol/L;糖尿病史或糖负荷后2 h血糖≥7.8 mmol/L或空腹血糖≥6.1 mmol/L;血压≥130/85 mmHg。1.2.2 ACI诊断标准 根据1996年中华神经科学会中华神经外科学会制定的诊断标准〔6〕。①常于安静状况下发病;②动脉粥样硬化性血栓性脑梗死;③发病后1~2 d内意识轻度障碍或清醒;④发病时大多无呕吐和头痛;⑤发病缓慢,呈阶梯性或逐渐进展,多与动脉粥样硬化有关,也可见于血液病、动脉炎等;⑥有椎-基底动脉和(或)颈内动脉系统的症状和体征;⑦腰穿脑脊液不应含血。
1.3 纳入与排除标准
1.3.1 纳入标准 首次ACI患者,经头颅CT或MRI确诊。
1.3.2 排除标准 ①合并心、肝、肾、肺功能障碍或全身其他严重疾病;②脑肿瘤等脑部器质性病变;③神志不清或昏迷患者。
1.4 研究指标定义 吸烟:≥10支/d,吸烟年限≥10年,目前中断吸烟<3个月。高血压:入院后至少3次血压测量≥140/90 mmHg或入院前有确切的高血压病史。高血脂:入院血清TG>1.7 mmol/L和(或)血清总胆固醇(TC)>5.2 mmol/L;高空腹血糖:≥110 mg/dl。饮酒:饮白酒≥150 g/d,持续时间≥1年;肥胖标准按照世界卫生组织标准〔7〕:体重指数〔BMI,体重(kg)/身高2(cm2)〕≥30 kg/m2。
1.5 预后评估标准 根据日常生活活动(ADL)量表Barthel指数(BI)对患者预后做出评判:功能独立:BI>85分;中度残疾:60<BI≤85分;重度残疾:BI≤60分;死亡。将死亡和重度残疾作为预后不好,将功能独立和中度残疾作为预后好。
1.6 方法和随访 采用自行设计的调查表对两组患者的病情及预后情况进行调查研究,详细记录患者一般情况、现病史、既往史、个人史、家族史、体格检查资料。对所有患者在发病后90 d和180 d进行门诊复诊或电话随访,记录随访时及随访期间有无脑梗死、脑出血等严重脑血管事件或死亡发生。
1.7 仪器和方法 血糖测定采用氧化酶法;胰岛素采用雅培全自动免疫仪进行化学发光法检测;血脂等生化指标采用德林RL全自动生化分析仪对患者空腹检测;糖化血红蛋白采用DS5分析仪进行色谱分析法检测。
1.8 统计学处理 采用SPSS16.0进行统计分析,对符合正态分布的计量资料采用t检验,不符合正态分布的计量资料及等级资料采用Wilcoxon秩和检验,计数资料采用χ2检验。采用多元逐步非条件Logistic回归分析,以患者预后作为应变量,自变量为各影响因素。规定引入水平为0.05,剔除水平为0.10,变量赋值见表1。

表1 变量赋值表
2 结果
2.1 两组患者的临床特征比较 662例急性脑梗死老年患者中,MS 362例,发生率54.7%。两组患者的年龄、性别比较,差异无统计学意义(P>0.05)。MS组患者的BMI、腰围、高血糖、高血压、高血脂、吸烟、饮酒的发生率均高于非MS组,差异有统计学意义(P<0.05)。见表2。
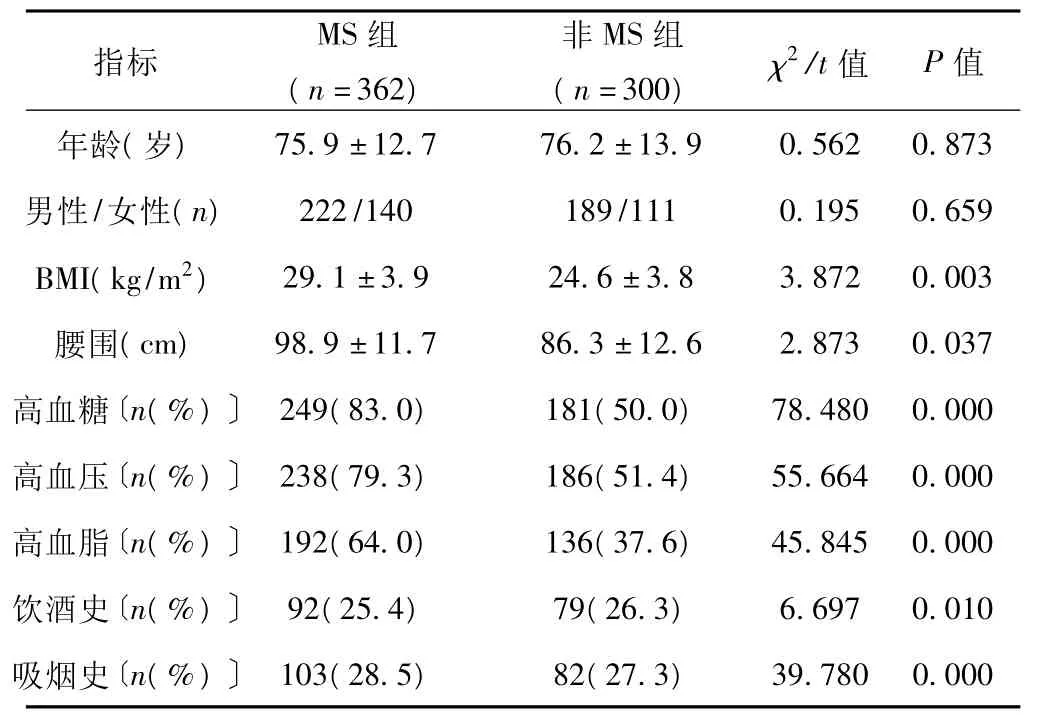
表2 两组患者的临床特征比较
2.2 两组患者的实验室检测指标比较 MS组患者的收缩压、舒张压、BMI、TC、TG、尿酸、餐后2 h 血糖、空腹血糖、糖化血红蛋白、空腹胰岛素均明显高于非MS组患者,差异有统计学意义(P<0.05);HDL-C则低于非MS组患者,差异有统计学意义(P<0.05)。见表3。
2.3 两组患者并发症发生率比较 MS组患者的并发症发生率均明显高于非MS组患者(P<0.05)。见表4。
2.4 两组患者的预后比较 两组患者的预后情况比较差异有统计学意义(z=4.041,P=0.000)。见表5。
2.5 MS组患者预后不良的影响因素分析 多因素分析发现,高血压、高血脂、高血糖是影响患者MS预后不良的危险因素。见表6。
表3 两组患者的实验室指标比较(±s)
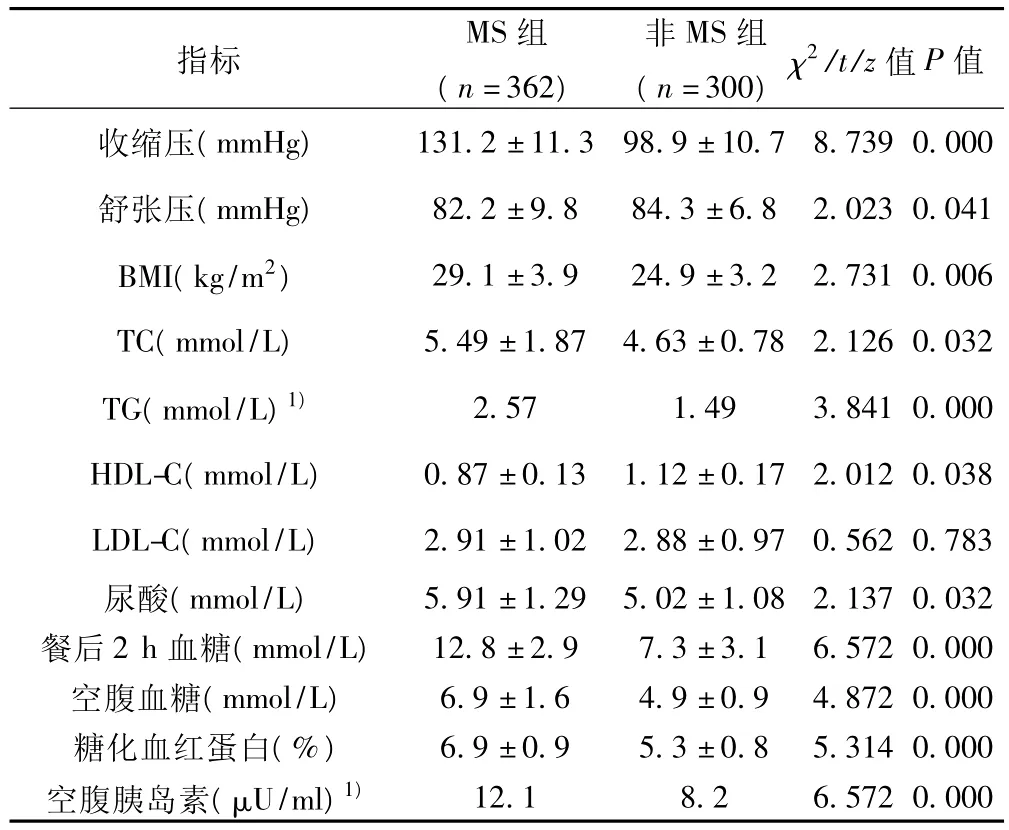
表3 两组患者的实验室指标比较(±s)
1)为中位数
指标MS组(n=362)非MS组(n=300) χ2/t/z值 P值收缩压(mmHg)131.2±11.3 98.9±10.7 8.739 0.000舒张压(mmHg) 82.2±9.8 84.3±6.8 2.023 0.041 BMI(kg/m2) 29.1±3.9 24.9±3.2 2.731 0.006 TC(mmol/L) 5.49±1.87 4.63±0.78 2.126 0.032 TG(mmol/L)1) 2.57 1.49 3.841 0.000 HDL-C(mmol/L) 0.87±0.13 1.12±0.17 2.012 0.038 LDL-C(mmol/L) 2.91±1.02 2.88±0.97 0.562 0.783尿酸(mmol/L) 5.91±1.29 5.02±1.08 2.137 0.032餐后2 h血糖(mmol/L) 12.8±2.9 7.3±3.1 6.572 0.000空腹血糖(mmol/L) 6.9±1.6 4.9±0.9 4.872 0.000糖化血红蛋白(%) 6.9±0.9 5.3±0.8 5.314 0.000空腹胰岛素(μU/ml)1)12.1 8.2 6.572 0.000
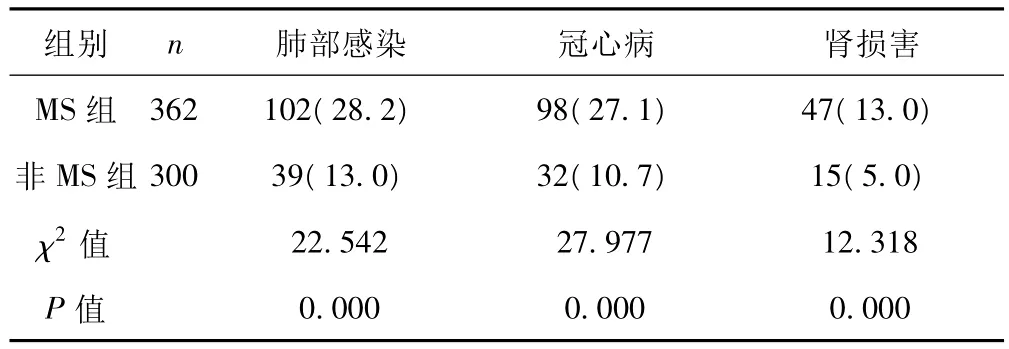
表4 两组患者并发症发生率比较〔n(%)〕
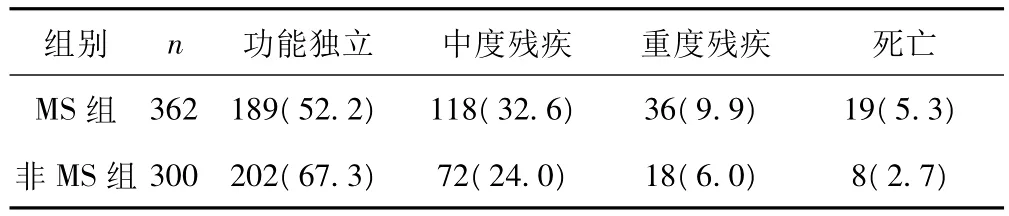
表5 两组患者的预后比较〔n(%)〕
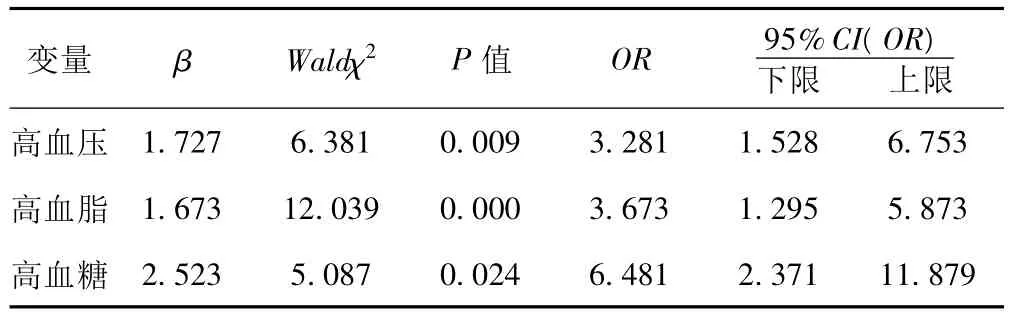
表6 MS组患者预后不良影响因素的非条件Logistic回归分析
3 讨论
许风雷等〔8〕研究认为,脑梗死患者年龄愈高,MS的发生率就愈高。本研究提示MS组患者的代谢紊乱程度要重于非MS组,与以往研究结果相同〔9〕。MS组患者饮酒吸烟的比例显著高于非MS组,提示不良生活习惯或可能导致代谢紊乱的发生。实验室检查结果显示MS组患者的HDL-C水平低于非MS组。HDL-C具有逆转运胆固醇功能,可以将包括动脉壁在内的外周组织转运至肝脏进行代谢,具有抗动脉粥样硬化作用,被视为冠心病保护因素〔10〕。
本研究中MS组患者的并发症发生率、病死率和残疾率均明显高于非MS组患者,与以往研究相同〔11〕。王晓强等〔12〕研究发现,非MS患者的疗效要优于MS患者。Mallo等〔13〕研究认为,患者发生MS后,病情会急剧恶化,病死率显著上升。
刘新通等〔14〕研究认为,高龄是ACI患者预后的危险因素。但本研究结果与之相反,年龄并不是MS组患者预后的危险因素,这可能与本次研究对象集中于60~80岁的老年人、年龄层次较窄有关。MS的发生与脑梗死患者的预后有密切关系,与MS有关的多种危险因素均会对ACI患者的预后造成不良影响。本研究中,高血压、高血脂、高血糖是影响患者预后不良的危险因素。郭伟勇等〔15〕研究发现,入院时高血糖是ACI患者不良预后的独立危险因素。糖尿病可以改变患者的内皮细胞功能,进而造成大血管和微血管动脉粥样硬化。糖尿病合并脑梗死患者的复发率高、致残率高,病死率可达11.6%〔16〕。但住院期间高血糖究竟是否需要强化治疗,目前还存在争议。因住院期间低血糖的发生亦会增加ACI患者30 d内的死亡率。Sare等〔17〕研究认为高血压脑梗死患者的预后与血压控制的理想程度有着密切关系。高血压可导致脑血管内皮下层纤维样物质节段性沉积。传统观点认为,ACI患者应进行常规降压治疗。但脑梗死急性期血压过高或过低均有可能加重病情〔18〕。孙新芳等〔19〕研究认为,ACI急性期不宜进行降压治疗。因此,应根据患者情况缓慢降压。此外,血脂异常会增加脑梗死患者的复发率〔20〕。
对伴有MS的ACI患者及早进行血糖、血压、血脂干预,具有重要的临床意义〔21〕。进行针对性的生活方式干预可以达到改善血脂代谢、延缓糖尿病的发生、降低体重的治疗目的〔22〕。因此,应针对患者的生活方式采取相应措施,以改善患者预后。
1 孙丽华,韩乐锋,王 君,等.代谢综合征对脑梗死预后的影响〔J〕.中西医结合心脑血管病杂志,2009;7(9):1128-9.
2 Kurl S,Laukkanen JA,Niskanen L,et al.Metabolic syndrome and the risk of stroke in middle-aged men〔J〕.Stroke,2006;37(7):806-11.
3 Saito I,Konishi M,Watanabe K,et al.The metabolic syndrome and risk of stroke in a rural community in Japan〔J〕.Nippon Koshu Eisei Zasshi,2007;54(10):677-83.
4 窦相峰,张红叶,孙 凯,等.中国汉族人代谢综合征与脑卒中密切相关〔J〕.中华医学杂志,2004;84(4):539-42.
5 Alberti KG,Eckel RH,Grundy SM,et al.Harmonizing the metabolic syndrome:a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention;National Heart,Lung,and Blood Institute;American Heart Association;World Heart Federation;International Atherosclerosis Society;and International Association for the Study of Obesity〔J〕.Circulation,2009;120(10):1640-5.
6 中华神经科学会中华神经外科学会.各类脑血管疾病诊断要点〔J〕.中华神经科杂志,1996;29(6):379-80.
7 徐新民.肥胖症〔J〕.国外医学·内分泌学分册,2004;24(6):429-31.
8 许风雷,热依汗,王 力,等.脑梗死合并代谢综合征的并发症及预后分析〔J〕.中国实用神经疾病杂志,2009;12(13):28-9.
9 杨 松,周志明,翟其金,等.伴代谢综合征的脑梗死患者TOAST分型及颈动脉狭窄分析〔J〕.中国老年学杂志,2010;30(10):1446-8.
10 王维治.神经病学〔M〕.北京:人民卫生出版社,2007:126-7.
11 于慧玲,冯长顺,李雪梅.代谢综合征与脑梗死患病率的相关分析〔J〕.中华老年心脑血管病杂志,2008;10(5):356-7.
12 王晓强,宁显忠,方伯言,等.脑梗死合并代谢综合征患者的近期预后研究〔J〕. 中国现代医生,2010;48(17):130-1.
13 Mallo S,Wong ND,Franklin SS,et al.Impact of the meta-bolic syndrome on mortality from coronary heart disease,cardiovascular disease,and all causes in United States adults〔J〕.Circulation,2004;110(10):1245-50.
14 刘新通,王丽娟,何池忠,等.卒中单元模式下影响脑梗死患者短期预后的多因素分析〔J〕.中华物理医学与康复杂志,2009;31(10):671-3.
15 郭伟勇,徐玉柱,孙国香,等.入院血糖水平与急性脑梗死患者梗死部位及预后的相关性分析〔J〕.中华急诊医学杂志,2010;19(8):874-6.
16 Arboix A,Milian M,Ollveres M,et al.Impact of female gender 0n prognosis in type 2 diabetic patient with ischemie stroke〔J〕.Eur Neurol,2006;56(1):6-12.
17 Sare GM,Ali M,Shuaib A,et al.Relationship between hyperacute Blood pressure and outcome after ischemic stroke:data from the VISTA collabo ration〔J〕.Stroke,2009;40(6):2098-103.
18 梁 睿,徐 恩,邓兵梅,等.脑梗死急性期血压变化与预后的关系〔J〕. 中华全科医师杂志,2006;5(6):346-9.
19 孙新芳,冯 琳,肖桂荣,等.不同时期血压控制对脑梗死预后的影响〔J〕. 中华急诊医学杂志,2006;15(2):176-7.
20 Voetsch B,Benke KS,Damasceno BP,et al.Paraoxonase 192Gln-+Arg polymorphism:an independent risk factor for non_fatal arterial ischemic stroke among young adults〔J〕.Stroke,2002;33(6):1459-64.
21 刘春燕,花爱辉,马建刚,等.急性脑梗死合并代谢综合征患者血管病变临床观察〔J〕.河北医药,2010;32(10):2851-3.
22 李仁柱.未病学及其防治糖尿病血管病变的思路与方法〔J〕.中医药临床杂志,2009;21(5):462-4.
R743
A
1005-9202(2012)17-3648-03;
10.3969/j.issn.1005-9202.2012.17.014
拜承萍(1980-),女,硕士,主治医师,主要从事神经内科疾病研究。
〔2012-01-10收稿 2012-01-20修回〕
(编辑 徐 杰)

