高危型人乳头瘤病毒E6/E7 mRNA在宫颈病变筛查中的作用研究
刘佳佳,冯 姝,瞿全新,唐荣荣,李 敏
宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与宫颈浸润癌密切相关的一组癌前病变,反映了宫颈癌发生发展中的连续过程。从CIN发展为宫颈癌一般需要10~15年。因此,高效筛查是早期发现病变、指导及时恰当治疗和随访管理、有效预防宫颈癌发生的关键。目前,宫颈液基薄层细胞学检查(TCT)是宫颈癌筛查中应用最为广泛的方法,但是,该方法不能单独用于区分少数可能进展为浸润癌的病变和绝大多数可能自然消退的病变[1-2]。20世纪70年代德国病毒学家Zur Hausen提出人乳头瘤病毒(human papillomavirus,HPV) 与宫颈癌发病密切相关的假设以来,大量研究表明HPV感染,特别是高危型HPV持续感染是绝大多数宫颈癌前病变和宫颈癌的主要原因[3]。进行HPV DNA检测可提高高级别CIN及宫颈癌的检出率,对细胞学检查结果可疑患者的分类及癌前病变治疗后随访具有重要意义[4]。快速导流杂交芯片可进行HPV分型检测,为当前应用较为广泛的HPV检测技术,临床多与宫颈TCT联合应用。然而,多数HPV感染都是无症状和暂时性的,且大多数新发感染可在2年内消退[5],这使得HPV DNA检测虽然具有较高的敏感度,但特异度相对较低[6],意味着HPV DNA检测可能检出过多临床无意义感染,从而增加患者经济负担和心理负担。本研究旨在探讨高危型HPV E6/E7 mRNA检查是否能更好地预测宫颈癌前病变进展,从而为临床筛查及患者随访管理方面提供新方法。
1 资料与方法
1.1 临床资料 选取2011年6月—2012年7月因宫颈疾病在天津医科大学一中心临床学院 天津市第一中心医院妇产科就诊的74例患者为研究对象,年龄22~77岁,平均38.1岁。多以接触性出血或异常阴道出血、白带异常、下腹隐痛就诊。均无CIN史、宫颈癌史及盆腔放射治疗史,无子宫全切术史,目前无妊娠,取材前3 d内无阴道冲洗及用药史。所有患者行宫颈TCT、阴道镜下活检组织病理学检查。
1.2 宫颈样本采集 采用凯普宫颈细胞收集保存系统及专用去RNA酶宫颈细胞保存系统分别采集每例患者宫颈细胞标本共2份,将刷头放入相应的取样管中,取样管内含专用细胞保存液,拧紧瓶盖,室温保存待测。
1.3 实验器材与试剂 超净工作台、聚合酶链式反应(PCR)扩增仪、HybriMax医用核酸分子快速杂交仪、离心机、水浴锅、移液器;HPV DNA提取试剂盒、PCR扩增试剂盒、HPV DNA杂交试剂盒,购自凯普生物化学有限公司;QuantiVirusTMHPV mRNA诊断试剂盒购自科蒂亚(新乡)生物技术有限公司。
1.4 宫颈TCT与阴道镜下活检组织病理学检查 宫颈TCT为常规筛查手段,其检查结果异常〔正常为未见上皮内病变细胞(NILM),异常为非典型鳞状细胞(ASC-US)、低度鳞状上皮内病变(LSIL)〕患者,于阴道镜检查下取活检,送病理科行组织病理学检查,以病理检查报告为金标准。
1.5 高危型HPV E6/E7 mRNA检测 按照试剂盒要求进行操作,主要步骤包括裂解细胞、杂交捕获mRNA、信号放大、底物发光反应,经QuantiVirusTM冷光仪检测,检测结果为光子数,经Diacarta公司计算机软件计算转换后自动判断结果。
1.6 HPV DNA分型检测 按试剂盒要求进行操作,主要步骤包括全基因组DNA提取、PCR、导流杂交,通过肉眼进行判断,检测结果阳性点为清晰可见的蓝紫色圆点,根据杂交膜的HPV亚型分布图,判断阳性点为何种HPV亚型感染,一个圆点为HPV亚型单一感染,两个及以上即为多重感染。另外,每张芯片上都有一个内照点(PCR放映质控点)和生物素对照点(杂交显色质控点)。
1.7 统计学方法 采用SPSS 17.0软件进行统计学分析,计数资料及敏感度、特异度、阳性预测值、阴性预测值比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 病理学检查结果 阴道镜下活检组织病理学检查慢性宫颈炎患者20例,年龄34~54岁;CIN患者42例,其中CINⅠ10例,年龄30~61岁,CINⅡ12例,年龄22~56岁,CIN Ⅲ 20例,年龄24~58岁;宫颈癌患者12例,年龄23~65岁。根据病理结果进行合并:慢性宫颈炎及CINⅠ、CINⅡ~Ⅲ、宫颈癌。
2.2 高危型HPV E6/E7 mRNA检测与HPV DNA分型检测在宫颈病变中的检出率 高危型HPV E6/E7 mRNA检测与HPV DNA分型检测宫颈病变总检出率分别为60.8%(45/74)和66.2%(49/74),差异无统计学意义(χ2=0.467,P>0.05)。两种方法检测慢性宫颈炎及CINⅠ、CINⅡ~Ⅲ、宫颈癌检出率比较,差异均无统计学意义(P>0.05,见表1)。
2.3 高危型HPV E6/E7 mRNA检测与HPV DNA分型检测对高级别宫颈病变的诊断 CINⅡ及以上的宫颈病变定义为高级别宫颈病变,以病理学检查为金标准,高危型HPV E6/E7 mRNA检测与HPV DNA分型检测高级别宫颈病变的敏感度、阳性预测值、阴性预测值比较,差异均无统计学意义(P>0.05);两组特异度比较,差异有统计学意义(P<0.05,见表2~4)。
表1 两种检测方法宫颈病变检出率比较〔n(%)〕
Table1 Comparison of the detection rate of cervical lesions between the two methods

方法例数慢性宫颈炎及CINⅠCINⅡ~Ⅲ宫颈癌高危型HPVE6/E7mRNA检测74 5(68) 29(392)11(149)HPVDNA分型检测7412(162)28(378) 9(122) χ2值325600280231P值007108660631
注:HPV=人乳头瘤病毒,CIN=宫颈上皮内瘤变
表2 高危型HPV E6/E7 mRNA检测与病理学检查高级别宫颈病变比较(例)
Table2 Comparison of high-risk HPV E6 /E7 mRNA testing and pathology report in predicting advanced cervical lesions
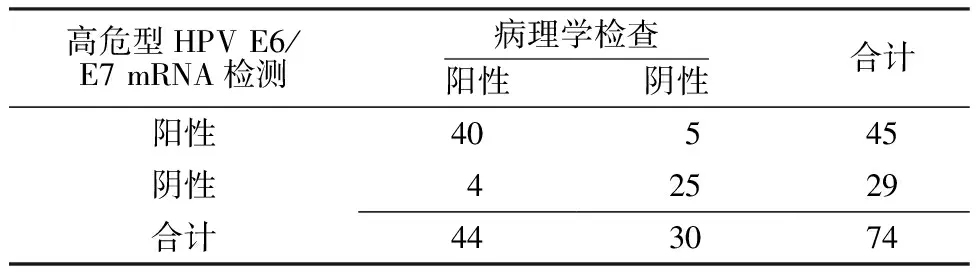
高危型HPVE6/E7mRNA检测病理学检查阳性 阴性合计阳性40 5 45阴性 4 2529合计443074
表3 HPV DNA分型检测与病理学检查高级别宫颈病变比较(例)
Table3 Comparison of HPV DNA testing and pathology report in predicting advanced cervical lesions

HPVDNA分型检测病理学检查阳性 阴性合计阳性371249阴性 7 1825合计443074
表4 两种方法检测高级别宫颈病变的灵敏度、特异度、阳性预测值及阴性预测值比较(%)
Table4 Comparison of sensitivity,specificity,positive predictive value and negative predictive value of the two methods in predicting advanced cervical lesions

方法敏感度特异度阳性预测值阴性预测值高危型HPVE6/E7mRNA检测909833889862HPVDNA分型检测841600755720χ2值0935402228341671P值0330004500900196
2.4 高危型HPV E6/E7 mRNA检测与HPV DNA分型检测对ASC-US患者高级别宫颈病变的诊断 25例患者宫颈TCT结果为ASC-US,高危型HPV E6/E7 mRNA检测与HPV DNA分型检测ASC-US患者高级别宫颈病变的敏感度、阳性预测值、阴性预测值比较,差异均无统计学意义(P>0.05);两组特异度比较,差异有统计学意义(P<0.05,见表5~7)。
表5 高危型HPV E6/E7 mRNA检测与病理学检查ASC-US患者高级别宫颈病变比较(例)
Table5 Comparison of high-risk HPV E6 /E7 mRNA testing and pathology report in predicting advanced cervical lesions in patients with ASC-US

高危型HPVE6/E7mRNA检测病理学检查阳性 阴性合计阳性12 1 13阴性 1 1112合计131225
注:ASC-US=非典型鳞状细胞
表6 HPV DNA分型检测与病理学检查ASC-US患者高级别宫颈病变比较(例)
Table6 Comparison of HPV DNA testing and pathology report in predicting advanced cervical lesions in patients with ASC-US

HPVDNA分型检测病理学检查阳性 阴性合计阳性11 6 17阴性 2 6 8 合计131225
表7 两种方法检测ASC-US患者高级别宫颈病变的灵敏度、特异度、阳性预测值及阴性预测值比较(%)
Table7 Comparison of sensitivity,specificity,positive predictive value and negative predictive value of the two methods in predicting advanced cervical lesions in patients with ASC-US

方法敏感度特异度阳性预测值阴性预测值高危型HPVE6/E7mRNA检测923917923917HPVDNA分型检测846500647750χ2值0377504231371046P值0539002500770306
3 讨论
3.1 高危型HPV E6/E7 mRNA检测在宫颈病变中的作用 目前,以DNA为基础的HPV检测在宫颈病变筛查中发挥重要作用[7-8],但是HPV DNA检测可以检出大量的暂时性感染,这些感染通常对预测病变的风险无实际意义。尽管DNA检测具有较高的敏感度和阴性预测值,但其阳性预测值较低[9]。随着对E6、E7癌蛋白在宫颈癌致癌机制中的作用逐渐明了,许多研究者提出对E6、E7癌蛋白表达过程中反映其转录活性的E6/E7 mRNA进行检测可能更能预测病情的进展[10-11]。
本研究对74例宫颈疾病患者分别进行了高危型HPV E6/E7 mRNA检测和HPV DNA分型检测,结果证实,HPV E6/E7 mRNA检测和DNA检测宫颈病变总检出率分别为60.8%和66.2%,两种方法间无差异。两种方法检测慢性宫颈炎及CINⅠ、CINⅡ~Ⅲ、宫颈癌的检出率比较亦无差异。高危型HPV E6/E7 mRNA检测与HPV DNA分型检测高级别宫颈病变比较,灵敏度、阳性预测值、阴性预测值间无差异,而高危型HPV E6/E7 mRNA检测特异度为83.3%,明显高于HPV DNA分型检测的60.0%。HPV DNA分型检测可早期发现有进展风险的持续性感染,并能够识别可能消退的病变,避免对患者的过度检查与治疗,减少患者的心理负担及经济负担。
3.2 高危型HPV E6/E7 mRNA检测在ASC-US患者分流中的作用 目前,宫颈TCT为ASC-US的患者临床处理较为棘手,临床多对其进行HPV DNA分型检测,其结果已作为对ASC-US患者分流的重要标准。美国国立肿瘤研究院对ASC-US患者进行多中心研究显示,HPV DNA分型检测对发现CIN及以上病变的敏感度为96.3%,其中仅有56.1%的患者需要进行阴道镜下宫颈活组织检查。而对ASC-US患者进行HPV DNA分型检测可能导致过多患者进行不必要的阴道镜及宫颈活组织检查,给患者造成不必要的伤害和负担。本研究对25例宫颈TCT为ASC-US患者进行分析,证实高危型HPV E6/E7 mRNA检测的特异度为91.7%,明显高于HPV DNA分型检测的50.0%。通过检测患者宫颈标本中高危型HPV E6/E7 mRNA表达,可在一定程度上反应高危型HPV E6、E7癌蛋白表达和病变活跃程度。高危型HPV E6/E7 mRNA检测相对更高的特异度决定了其排除可疑或低度病变的能力更强,能够把更多无进展性的病变重新归入常规的筛查程序中,有效减少对疾病程度的误判,避免过度检查、治疗给患者带来的痛苦和精神负担。而在灵敏度、阳性预测值、阴性预测值方面的比较无差异。高危型HPV E6/E7 mRNA检测与HPV DNA分型检测相当的敏感度也保证了对ASC-US高级别病变具有较高的辨别能力,使其漏诊的风险并不比HPV DNA分型检测增加,另一方面,与HPV DNA分型检测相似的阳性预测值和阴性预测值也保证其判定有无病变进展高危风险的准确性,具有较高的诊断可信度。
因此,本研究认为高危型HPV E6/E7 mRNA检测对ASC-US的分流意义更为明确,可有效指导阴道镜的合理使用。但由于研究涉及样本量较小,同时由于选取样本的限制,导致高危型HPV检出率可能较正常人群更高,因此仍需要进一步的深入研究。
1 Monsonego J,Hudgens MG,Zerat L,et al.Risk assessment and clinical impact of liquid-based cytology,oncogenic human papillomavirus(HPV) DNA and mRNA testing in primary cervical cancer screening(the FASE study)[J].Gynecologic Oncology,2012,125(1):175-180.
2 徐玉萍,苏慧茹,王峰.TCT结合阴道镜检查在宫颈病变中的应用价值[J].河北医药,2010,32(16):2211.
3 Baussano I,Elfström KM,Lazzarato F,et al.Type-specific human papillomavirus biological features:Validated model-based estimates[J].PLoS One,2013,8(11):e81171.
4 Matah M,Sareen S.Detection of HPV by PCR-A novel step in the prevention of cancer cervix[J].The Journal of Obstetrics and Gynecology of India,2012,62(2):188-191.
5 Jaisamrarn U,Castellsagué X,Garland SM,et al.Natural history of progression of HPV infection to cervical lesion or clearance:Analysis of the control arm of the large,randomised PATRICIA study[J].PLoS One,2013,8(11):e79260.
6 Burger EA,Kornør H,Klemp M,et al.HPV mRNA tests for the detection of cervical intraepithelial neoplasia:A systematic review[J].Gynecologic Oncology,2011,120(3):430-438.
7 Cuzick J,Bergeron C,von Knebel Doeberitz M,et al.New technologies and procedures for cervical cancer screening[J].Vaccine,2012,30(Suppl 5):F107-116.
8 Zhao FH,Lewkowitz AK,Chen F,et al.Pooled analysis of a self-sampling HPV DNA Test as a cervical cancer primary screening method[J].Journal of the National Cancer Institute,2012,104(3):178-188.
9 Broccolo F,Fusetti L,Rosini S,et al.Comparison of oncogenic HPV type-specific viral DNA load and E6/E7 mRNA detection in cervical samples:Results from a multicenter study[J].Journal of Medical Virology,2013,85(3):472-482.
10 Argyri E,Tsimplaki E,Daskalopoulou D,et al.E6/E7 mRNA expression of high-risk HPV types in 849 Greek women[J].Anticancer Research,2013,33(9):4007-4011.
11 Tjalma WA,Depuydt CE.Cervical cancer screening:which HPV test should be used——L1 or E6/E7?[J].European Journal of Obstetrics & Gynecology and Reproductive Biology,2013,170(1):45-46.

