外侧裂入路与皮质造瘘治疗高血压脑出血的疗效及安全性
侯 锐 陈治标(通讯作者)
武汉大学人民医院神经外科 武汉 442700
外侧裂入路与皮质造瘘治疗高血压脑出血的疗效及安全性
侯 锐 陈治标(通讯作者)
武汉大学人民医院神经外科 武汉 442700
目的 观察外侧裂入路与皮质造瘘治疗高血压脑出血的临床疗效及安全性。方法 选取2011-05—2014-09收治的高血压脑出血患者86例,随机分为观察组与对照组,观察组选择外侧裂入路进行血肿清除术,对照组实施皮质造瘘血肿清除术,观察2组临床疗效及安全性。结果 观察组手术时间、术后苏醒时间均少于对照组,术后GOS评分优于对照组,血肿清除率与术后6个月GOS优良率明显高于对照组,并发症率则低于对照组,差异均有统计学意义(P<0.05)。结论 相比传统皮质造瘘,实施外侧裂入路血肿清除术治疗高血压脑出血,能够缩短手术时间,减少对患者机体干扰,降低术后并发症,并有效提高近远期疗效。
高血压脑出血;血肿清除术;外侧裂入路;皮质造瘘
高血压脑出血(HICH)是临床较为常见脑血管疾病,好发于中老年患者,具有较高的发病率,尤其近年来随着我国老龄化问题的日趋严重以及人们生活、饮食习惯的转变,其发病率仍呈逐渐升高趋势[1]。颅内出血及血肿病灶>70%位于基底节区,病情危急,对脑组织损伤极大,早期病死率近50%,而存活患者也常会遗留较严重神经功能缺损症状[2-3]。研究显示[4],非手术治疗措施的病死率超过50%,手术治疗后病死率降到20%左右。本文对我院部分HICH患者分别实施外侧裂入路与皮质造瘘两种血肿清除术,现报道如下。
1 资料与方法
1.1 一般资料 选取2011-05—2014-09我院收治的高血压脑出血患者86例,随机分为观察组与对照组。观察组43例,男25例,女18例;年龄37~65岁,平均(52.49±6.75)岁;发病至入院时间平均(4.52±3.78)h;高血压史平均(6.82±5.14)a。对照组43例,男23例,女20例;年龄35~65岁,平均(50.93±7.34)岁;发病至入院时间平均(4.39±3.51)h;高血压史平均(7.16±4.85)a。2组基本情况无明显差异(P>0.05),具有可比性。
纳入标准:符合高血压脑出血诊断标准[5],且颅脑CT等影像学辅助检查明确检出出血病灶位于基地节区,均已证实确诊,且血肿量≥30 mL;年龄18~65岁,发病至入院时间<12 h,术前GCS评分≥6分,术前生命体征稳定能够耐受手术治疗;发病前有原发性高血压史,且无颅脑撞击史、外伤史;实验前患者家属充分了解相关内容,自愿参与、签署知情同意书,符合医学伦理学要求,且能够配合手术方案的实施及后续治疗、随访、调查等。
排除标准:既往脑卒中、脑外伤及脑部手术史患者,经影像学检查有颅内动静脉畸形、动脉瘤合并出血或外伤、震荡所致出血患者,凝血功能障碍或血液性疾病患者,伴颅内感染或全身性感染患者,主要器官器质性疾病或功能障碍患者,术前出现呼吸衰竭、双侧瞳孔散大或深度昏迷患者等,以及妊娠期、哺乳期妇女。
1.2 方法 所有患者均进行术前常规检查与术前准备,进入手术室后常规麻醉、消毒、铺巾。观察组实施经外侧裂-岛叶入路血肿清除术,取仰卧位,头部倾向于健侧,从翼点扩大入路做切口,根据病灶情况及范围做小骨窗去骨瓣开颅,将蝶骨嵴咬除,并逐步剪开硬脑膜、悬吊,送入显微镜并通过其观察、分离外侧裂,保护好侧裂动脉及大脑中动脉等重要血管,将脑脊液引流以缓解颅内压,显露岛叶皮质;通过电凝在岛叶皮质上作1 cm切口以进入血肿腔内,通过低负压吸除充分清除血肿并电凝止血。对照组实施皮质造瘘血肿清除术,通过传统骨瓣开颅,经颞叶切开皮质造瘘进入血肿病灶后予以彻底清除。所有患者术后通过CT等影像学检查评估血肿清除效果,使用脱水药、止血剂等治疗稳定颅内压,同时使用镇静药物及抗炎药,加强支持治疗。
1.3 观察指标 观察2组围手术期情况,包括手术时间、术后苏醒时间及术后7 d GOS评分,记录并发症发生情况及近远期临床效果(血肿清除率以及6个月后GOS评估等级)。
GOS评分分级标准[6]:Ⅰ级:死亡;Ⅱ级:植物生存,仅伴睡眠/清醒、睁眼等极微弱反应;Ⅲ级:神志清醒,重度残疾,卧床、生活不能自理,完全依赖于他人;Ⅳ级:意识正常,轻度残疾,具有部分生活自理能力,能够独立生活,但需要他人辅助,可以在他人照顾下进行简单工作;Ⅴ级:基本恢复正常生活能力,生活可以完全独立,仅伴轻微缺陷。Ⅳ级与Ⅴ级所占百分比为GOS优良率,各级计分分别为1~5分。
血肿出血量根据CT检查结果使用多田公式计算,出血量=π/6×长轴×短轴×层面厚度;血肿清除率=(治疗前出血量-治疗后出血量)/治疗前出血量×100%;血肿清除率>90%为血肿清除[7]。
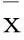
2 结果
2.1 2组围手术期情况对比 观察组手术时间、术后苏醒时间均少于对照组,术后7 d GOS评分优于对照组,差异有统计学意义(P<0.05)。见表1。
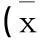
表1 2组围手术期情况对比±s)
2.2 2组术后近远期疗效对比 观察组血肿清除率与术后6个月GOS优良率明显高于对照组,差异有统计学意义(分别为χ2=5.513、5.950,P=0.019、0.015)。见表2。

表2 2组术后近远期疗效对比 (n)
2.3 2组并发症发生情况对比 观察组并发症率明显低于对照组,差异有统计学意义(χ2=5.472,P<0.05)。见表3。

表3 2组并发症发生情况对比 (n)
3 讨论
高血压脑出血是高血压相关并发症中最为严重的一种,发病急骤且病程发展极为迅速,短时间内即可形成不可逆性损伤。其出血所造成的颅内压升高以及血肿形成、消散的过程均会对周围脑组织造成损伤,尤其颅内压的快速升高会引起脑疝等威胁患者生命,而血肿消散恢复过程中所释放的炎性介质也会损伤脑组织进而影响神经功能[8]。
临床主要实施手术治疗,目的是尽快降低颅内压并尽可能彻底清除血肿,以挽救患者生命并减少脑组织损伤,促进神经功能恢复,提高患者生活质量。由于高血压脑出血的病灶大多位于基底节区,该区域在脑皮质的深部,通常解剖入路无法达到这个深度,因此,选择适宜的解剖入路成为开展手术的基本条件与影响预后的重要因素。以往该手术主要采取经颞叶皮质造瘘入路,虽能够达到病灶位置清除血肿,但由此入路会对颞叶的皮层、豆状核与岛叶部分造成损伤,导致术后神经功能缺损[9]。这一入路所提供的术野有限,部分出血责任血管无法得到有效探查,增加手术的风险及时间,不利于术后恢复,易遗漏非主要出血血管而形成再次出血[10]。因此,临床对该手术的入路及操作方案进行不断的研究与探索,以求寻找创伤更小、操作更安全、血肿清除效果更佳的手术方式。
随着显微技术与微创外科的不断发展,外侧裂入路血肿清除术被提出并逐渐在临床上开展应用,并得到广泛的认可。该入路术式相比传统的皮质造瘘清除术具有较明显的优势,首先,小骨窗开颅对患者机体创伤相对较小,对周围脑组织牵拉与损伤均较小,且颅内组织暴露在外界的范围缩小,而该术式所用时间较少,颅内组织暴露的时间也明显缩短,因此,这种开颅术式对颅内组织保护较好,减少了患者感染的风险以及医源性创伤,便于术后快速恢复[11]。
选择外侧裂入路可以开放基地池与侧裂池,可以将脑脊液放出,配合对侧脑室术前引流能够最大程度改善颅内压,术期颅内压较低有利于手术操作并减少脑组织所受创伤,尤其对于并发脑疝患者更为有利[12]。同时这种入路可以利用脑沟回自然的间隙,仅损伤较少量的岛叶及基地节区组织结构即可进入病灶区域,避免额外对脑组织造成创伤,且此处动脉分支较少,方便操作、降低损失动脉的可能,通过最短的路径直接进入到基底节区的血肿灶处,在避免对血管形成过多损坏的基础上提高了操作效率。
显微镜在外科临床上的应用为微创外科提供了前提与基础并促进其快速发展,借助于显微镜不仅可以将体内深层的情况直接显示给术者,且细节呈现更为清晰准确,为外科手术提供更为理想的视野。尤其对于脑外科等操作空间较小、过程极为精细的手术而言,无疑提供了最为有力的辅助与支持[13]。在对基底节出血灶处理时,通过小骨窗开颅能够根据需要借助于显微镜获得更为广泛的视野,不仅观察到血肿的整体状况,亦可对更多的细节进行直视,对血肿的清除更为彻底,有效提高临床效果,并能够同时实施止血,不需另行做颅骨修补或输血,明显降低了对颅内环境的干扰[14-15]。
本研究显示,观察组手术时间、术后苏醒时间均少于对照组,术后GOS评分优于对照组,血肿清除率与术后6个月GOS优良率明显高于对照组,并发症率则低于对照组(P>0.05)。由此可见,相比传统皮质造瘘,实施外侧裂入路血肿清除术治疗高血压脑出血,能够有效缩短手术时间,减少对机体干扰,降低术式风险及术后并发症,促进患者术后康复速度,并有效提高近远期疗效,改善术后神经功能恢复状况,提高生活质量。
[1] 朱立平,蒋宽,沈春升,等.外侧裂入路与皮质造瘘治疗高血压脑出血的疗效分析[J].中华神经外科杂志,2014,30(8):777-778.
[2] 庹秀均,余海浪,林建浩,等.超早期小翼点锁孔切口经侧裂-岛叶入路显微手术治疗高血压基底节区脑出血疗效观察[J].亚太传统医药,2012,8(11):159-160.
[3] Kim YZ, Park YH, Song YG, et al.Clinical analysis of factors predisposing the recurrence of primary intracerebral hemorrhage in patients taking anti-hypertensive drugs:A prospective cohort study[J].Clin Neurol Neurosurg, 2013,115(5):578-586.
[4] 黄传平,刘剑,汪先兵,等.经外侧裂入路基底节区血肿清除术的切口改良探索及临床效果分析[J].中华神经医学杂志,2013,12(4):405-408.
[5] 刘承基.脑血管外科学[M].南京:江苏科学技术出版社,2000:307-310.
[6] 赵继宗.神经外科手术精要与并发症[M].北京:北京大学医学出版社,2003:235-247.
[7] Li X, Sun Z, Zhao W, et al.Effect of acetylsalicylic acid usage and platelet transfusion on postoperative hemorrhage and activities of daily living in patients with acute intracerebral hemorrhage[J].J Neurosurg, 2013,118(1):94-103.
[8] 胡斌,孙春明,周幽心,等.超早期小骨窗经外侧裂-岛叶入路手术治疗基底节区高血压脑出血[J].江苏医药,2012,38(10):1 191-1 192.
[9] 万晓强,郑念东,张道宝,等.侧裂入路显微手术治疗基底节区高血压脑出血的疗效观察[J].四川医学,2013,34(3):410-412.
[10] 李宝东,王存祖,陈冬云,等.经外侧裂-岛叶与经皮质入路血肿清除术治疗高血压性基底节出血的比较[J].国际脑血管病杂志,2014,22(12):911-914.
[11] 周新民,叶富华.内窥镜辅助经外侧裂-岛叶入路显微外科手术治疗基底节区高血压脑出血研究[J].中国现代医药杂志,2012,14(9):47-49.
[12] Thilo F, Suess O, Liu Y, et al.Decreased expression of transient receptor potential channels in cerebral vascular tissue from patients after hypertensive intracerebral hemorrhage[J].Clin Exp Hypertens, 2011,33(8):533-537.
[13] 刘显明,吴鹏杰,刘伟,等.经额-颞小骨窗治疗高血压脑出血的解剖及临床应用[J].中华神经外科疾病研究杂志,2013,12(2):159-162.
[14] 许亦群,仪立志,贾军,等.经外侧裂入路小骨窗血肿清除术治疗高血压基底节区出血疗效观察[J].中国实用神经疾病杂志,2014,17(2):31-33.
[15] 王树民,刘鹏飞.经侧裂入路与颞部皮质入路治疗左侧基底节区高血压脑出血的对比临床观察[J].中国医药导刊,2015,12(1):5-6.
(收稿 2015-01-23)
R743.34
A
1673-5110(2016)07-0032-03

