颈椎前路减压椎间植骨融合钛板内固定治疗多节段脊髓型颈椎病
任永安
·临床论著·
颈椎前路减压椎间植骨融合钛板内固定治疗多节段脊髓型颈椎病
任永安
目的 探讨颈椎前路减压椎间植骨融合钛板内固定术治疗多节段脊髓型颈椎病的临床效果。方法 对44例多节段脊髓型颈椎病患者行前路减压椎间植骨融合钛板内固定术,比较术前和术后3 d、6个月、末次随访的JOA评分、颈椎曲度及椎间高度。结果 手术时间4.2~5.5(4.59±0.37)h;术中出血量320~1 100(608.5±115.4)ml。患者均获得随访,时间6~24个月。术后3 d、6个月及末次随访的JOA评分、平均恢复率、颈椎曲度、椎间高度较术前均显著提高,差异有统计学意义(P<0.05)。末次随访与术后6个月比较,JOA评分、平均恢复率、颈椎曲度、椎间高度差异均无统计学意义(P>0.05)。末次随访神经功能疗效无效例数明显低于术后6个月,差异有统计学意义(P<0.05)。结论 颈椎前路减压椎间植骨融合钛板内固定治疗多节段脊髓型颈椎病可恢复和改善神经功能、颈椎曲度。
脊髓型颈椎病;前路减压;钛板内固定;植骨融合
脊髓型颈椎病(cervical spondylotic myelopathy,CSM)是由颈椎间盘的退变引起相邻骨及软组织的结构性退变,导致脊髓和(或)支配脊髓的血管受压,最终引起不同程度的脊髓功能障碍。多节段脊髓型颈椎病(multilevel cervical spondylotic myelopathy,MCSM) 是在影像学上存在≥3个节段连续或者不连续的颈椎椎体后缘骨质增生、骨赘形成以及椎间盘变性突出等多种病理改变的颈椎病变,其脊髓受压广泛、神经受损严重、病情复杂多变[1]。MCSM由于病程较长,初期常未引起患者的重视,至确诊时病情已较为严重。因此,一旦确诊应及时进行手术治疗。对于1~2个节段的CSM,因前路手术具有创伤小等优点已获大多数学者的认可;但对于MCSM的手术入路目前尚存在较多争议[2]。从减压原理看[3-4],前路手术为直接减压,可彻底解除脊髓和神经根的压迫,还可有效恢复颈椎曲度、融合颈椎高度和稳定性。但是,前路手术部位位于气管、食管的后方,毗邻脊髓和神经根,可能造成神经、气管、食管的损伤。2009年6月~2013年1月,我院在前路减压的基础上,使用cage融合动力性钛板螺钉内固定系统治疗44例MCSM患者,疗效满意,报道如下。
1 材料与方法
1.1 病例选择 纳入标准:① 临床症状、体征、影像学检查符合MCSM的诊断标准[1];② 入院前未经其他治疗的新发患者;③ 发病前肢体活动能力正常;④ 入院血常规、肝肾功能、心电图等检查未见明显异常,可耐受手术治疗者。排除标准:① 未明确诊断者或单节段颈椎病者;② 合并严重内科疾病、脏器损伤者及术前评估无法耐受手术或麻醉者;③ 颈椎先天畸形者或有颈椎手术史者;④ 不配合治疗、中途退出者;⑤ 颈椎病已至晚期,肌肉明显萎缩,手术对改善病情无明显作用者。
1.2 病例资料 本组44例,男31例,女13例,年龄47~78(62.3±11.7)岁。病程2.3~9.5(5.1±1.7)年。MRI检查确定颈椎节段:C3~625例,C3~76例,C4~713例。
1.3 术前准备 ① 基本准备:术前行心、肝、肺、肾、血常规检查,了解病程及是否存在药物过敏史。向患者详细讲解手术的方式、必要性及其注意事项,消除患者的紧张、焦虑情绪。② 器械准备:根据患者的具体病情,组织专家会诊,确定周密的手术方案与手术程序,为术中可能出现的疑问制定应对措施;提前清点手术所用器械、药物等,如:钛板、螺钉、抗生素、镇静剂及备血、麻醉药物等。③ 特殊准备:对于营养不良者,术前应尽可能予以纠正,防止因贫血、低蛋白血症等造成术后感染;对于近期出现脑卒中者,进一步检查治疗,将手术推迟2~6周;对于合并糖尿病患者,术前应停止服药2~3 d,手术当天停止胰岛素,将血糖控制<8 mmol/L时进行手术为宜;对于急性呼吸系统感染者,将手术延迟1~2周。④ 适应性训练[5]:体位训练、气管和食管推移训练、卧床排便训练等。⑤ 皮肤准备:颈椎前路手术需进行植骨融合,术前需准备一侧的髂部皮肤。
1.4 手术方法 气管插管全身麻醉。患者仰卧位,颈肩部稍稍垫高,自然后伸。常规消毒铺巾,以标记笔标记甲状软骨上缘、右侧胸锁乳突肌内缘为手术斜切或横切入口。暴露术野,依次切开皮肤、皮下、颈阔肌,从血管鞘、内脏鞘之间的间隙暴露颈椎椎体前方。C臂机定位并暴露减压节段的上下椎体,在Caspar撑开器的辅助下切除前纵韧带、软骨终板及病变的椎间盘。进一步撑开椎间隙,使其周围软组织保持一定张力,从而恢复至椎间隙的正常高度并维持。在直视下切开、刮除增生肥厚的后纵韧带,行扩大减压,至硬膜囊无明显受压为止。彻底减压后,以刮匙刮除软骨终板,直至骨面渗血,保留上下骨性终板。于椎间隙植入cage试模,其大小形状与椎间的高度、形状保持一致。取出试模,植入相应型号的人工骨(Aosynthes)或减压时切除的自体骨。然后选择合适长度的钛板(Slimloc或Atlantis),适当预弯后固定于椎体前方,用2枚单皮质螺钉内固定每个椎体,C臂机确认植入满意后,锁定螺钉,常规放置负压引流管。
1.5 术后处理 常规使用抗生素2~3 d防止感染,术后1~2 d拔除引流管。若患者术中出血过多,术后及时行血常规检查,决定是否进行输血治疗。术后6~10 d切口拆线。由于气管插管可能损伤气道管黏膜,术后可行地塞米松、庆大霉素等的雾化吸入治疗。颈托固定1~3个月,定期行X线或CT检查,判断植骨的融合情况。术后逐步四肢功能锻炼,3 d后患者可视情况下床活动。
1.6 评价指标 ① 神经功能:采用JOA脊髓功能评分标准分别于术前和术后3 d、6个月及末次随访时评定患者脊髓神经功能。JOA恢复率=(术后JOA-术前JOA)÷(17-术前JOA)×100%,恢复率≥80%为显效,79%~50%为有效,49%~25%为一般,<25%为无效。② 颈椎曲度:颈椎X线侧位片上,测量后凸节段最上椎的上终板及最下椎下终板间的Cobb角,>5°为颈椎前凸, -5°~+5°为颈椎曲度变直,<-5°度为颈椎后凸[6]。③ 椎间高度:采用Emery法测量融合节段高度,在颈椎侧位X线片上,于融合节段上位椎体上方及下位椎体下方终板做连线,标记上、下终板的中点,该两点间的垂直距离即为融合节段高度[7]。
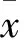
2 结果
患者均获得随访,时间6~24个月。其中1例仅随访6个月,其末次随访数据与术后6个月随访数据相同。
与术前比较:*P<0.05,**P<0.01;与术后3 d比较:△P<0.05,△△P<0.01;与术后6个月比较:☆☆P<0.01
2.1 围手术期情况 手术时间4.2~5.5(4.59±0.37) h;术中出血量320~1 100(608.5±115.4)ml。术后患者X线检查均未发现内固定螺钉松动、植骨未出现脱落或下沉。2例因术中牵拉而出现声音一过性嘶哑,1例出现呛咳,对症处理后均于3~5 d好转。2例切口愈合不良,经换药、理疗后伤口愈合。
2.2 神经功能改善情况 见表1。术后3 d、6个月及末次随访的JOA评分与术前比较均显著提高,差异均有统计学意义(P<0.05,P<0.01)。术后3 d平均恢复率达到19.6%,术后6个月、末次随访平均恢复率达65.7%与71.5%,与术后3 d比较差异有统计学意义(P<0.01)。末次随访的JOA评分和平均恢复率与术后6个月比较差异无统计学意义(P>0.05)。末次随访神经功能疗效无效例数明显低于术后6个月,差异有统计学意义(P<0.05)。
2.3 颈椎曲度与椎间高度 见表2。颈椎曲度和椎间高度术后3 d、6个月及末次随访均较术前有显著提高,差异有统计学意义(P<0.05,P<0.01);术后6个月与末次随访均较术后3 d略有下降,但改善情况比较差异无统计学意义(P>0.05)。
与术前比较:*P<0.05,**P<0.01
2.4 典型病例 见图1、2。
3 讨论
MCSM的神经受累区广泛、椎管明显狭窄、病情复杂多变,应及时行手术治疗,以解除脊髓和神经根所受的压迫,扩大椎管,恢复椎间隙高度,重建颈椎生理曲度,从而促进颈部功能的恢复。MCSM选择手术入路的原则在于尽量恢复椎管容量、阻止病情恶化,从而提高患者生存质量[8]。文献显示[9]颈前路椎间减压植骨融合术虽可效解除脊髓压迫,但在恢复椎间高度、生理曲度等方面的远期效果不太理想;而且由于大部分患者出院后难以按医嘱长时间佩带颈托,致使骨块移位,在术后3~6个月出现融合时间延迟及畸形等并发症。对于脊髓压迫主要来自前方的患者,目前大多数学者主张采用前路手术。本组在前路减压的基础上使用cage融合,采用动力性钛板螺钉内固定系统,并发症较少,疗效满意。
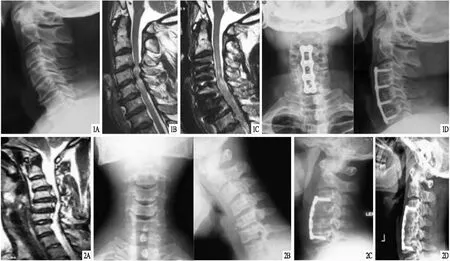
图1 患者,男,55岁,MCSM A.术前侧位X线片,显示颈椎曲度变直,C3~6椎间狭窄;椎间高度为3.7 mm、3.9 mm、3.7 mm,曲度11.8°;B.术前MRI,显示C3~6椎间盘突出,脊髓受压;C.术后MRI,显示脊髓形态恢复良好;D.术后X线片,显示内固定良好,椎间高度为5.9 mm、5.7 mm、5.9 mm,曲度18.0° 图2 患者,女,57岁,MCSM A.术前MRI,显示患者C3~7多个椎间盘突出;B.术前X线片,显示C4~5椎间狭窄,椎间高度为3.9 mm,曲度7.6°;C.术后3 d X线片,显示内固定良好,椎间高度为6.7 mm,曲度21.2°;D.末次随访X线片,显示内固定位置良好,椎间高度为6.6 mm,曲度18.8°
本组术后随访期间X线检查均未发现内固定螺钉松动现象,植骨未出现脱落或下沉。术后颈椎曲度、椎间植骨高度、JOA评分均较术前显著提高(P<0.05),说明在恢复脊椎生理曲度、重建颈椎高度及稳定性方面疗效可靠。主要原因为:① 螺钉内固定系统的使用增加了术后颈椎的稳定性,允许患者早期活动(本组患者一般3 d后即可下床活动);保持了置入cage的正确位置,从而促进植骨融合,避免患者长时间佩戴颈托,有利于减少并发症。此外,动力性钛板使cage植骨与骨床间紧密接触,植骨块得到充分刺激,促进植骨的融合;同时还可有效维持椎间隙高度与颈椎曲度,稳定减压后的椎管容积与形态,避免了由于骨块压缩变形而引起的鹅颈畸形。 ② 手术过程中保留终板,有利于增加植骨区椎体的抗压强度,防止骨塌陷,可最大限度地重建颈椎生理功能。同时,用刮匙刮除终板软骨至骨面轻微渗血,使植骨得到丰富的血运,可进一步促进骨愈合。 综上所述,颈椎前路减压椎间植骨融合钛板内固定治疗MCSM可有效解除脊髓压迫,恢复神经功能,同时最大限度的恢复颈椎曲度,重建椎间高度,减少并发症。
[1] 贾连顺, 李家顺. 颈椎外科学[M]. 上海: 上海科技出版社, 2004:105.
[2] 周非非,孙 宇,张凤山,等.颈椎前路椎间盘切除、植骨融合内固定术治疗脊髓型颈椎病术后轴性症状的前瞻性研究[J].中国脊柱脊髓杂志,2014,24(6):505-509.
[3] 吴 畏,朱天亮.前路椎间盘切除减压融合与椎体次全切除减压融合治疗多节段颈椎病疗效比较[J].临床骨科杂志,2014,17(5):497-500.
[4] 孟海亮,方向义,郝定均,等.各种多节段颈椎减压术后颈5神经根麻痹发生率的比较[J].南方医科大学学报,2015,(3):315-318.
[5] 赵著华.颈椎前路、后路、前后路同期手术62例围手术期护理体会[J].甘肃医药,2011,30(1):54-55.
[6] 王 涛,周理乾,孙孟锟,等. 6种颈椎曲度测量方法的可信度及可重复性比较[J].中国脊柱脊髓杂志,2015,25(4):323-327.
[7] 刁垠泽,孙 宇,王少波,等.第2至第7颈椎与第3至第7颈椎椎板成形术后脊髓前间隙的MRI测量比较[J].中华外科杂志,2014,52(10):745-749.
[8] 祁 敏,王新伟,刘 洋,等.三种颈前路减压术式治疗多节段脊髓型颈椎病的并发症比较[J].中国脊柱脊髓杂志,2012,22(11):963-968.
[9] 顾 昕,贺石生,张海龙,等.颈椎前路减压融合术后C5神经根麻痹[J].中国脊柱脊髓杂志,2013,23(1):20-24.
(接收日期:2017-04-06)
Cervical spine decompression and interbody fusion on the cervical for the treatment of multilevel cervical spondylotic myelopathy
RENYong-an
(DeptofSpineSurgey,theFirstPeople′sHospitalofChengdu,Chengdu,Sichuan610000,China)
Objective To analyze the efficacy of cervical spine decompression and interbody fusion on the cervical function in patients with multilevel cervical spondylotic myelopathy (MCSM). Methods The 44 patients with MCSM were all undergone the cervical spine decompression and interbody fusion surgey. At 3 d,6 months postoperation and the end of postoperative follow-up, the JOA score, cervical curvature and intervertebral height were compared with those of preoperative period. Results The operation time was 4.2~5.5(4.59±0.37) h, and the bleeding volume was 320~1 100(608.5±115.4)ml. All patients were followed up for 6~24 months. At 3 d, 6 months postoperation and the end of follow-up period, the JOA score, average recovery rate, cervical lordosis and intervertebral height were significantly increased relative to those of the preoperative period, the differences were statistically significant (P<0.05). As for the end of follow-up and 6 months postoperation, the JOA score, average recovery rate, cervical curvature and intervertebral height, all showed nosignificantly differences (P>0.05). The nerve function ineffective was significantly lower than that of the 6 months postoperative (P<0.05). Conclusions In the treatment of MCSM, cervical decompression and interbody fusion surgery can effectively relieve the compression of the spine spinal cord as well as nerve function recovery, to maximize the recovery of cervical curvature and intervertebral height.
cervical spondylotic myelopathy; anterior decompression; titanium plate internal fixation; bone graft fusion
10.3969/j.issn.1008-0287.2017.03.003
成都市第一人民医院脊柱外科,四川 成都 610000
任永安,男,硕士,主治医师,主要从事脊柱创伤、退变疾患研究,E-mail:851524396@qq.com
R 681.5;R 687.3
A
1008-0287(2017)03-0268-04

