心理及认知行为干预对脑卒中吞咽障碍患者功能恢复的影响
王爱霞 唐起岚 郭丽娜
郑州大学第一附属医院神经内科,河南 郑州 450052
脑卒中作为临床常见病、多发病,已成为我国居民死亡和致残的第一位原因[1-2],卒中患者吞咽障碍发生率为30%~65%[3-4],吞咽障碍的发生不仅增加了患者发生吸入性肺炎、营养不良、再次卒中及死亡的危险性,且严重影响患者生活质量、加重经济负担[5-7]。吞咽障碍还在心理方面给患者造成进食恐惧、社会隔绝、抑郁等负性社会心理[8-11]。目前针对卒中后吞咽障碍的治疗主要着眼于吞咽生理功能的改善,包括吞咽训练、针刺治疗、功能性电刺激以及经颅磁刺激等[12-21],而实施心理及认知行为干预的研究相对较少[22-25]。认知行为干预是通过认知和行为技术来改变患者的不良认知,通过教育和心理治疗的途径,使患者获得自我管理的知识、技能和应对行为的心理干预方法[26-28]。因卒中后患者往往伴有不同程度的失能症状,给患者的生活信心和克服疾病的意志造成严重打击,极易出现焦虑、抑郁等情感障碍,影响治疗的依从性和主动性。本文对卒中后吞咽障碍患者在常规康复治疗的基础上实施心理和认知行为干预,取得良好效果。
1 资料与方法
1.1一般资料选取2016-06—2017-05在郑州大学第一附属医院神经内科住院的卒中后伴吞咽障碍的患者为研究对象。纳入标准:(1)经头颅MRI/CT检查证实有急性脑梗死或脑出血病灶,符合全国第4届脑血管病会议标准[29];(2)洼田饮水试验[30]评定吞咽障碍程度≥3级;(3)意识清醒,无严重精神、心理疾病及认知障碍;(4)无明显失语,或虽有失语但可通过读写进行交流;(5)签署知情同意书。排除标准:(1)四肢瘫痪,生活不能自理者;(2)合并其他系统严重疾患,如恶性肿瘤、肝肾功能衰竭等;(3)有痴呆病史或癫痫发作史。入选患者108例,按入院时间随机分为观察组和对照组各54例,2组性别、年龄、卒中类型、吞咽障碍程度等方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。
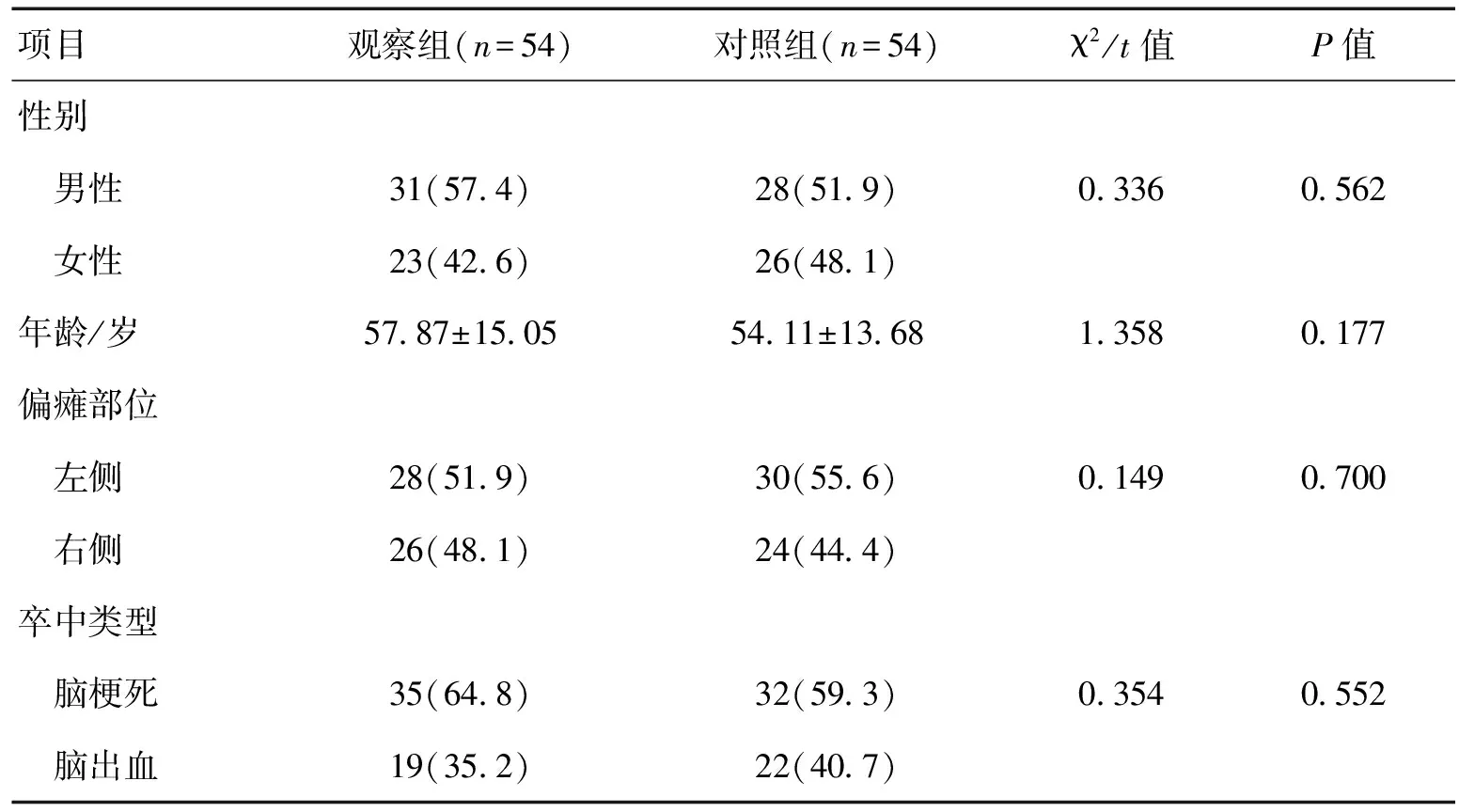
表1 2组一般资料比较 [n(%)]
1.2方法
1.2.1 对照组:对照组给予常规干预方法,按神经内科脑血管病常规对症治疗和护理,治疗主要包括降低颅内压、营养脑细胞以及改善脑循环等药物治疗;护理及康复训练方案主要有:①吞咽功能训练:包括间接策略、补偿策略和直接策略;②低频电刺激治疗:采用Vocastim-Master吞咽治疗仪治疗,1次/d,20 min/次;③呼吸功能训练:包括深呼吸训练、声门功能训练和缩口呼吸训练,2次/d,20 min/次。
1.2.1 观察组:在对照组基础上给予心理及认知行为干预。
1.2.2.1 心理干预方法:在常规治疗和护理的基础上对观察组增加心理干预,主要心理干预方法有:①心理支持疗法:通过倾听和谈话的方式,了解患者的痛苦和忧虑,找出其情绪低落的心理因素,及时予以疏导;通过灵活多样的沟通方式向患者介绍本病的特点、治疗方法以及典型成功案例;对于患者的努力和进步给予鼓励和赞赏,帮助患者树立战胜疾病的信心。②松弛疗法:选取无噪声时间段,调整房间光线,使患者仰卧于床上,医生以轻柔、温和的声音指导患者做松弛训练。主要方法有呼吸松弛训练法、想象松弛训练法和自我暗示松弛训练法。③社会支持疗法:向患者家属讲述家庭支持的重要性,充分调动家庭及社会的力量,共同关心、支持患者;协调组织同类患者开展小团体活动,促使患者和患者之间形成有利互动,并安排效果较好的患者现身说法,增强患者自信心。
1.2.2.2 认知行为干预方法:认知行为干预是通过改变患者对疾病的认知从而促使其行为的改变[31-32]。包括认知评估和认知训练[33-35],具体方法如下:通过访谈实现对患者的认知评估,与患者建立良好的信任关系。访谈贯穿于整个干预的过程,患者入院时,每天加强巡视患者,采用开放式方式提问,如“您目前有什么不舒服?”;“您最担心的问题是什么?”;"您现在最想了解哪方面的内容?"等来了解患者病情及心理状态,针对患者的担心及疑虑,及时做出反馈,了解患者既往生活习惯,对患者的积极处事方式加以肯定,同时对其不合理认知及消极情绪加以纠正。对卒中后吞咽障碍患者采取的认知训练方法主要有:①注意力训练:指导患者完成“找不同”游戏;观看视频,让患者复述视频细节;从一系列数字或字母中找出指定的符号;难度由易到难,反复练习。②记忆力训练:可从瞬时记忆训练开始,由患者家属念一串无规律数字,然后立即让患者复述,随着练习次数的推进逐渐增加数字串的长度和数字的大小;然后过渡到短时记忆训练,由家属向患者逐个展示不同的物品图片,并让患者复述;最后进行长时记忆训练,在家属协助下回忆描述最近几天发生的事。③定向力训练:主要强化患者的时间、空间和人物的定向力训练。④失用症训练:主要给予触觉、本体感觉和运动刺激进行感觉整合训练,可配合吞咽功能训练协同进行。
1.2.3 评价方法:2组均于治疗前和治疗后1个月进行吞咽功能评估和一般自我效能感评价。①吞咽功能评价参照洼田饮水试验分级标准[30],显效:吞咽障碍消失,饮水试验评定1级;有效:饮水试验评定2级或较治疗前提高2~3级;无效:吞咽障碍无明显改善、饮水试验评定为3级以上。②采用王才康等翻译修订的一般自我效能感量表[29](General Self-Efficacy Scale,GSES)评价患者的自我效能水平,该量表共有10个条目,采用Likert4级评分,1~4分分别表示完全不正确、有点正确、多数正确和完全正确,评分越高表示自我效能水平越高。量表的Cronbach’sa系数为0.87,重测信度为0.83,折半信度为0.82,10个条目和总量表分的相关系数0.60~0.77。
2 结果
2.1 2组干预前后吞咽功能改善情况比较见表2。
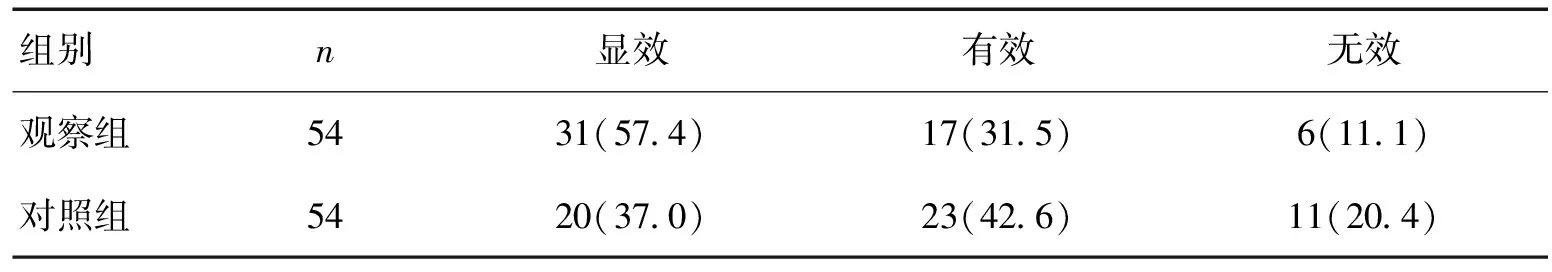
表2 2组吞咽功能改善情况比较 [n(%)]
注:2组比较,Z=-2.155,P<0.05
2.2 2组干预前后GSES评分比较观察干预前后GSES评分分别为(1.86±0.47)分、(2.53±0.54)分,对照组分别为(1.97±0.52)分、(2.16±0.61)分,2组治疗前比较差异无统计学意义(t=-1.192,P=0.236),治疗后比较差异有统计学意义(t=3.332,P=0.001)。
2.3 2组并发症发生率比较干预后观察组发生并发症5例(9.3%),分别为贫血(2例)、发热(2例)、肺纹理增粗(1例);对照组发生并发症6例(11.1%),分别为贫血(1例)、发热(2例)、肺纹理增粗(1例)、腹泻(2例)。2组比较差异无统计学意义(χ2=0.101,P>0.05)。
3 讨论
3.1心理及认知行为干预可促进吞咽功能的恢复全球疾病负担(global burden of disease,GBD) 2013研究及2015年《中国脑卒中防治报告》指出:脑卒中已成为全球第二大、中国第一大致死性疾病,发病率、复发率、病死率、致残率均高[37-38]。卒中对患者生活质量的影响一方面源于身体功能的丧失,另一方面社会地位的改变、经济收入的下降都会使患者的心理状态发生明显变化而产生负性情绪。研究表明[39-41],在慢性病及癌症患者中,30%~70%患者存在对疾病进展的恐惧及焦虑、抑郁情绪,并呈现中到高度水平。MOON等[42-44]也报道,卒中患者抑郁的发生率高达40%~70%,其发生机制可能是由于脑卒中急性期缺血、缺氧对脑组织的损害,导致5-羟色胺(5-HT)能神经元和去甲肾上腺素能神经元及其通路平衡失调,引发情感释放失控[45]。而认知行为干预能够帮助抑郁症患者改变认知曲解,矫正其适应不良的行为,由此改善人际关系和社会适应能力[46-48]。同时还能够让患者对自己的疾病进行全面了解,逐渐达到重建认知的效果,让患者重新树立治疗疾病的信心和勇气[49-51],通过特定的训练方法可有效帮助患者增强对自身问题的客观认识,有利于改善其认知功能,使其积极接受并配合康复治疗[52-53],从而促进吞咽功能的恢复。
本研究发现,在常规康复训练的基础上进行心理和认知行为干预,可明显提高患者吞咽障碍的康复疗效。其作用机制可能如下:通过对患者记忆力、注意力及定向力等认知功能的反复刺激,加速大脑功能的重建;通过增加大脑皮质的传入信息引起解剖或生化方面的变化,使皮质层增厚、树突分支增加,进而提高大脑功能的代偿[54-55]。因此推测,增加心理和认知行为干预对患者吞咽功能的康复既有直接作用也有间接作用。
3.2心理及认知行为干预可提高自我效能水平,从而进一步改善吞咽功本研究显示,通过增加心理和认知行为干预,观察组一般自我效能评分明显高于对照组,自我效能与健康行为呈正相关,与徐江华等[56]研究结果一致。此结果亦佐证了上面的推测。自我效能理论源于美国著名心理学家班杜拉的社会认知理论[57]:自我效能是个体对自己执行某一特定行为能力大小的主观判断,决定个体从事某项活动时付出的努力、遇到障碍时的坚韧性和遭受挫折时的恢复力。该理论认为人的自我效能可促使其改变行为。另有研究[58-59]证实,脑卒中患者因躯体功能受限或心理问题(如自卑、抑郁)导致自我效能水平偏低。但是,有研究表明,自我效能是维持和激发健康促进行为的一个积极因子[60],通过改善自我效能可以促进脑卒中患者功能独立[61],减少跌倒,提高生存质量[62]。与本文中患者自我效能提高,可充分发挥患者的主观能动性,从而促进吞咽功能的康复[63]结果相一致。
卒中对机体的打击是多方面的,卒中后吞咽障碍的康复训练既要讲究科学的康复训练,又要重视心理和认知行为的干预,通过提升患者的自我效能感,激发患者潜能,提高康复训练的配合,加快吞咽功能的康复。本研究不足之处是样本量偏少,在以后的研究中将进一步扩大样本量,进行更深入探讨。
[1] YANG G,WANG Y,ZENG Y,et al.Rapid health transition in China,1990-2010:findings from the Global Burden of Disease Study 2010[J].Lancet,2013,381:1 987-2 015.
[2] WU X,ZHU B,FU L,et al.Prevalence,incidence,and mortality of stroke in the Chinese island populations:a systematic review[J].PLoS One,2013,8:e78629.
[3] TAKIZAWA C,GEMMELL E,KENWORTHY J,et al.A systematic review of the prevalence of orophar-yngeal dysphagia in stroke,Parkinson's disease,Alzheimer's disease,head injury,and pneumonia[J].Dysphagia,2016,31:434-441.
[4] CECCONI E,DI PIERO V.Dysphagia-pathophysiology,diagnosis and treatment[J].Front Neurol Neurosci,2012,30:86-89.
[5] VOSE A,NONNENMACHER J,SINGER M L,et al.Dysphagia Management in Acute and Sub-acute Stroke[J].Curr Phys Med Rehabil Rep,2014,2(4):197-206.
[6] HO C H,LIN W C,HSU Y F,et al.One-Year Risk of Pneumonia and Mortality in Patients with Poststroke Dysphagia:A Nationwide Population-Based Study[J].J Stroke Cerebrovasc Dis,2018,27(5):1 311-1 317.
[7] WESTENDORP W F,VERMEIJ J D,HILKENS N A,et al.Development and internal validation of a prediction rule for post-stroke infection and post-stroke pneumonia in acute stroke patients[J].Eur Stroke J,2018,3(2):136-144.
[8] 中国吞咽障碍康复评估与治疗专家共识组.中国吞咽障碍康复评估与治疗专家共识(2013年版)[J].中华物理医学与康复杂志,2013,35:916-929.
[9] 吴英,陈香凤,董军,等.吞咽功能训练操应用于老年脑卒中吞咽障碍患者中对吞咽功能及依从性的影响[J].实用医学杂志,2018,34(5):851-853;856.
[10] 景荣华,姜迎萍.脑卒中后吞咽障碍的治疗进展[J].新疆中医药,2016,34(4):130-132.
[11] 王思花,高超.脑卒中患者吞咽障碍的护理研究进展[J].当代护士(下旬刊),2016,(11):15-17;18.
[12] 景荣华.针康结合治疗脑卒中恢复期吞咽障碍患者的临床疗效研究[D].新疆医科大学,2017:1-44.
[13] 韦艳燕.吞咽训练及穴位按摩治疗脑卒中吞咽障碍的研究进展[J].护理学杂志,2016,31(5):106-110.
[14] 刘红.针刺配合吞咽治疗仪治疗脑卒中后吞咽障碍疗效观察[J].实用中医药杂志,2017,33(5):554-555.
[15] 武必芬.针灸与吞咽训练治疗脑卒中后吞咽障碍的研究[J].中西医结合心血管病电子杂志,2018,6(1):86.
[16] 凌春生.脑卒中后吞咽障碍80例针灸治疗效果分析[J].当代临床医刊,2018,31(1):3 685;3 619.
[17] 夏征.针刺配合康复训练治疗老年脑卒中患者吞咽障碍的疗效观察[J].糖尿病天地,2018,15(2):77-77.
[18] LI X,WU L,GUO F,LIANG X,et al.Quick needle insertion at pharyngeal acupoints for poststroke dysphagia:A case report[J].Medicine(Baltimore),2017,96(50):e9299.
[19] TOSCANO M,CECCONI E,CAPILUPPI E,et al.Neuroanatomical,Clinical and Cognitive Correlates of Post-Stroke Dysphagia[J].Eur Neurol,2015,74(3-4):171-177.
[20] 王刚,黄葵.脑卒中吞咽障碍康复治疗进展[J].中国康复理论与实践,2016,22(2):160-163.
[21] LIN W S,CHOU C L,CHANG M H,et al.Vagus nerve magnetic modulation facilitates dysphagia recovery in patients with stroke involving the brainstem - A proof of concept study[J].Brain Stimul,2018,11(2):264-270.
[22] LI S,MA Z,TU S,et al.Altered resting-state functional and white matter tract connectivity in stroke patients with dysphagia[J].Neurorehabil Neural Repair,2014,28(3):260-272.
[23] ANDRADE J S,SOUZA W W O J,PARANHOS L R,et al.Effects of Speech Therapy in Hospitalized Patients with Post-Stroke Dysphagia:A Systematic Review of Observational Studies[J].Acta Med Port,2017,30(12):870-881.
[24] 卢琼.吞咽障碍治疗仪及护理对脑卒中患者吞咽障碍恢复的影响[J].医疗装备,2017,30(17):149-150.
[25] 杨水芬.脑卒中后吞咽障碍康复治疗进展[J].贵州医药,2016,40(10):1 103-1 106.
[26] 刘继红,秦燕.营养支持在脑卒中伴吞咽障碍患者中的研究进展[J].重庆医学,2016,45(21):3 007-3 009.
[27] 郑欢华.吞咽障碍理疗仪配合冰刺激用于脑卒中后吞咽障碍康复治疗的效果观察[J].按摩与康复医学,2016,7(5):33;34.
[28] 吴庆珠.认知行为干预对剖宫产产妇焦虑抑郁情绪的影响[J].护士进修杂志,2011,26(15):1 422-1 423.DOI:10.3969/j.issn.1002-6975.2011.15.036.
[29] 全国第四届脑血管病学术会议.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):60-61.
[30] 王拥军.神经病学临床评定量表[M].北京:中国友谊出版公司,2005:217.
[31] 徐文,汪晓蓉,陈敏.认知行为干预对高血压脑出血患者运动功能与生活质量的影响[J].中国实用神经疾病杂志,2015,18(10):62-63.
[32] MCKAY D,SOOKMAN D,NEZIROGLU F,et al.Efficacy of cognitive-behavioral therapy for obsessive-compulsive disorder[J].Psychiatry Res,2015,225(3):236-246.
[33] 杨仕良.高压氧联合吞咽障碍治疗仪治疗脑卒中吞咽障碍的疗效观察[J].中国保健营养,2016,26(20):80-81.
[34] 朱美红,时美芳,万里红,等.吞咽-摄食管理预防脑卒中吞咽障碍患者相关性肺炎的研究[J].中华护理杂志,2016,51(3):294-298.
[35] 利少娟.吞咽功能训练对患者脑卒中后吞咽障碍的疗效观察[J].大家健康(中旬版),2017,11(11):111-112.
[36] HARRIS P,LOVEMAN E,CLEGG A,et al.System-atic review ofcognitive behavioural therapy for the management of headaches and migraines in adults[J].Br J Pain,2015,9(4):213-224.DOI:10.1177/2049463715578291
[37] MURRAY C J,LOPEZ A D.Measuring the Global Burden of Disease [J].N Engl J Med,2013,369(5):448-457.
[38] 王陇德.中国脑卒中防治报告[M].北京:中国协和医科大学出版社,2015:15.
[39] 刘华玲,时艳霞,朱海萍,等.中青年脑卒中患者健康行为调查及影响因素分析[J].中华护理杂志,2015,50(8):981-985.
[40] SAVARD J,IVERS H.The evolution of fear of cancer recurrenceduring the cancer care trajectory and its relationship with cancercharacteristics[J].J Psychosom Res,2013,74(4):354-360.DOI:10.1016/j.jpsychores.2012.12.013.
[41] THEWES B,BUTOW P,ZACHARIAE R,et al.Fear of cancer recurrence:a systematic literature review of self-report measures[J].Psychooncology,2012,21(6):571-587.
[42] MOON K H,SOHN H S,LEE E S,et al.Comparison for risk estimate of aspiration between the revised dysphagia assessment tool and videofluoroscopy in post-stroke patients[J].J Korean Acad Nurs,2010,40(3):359-366.
[43] COHEN D L,ROFFE C,BEAVAN J,et al.Post-stroke dysphagia:A review and design considerations for future trials[J].Int J Stroke,2016,11(4):399-411.
[44] DE RYCK A,BROUNS R,FRANSEN E,et al.A prospective study on the prevalence and risk factors of poststroke depression [J].Cerebrovasc Dis Extra,2013,3(1):1-13.
[45] 中国医师协会神经内科医师分会神经心理与情感障碍专业委员会.卒中后抑郁临床实践的中国专家共识[J].中国卒中杂志,2016,11(8):685-693.
[46] 李丽,马士崟.喉癌术后患者生存质量及影响因素[J].中国老年学杂志,2016,36(5):2 028-2 030
[47] 徐文博.老年喉癌术后患者生存质量与社会支持及其主要照顾者应对方式的相关性研究[J].重庆医学,2017,46(17):2 396-2 398.
[48] CRARY M A,HUMPHREY J L,CARNABY-MANN G,et al.Dysphagia,nutrition,and hydration in ischemic stroke patients at admission and discharge from acute care[J].Dysphagia,2013,28(1):69-76.
[49] 崔燕,申建,韩玉琦,等.早期康复对脑卒中偏瘫合并心理障碍疗效观察[J].中国康复心理学杂志,2014,22(5):674-676.
[50] 王少华.肌内效贴治疗脑卒中后咽期吞咽障碍的临床疗效[J].中华物理医学与康复杂志,2018,40(1):32-34.
[51] 石瑞琴.吞咽治疗仪治疗脑卒中后吞咽障碍的临床效果分析[J].世界最新医学信息文摘(连续型电子期刊),2016,16(67):270-270.
[52] 王建华,杨秀兰,张宏,等.系统性健康教育对脑卒中患者肢体功能恢复的影响[J].中华现代护理杂志,2013,48(33):4 106-4 108.
[53] 朱小敏,王妮娜,李芸,等.肢体功能锻炼八步操在脑卒中患者早期康复训练中的应用[J].护理学杂志,2014,29(1):8-10.
[54] 黄芳,陈爱萍,徐喆,等.全喉切除术后喉癌患者社会支持与社会功能相关性分析[J].护理管理杂志,2015,15(6):398-399.
[55] 李素芳,路平,翟翼飞,等.认知行为干预对头颈部恶性肿瘤术后的影响分析 [J].中国实用神经疾病杂志,2017,20(20):97-99.
[56] 徐江华,胡慧,王宁.脑卒中患者自我效能感的研究进展[J].中华护理杂志,2014,49(1):87-90.
[57] 班杜拉著,林颖,王小明,胡谊,等译.思想和行动的社会基础-社会认知[M].上海:华东师范大学出版社,2001:20.
[58] 郑舟军,刘晓虹,张丽平.患者自我效能水平与其肢体功能康复 进程的相关研究[J].中华护理杂志,2012,47(5):440-441.
[59] ROBINSON-SMITH G,JOHNSTON M,ALLEN J.Self-care self-efficacy,quality of life,and depression after stroke[J].Arch Phys Med Rehabil,2000,81(2):460-465.
[60] OMU O,REYNOLDS F.Life satisfaction and self-efficacy in patients affected by a first stroke living in,Kuwait:a two-phase study[J].Physiothero Theo Prac,2013,29(6):443-456.
[61] ROBINSON-SMITH G,PIZZI E R.Maximizing stroke recovery using patient self care self-efficacy[J].Rehabil Nurs,2003,28(2):48-51.
[62] JUNG J H,YU J,KANG H.Effects of virtual reality treadmill training 0n balance and balance self-efficacy in stroke patients with a history of falling[J].J Phys Ther Sci,2012,24(11):1 133-1 136.
[63] CUMMINGS J,SOOMANS D,O'LAUGHLIN J,et al.Sensitivity and Specificity of a Nurse Dysphagia Screen in Stroke Patients[J].Medsurg Nurs,2015,24(4):219-222;263.

