微创经皮椎弓根螺钉联合伤椎置钉治疗胸腰段椎体骨折的临床疗效观察
吴中桓 田素魁 房晓彬 肖飞 魁昱 杨标
胸腰段为 T11~L2节段脊柱,是胸椎后凸和腰椎前凸的过渡性脊柱节段,作为脊柱运动应力集中区和应力转折区,胸腰段骨折约占脊柱骨折总数的1 / 2[1]。传统经后路开放椎弓根螺钉内固定术是治疗胸腰段椎体骨折的常用术式,具有矫形效果好、固定牢靠等优点,但该术式存在暴露范围过大、椎旁组织损伤大、并发症多、恢复慢等缺点[2]。随着脊柱微创治疗技术的快速发展,经皮微创椎弓根螺钉内固定技术已广泛用于胸腰段椎体骨折的临床治疗,并得到多数医生及患者的认可。对 2011 年 6 月至 2016 年 3 月,我科采取经后路开放椎弓根螺钉内固定术治疗的 26 例单节段胸腰段椎体骨折患者,与后路经皮微创短节段椎弓根螺钉联合伤椎置钉内固定治疗 21 例单节段胸腰段椎体骨折患者的临床疗效进行比较,报道如下。
资料与方法
一、纳入与排除标准
1. 纳入标准:( 1 ) 有明确脊柱外伤史;( 2 ) 影像学证实为单节段胸腰段椎体骨折;( 3 ) 椎管占位小于椎管矢状径的 1 / 3,且无神经症状,不需行椎管减压;( 4 ) 受伤时间<2 周。
2. 排除标准:( 1 ) 有代谢性骨病;( 2 ) 受伤后已行椎体成形术;( 3 ) 因肿瘤或结核等特殊感染导致的病理性骨折;( 4 ) 有神经症状或椎管受累>1 / 3者;( 5 ) 多节段胸腰椎骨折。
二、一般资料
本组共纳入 47 例,其中男 25 例,女 22 例;年龄 21~61 岁,平均 40.57 岁;致伤原因:高处坠落伤22 例,车祸伤 15 例,跌伤 9 例,打击伤 1 例;受伤节段:T1110 例、T1217 例、L115 例、L25 例;Denis分类:压缩骨折 29 例,爆裂骨折 18 例;手术方式:经皮微创 21 例,传统开放 26 例。两组在性别、年龄、致伤原因、骨折部位、骨折类型方面比较,差异无统计学意义 (P>0.05 ),具有可比性 ( 表 1 )。
三、手术方法
微创组采用经皮微创短节段椎弓根螺钉联合伤椎置钉内固定术:全身麻醉,G 型臂机对伤椎及伤椎上下位椎弓根定位,于标记点做 6 个相应的纵向小切口 ( 1.5 cm ),脊柱 PAK 穿刺针透视下进入相应椎弓根,并使同侧 3 根 PAK 位于同一轴线,置入导丝,三级扩张管扩开通道,攻丝后通过螺钉延长杆置入螺钉。安装穿棒器穿入弧形棒,撑开矫正复位骨折椎体。不放引流条,缝合包扎,术毕。
开放组采用传统经后路开放椎弓根螺钉内固定术:全身麻醉,以伤椎为中心,做 10~12 cm 纵向切口,充分显露伤椎上下 2 个椎体,胸椎于上关节突基底、横突及椎板外缘的交点进钉,腰椎于横突中轴线与上关节突外缘交点进钉,置入适当长度的椎弓根钉 ( 伤椎不置钉 ),放置连接棒,适当撑开,恢复伤椎高度,放置引流管,缝合包扎,术毕。
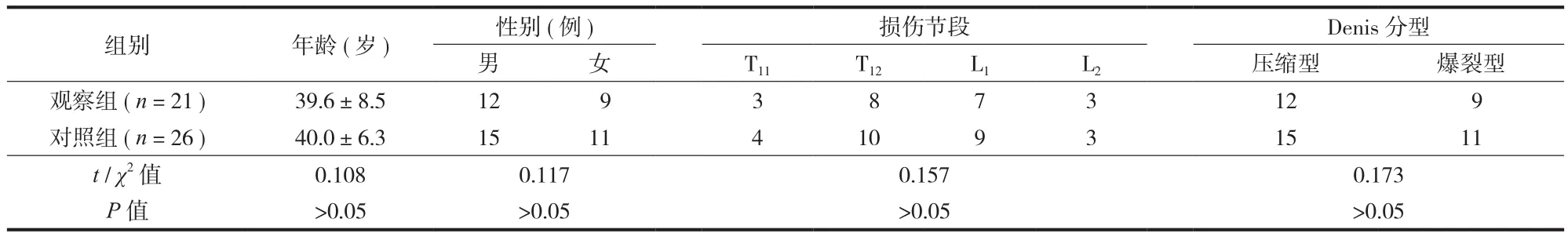
表 1 一般临床资料Tab.1 General characteristics
四、观察指标
记录两组组围术期参数 ( 手术时间、出血量、切口长度、住院时间 )、影像学资料 ( 术前、术后3 天及术后 1 年伤椎前缘高度和伤椎 Cobb’s 角 )、手术前后疼痛视觉模拟评分 ( visual analogue scale,VAS ) 和 Oswestry 功能障碍指数 ( oswestry disability index,ODI )。
五、统计学处理
采用 SPSS 16.0 软件进行统计学分析,计量资料采用±s表示,采用配对t检验对数据进行分析,P<0.05 为差异有统计学意义。
结 果
所有患者随访时间 1 年,无感染、脱钉、断钉、骨折不愈合及神经损伤等并发症发生。观察组在切口长度、手术时间、出血量、住院时间方面优于对照组,差异有统计学意义 (P<0.05 ) ( 表 2 )。术后 3 天复查 X 线片,两组伤椎相对高度、后凸Cobb’s 角均比术前明显恢复,差异有统计学意义(P<0.05 )。但两组间术前、术后 3 天及术后 1 年伤椎相对高度及 Cobb’s 角比较,差异均无统计学意义 (P>0.05 )。两组术后 1 年伤椎前缘高度和伤椎Cobb’s 角较术后 3 天稍有变化,但差异无统计学意义 (P>0.05 );两组术后 1 年 VAS 及 ODI 较术前均有明显改善,差异有统计学意义 (P<0.05 ),两组术后 3 天和术后 1 年 VAS 及 ODI 比较,差异有统计学意义 (P<0.05 ) ( 表 3、4 )。典型病例见图 1。
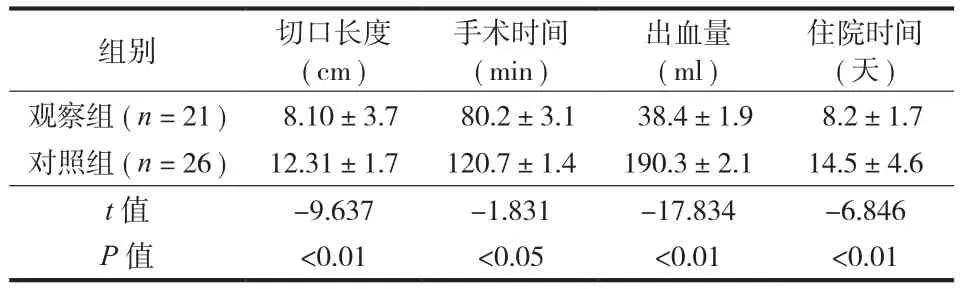
表 2 两组患者围术期资料比较Tab.2 Perioperative clinical data
讨 论
传统开放椎弓根螺钉内固定术是治疗胸腰段椎体骨折的常用术式,可获得满意的矫形、复位和固定效果,但传统开放手术存在手术时间长、伤椎周围软组织剥离范围大、术中出血多、术后切口易出现感染、肌肉缺血及水肿、肌肉纤维瘢痕化、脊神经后支损伤致术后发生顽固性腰部僵硬和腰痛等[3]。Magerl 等[4]首次在临床上使用经皮椎弓根螺钉内固定术治疗脊柱骨折,这为该术式奠定了基础。Foley 等[5]详细分析了经皮椎弓根螺钉内固定技术,推动了该术式的发展。有研究表明胸腰段椎体骨折采取经皮微创椎弓根螺钉内固定术与传统开放椎弓根螺钉内固定术治疗的临床疗效相当,微创技术比传统开放技术对患者的损伤更小[6-9]。

表 3 两组间伤椎椎体高度恢复和 Cobb’s 角纠正角度比较Tab.3 Vertebral height recovery and Cobb’s angle correction between the 2 groups before and after operation

表 4 两组 VAS 评分及 ODI 比较Tab.4 VAS and ODI comparison between the 2 groups

图 1 患者,女,52 岁,高处坠落致 L1 骨折,Denis 分型爆裂性骨折 a~b:术前正侧位 X 线片;c~d:术后正侧位 X 线片Fig.1 A 52-year-old female with L1 fracture, Denis burst fracture a - b: Preoperative AP and lateral views; c - d: Postoperative AP and lateral views
传统手术治疗单节段胸腰段椎体骨折,是采取跨伤椎短节段椎弓根螺钉内固定术,认为跨伤椎固定避免了对伤椎的进一步损伤,固定节段少,操作简单,但该术式并发症较多,如椎弓根钉棒松动或断裂,固定强度不足所致伤椎椎体高度丢失,畸形复发、矫正度丢失等[10-11]。胸腰段椎体骨折长节段固定稳定性优于短节段固定,但长节段固定术后影响脊柱的活动度。短节段固定联合伤椎置钉同样可获得稳定的内固定效果,并减少固定节段,最大限度地维持脊椎的活动节段,分散每个椎体承受的负荷,重建伤椎力学性能,减少内固定应力负荷,减少术后内固定断裂等并发症[12-13]。有生物力学研究表明,伤椎固定复合体与单纯 4 钉固定方式相比,增加了脊柱的强度、刚度及稳定性,更好地分散内固定的承载应力,减少内固定松动或断裂的可能。经伤椎椎弓根螺钉固定,比传统 4 钉固定的优点:( 1 ) 克服四边形效应,获得更好的生物力学性能;( 2 ) 建立支点作用,减少悬挂效应,增加稳定性;( 3 ) 减少应力集中,降低断棒及断钉发生率;( 4 )增加伤椎椎体前中柱的抵抗力,减少前柱塌陷的发生;( 5 ) 伤椎置钉,在拧紧螺钉的过程中对伤椎施加直接向前推动力,更好地改善后凸畸形,减少椎体间位移。大量生物力学实验指出伤椎双侧固定的三椎体 6 钉内固定术较传统跨伤椎三椎体 4 钉内固定术具有明显的生物力学稳定性[14]。
本研究中观察组手术时间、出血量、切口长度、住院时间显著低于对照组 (P<0.05 ),两组术后 3 天、术后 1 年椎体前缘高度百分比显著高于术前水平 (P<0.05 ),两组术后 3 天、术后 1 年 Cobb’s角显著优于术前水平 (P<0.05 ),而两组间伤椎椎体高度恢复百分比和 Cobb’s 角纠正角度百分比比较差异无统计学意义 (P>0.05 ),两组术后 VAS 评分及 ODI 均明显改善,且观察组术后 VAS 评分及ODI 均优于对照组。研究表明采用上述经皮微创短节段椎弓根螺钉联合伤椎置钉内固定术治疗无神经损伤的单节段胸腰段椎体骨折,在保证常规开放手术固定疗效的同时,具有手术时间更短、出血量更少、创伤更小、并发症更少、恢复更快等优点,值得临床推广应用。但上述微创技术要求有丰富的开放手术经验积累、良好的设备和手术器械做保障。经皮微创椎弓根螺钉治疗胸腰段椎体骨折的手术指征目前尚未明确统一,与医生的操作熟练程度、手术设备等因素有一定关系,随着微创技术的不断发展,设备的不断改进,经皮微创手术适应证也在逐渐增宽。

