鼠肉瘤病毒致癌基因突变与非小细胞肺癌临床病理特征和预后的相关性分析
李少梅,王留兴,张翠翠,王 帅,张 哲,王启鸣
(1. 郑州大学附属肿瘤医院、河南省肿瘤医院内科,河南 郑州 450008;2.郑州大学第一附属医院肿瘤科,河南 郑州 450052)
肺癌是当今世界上发病率最高的恶性肿瘤之一,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)约占70%~85%。二代测序技术(next-generation sequencing,NGS)是目前临床较常用的一种基因检测技术,是在全基因组水平上检测基因突变位点,相对于传统的一代测序、聚合酶链反应等检测技术,能更全面显示基因突变情况,为NSCLC患者提供精准化和个体化的治疗依据[1]。目前所知针对表皮生长因子受体(epidermal growth factor receptor,EGFR)基因敏感突变(如19外显子缺失突变、21外显子L858R突变等)、间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)/c-ros原癌基因1酪氨酸激酶(c-ros oncogene 1 receptor tyrosine kinase,ROS1)基因融合等,临床已有相应的靶向药物可以选择[2]。鼠肉瘤病毒致癌基因(kirsten rat sarcoma viral oncogene,KRAS)突变在我国NSCLC中是一类较为少见的突变类型,且无针对此突变的有效靶向药物。本研究回顾性分析我院经过NGS检测的NSCLC患者KRAS基因突变率、临床病理特征及治疗预后等情况,了解KRAS的实际临床特点,为后续临床治疗提供数据依据。
1 资料与方法
1.1 一般资料收集郑州大学附属肿瘤医院2015年1月至2016年12月收治的经组织病理学确诊并行NGS检测的551例NSCLC患者的临床资料,随访至2018年12月31日,排除其中随访丢失的患者数据,共计356例患者入组此研究。纳入标准:1)病理诊断明确为NSCLC;2)已行NGS检测;3)获得规律随访。收集所有入组患者的临床病理资料,包括性别、年龄、吸烟史(吸烟者:连续或累积吸烟6个月或以上者)、病理类型、肿瘤TNM分期等。其中病理诊断、NGS检测结果必须是我院病理科高年资专科医师上报的;TNM分期由高年资的副高及以上职称的专科医师明确诊断。
1.2 生存随访根据实体瘤疗效评价标准RECIST 1.1进行疗效评价。通过病历资料及联系电话进行随访。从确诊当日开始计算,随访截止日期为2018年12月31日,然后计算生存时间。
1.3 统计学处理采用SPSS 17.0进行数据分析;计数资料用百分数表示,比较用χ2检验;生存分析用Kaplan-Meier法和log rank检验;检验水准α=0.05。
2 结果
2.1 NSCLC患者的临床病理特征男205例,女151例;不吸烟213例,吸烟143例;年龄<60岁195例,≥60岁161例;腺癌295例,非腺癌61例;Ⅰ期11例,Ⅱ期11例,Ⅲ期53例,Ⅳ期281例;EGFR基因:突变158例,扩增3例;ALK基因:融合21例;ROS1基因:融合1例;KRAS基因:突变42例;人表皮生长因子受体-2基因:突变10例,扩增1例;鼠类肉瘤滤过性毒菌致癌同源体B1基因:突变5例;间质表皮转化因子基因:扩增5例;受体酪氨酸激酶基因:重排7例。
2.2 NSCLC患者中KRAS基因突变状态与临床病理特征之间的关系356例NSCLC患者中,42例患者发生KRAS基因突变,突变率为11.80%,包括2号外显子突变的患者36例和3号外显子突变的患者6例[其中2例为合并表皮生长因子受体(EGFR)基因突变的患者]。与KRAS基因野生型比较,KRAS基因突变多见于≥60岁、男性、吸烟的NSCLC患者(χ2=13.199,P<0.001;χ2=12.926,P=<0.001;χ2=22.423,P<0.001),而TNM分期、病理类型则对KRAS基因突变无明显影响(χ2=0.521,P=0.914;χ2=1.777,P=0.183)。见表1。
2.3 KRAS基因突变NSCLC患者的预后及分层分析KRAS基因突变NSCLC患者的中位疾病无进展生存时间和中位总生存时间分别为5.5个月和10.7个月,均显著低于KRAS基因野生型NSCLC患者的10.2个月和18.6个月,差异均有统计学意义(P=0.001;P=0.001)。亚组分析显示:删除2例含EGFR、KRAS双突变的患者,KRAS基因2号外显子突变NSCLC患者与3号外显子突变NSCLC患者的中位疾病无进展生存时间分别为7.1个月和4.3个月,比较差异无统计学意义(P=0.795)。对于KRAS基因突变患者,化疗治疗组中位总生存时间为10.4个月,长于未治疗组的2.2个月,差异有统计学意义(P<0.001)。见图1~4。
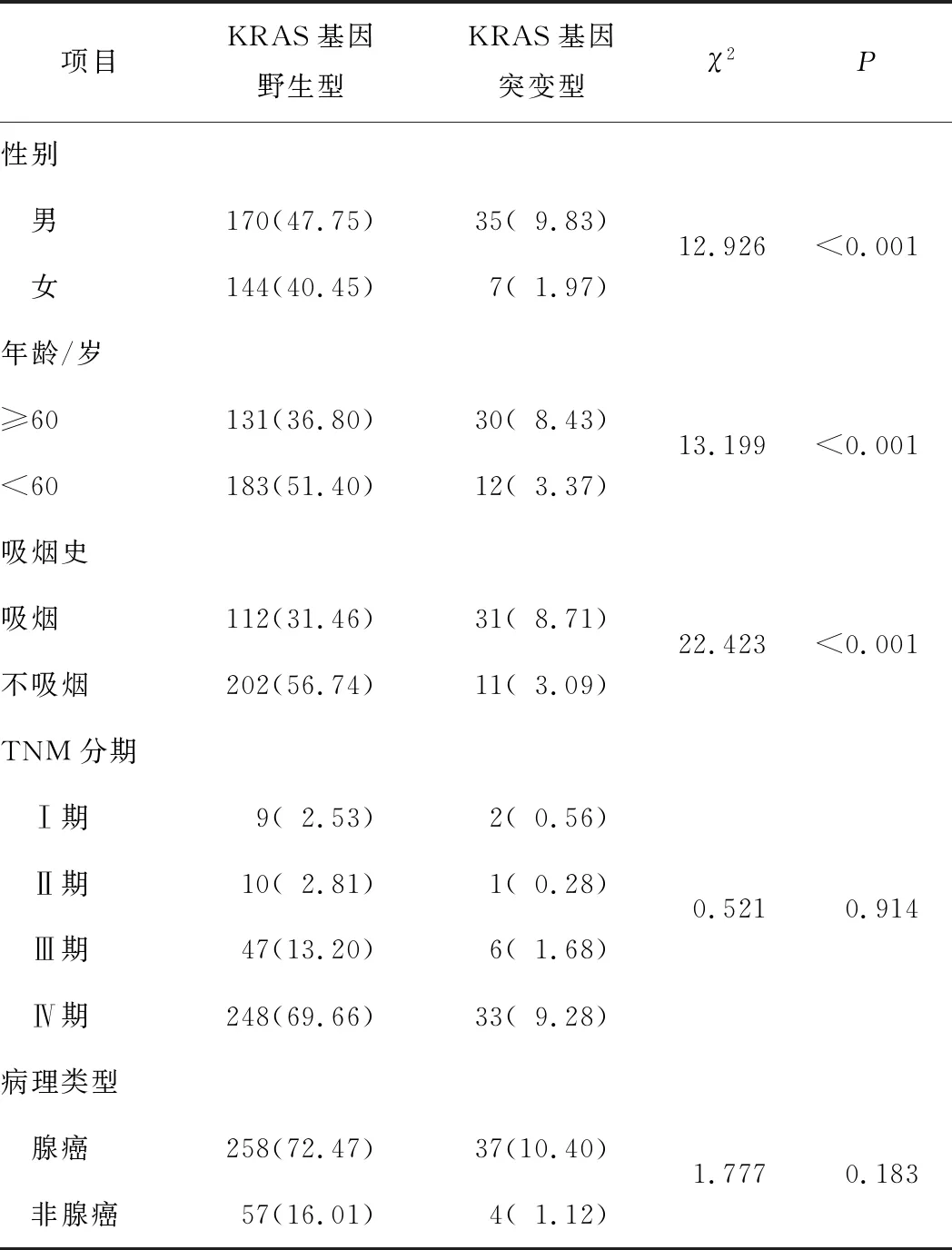
表1 NSCLC患者中KRAS基因突变状态与临床病理特征之间的关系 n(%)
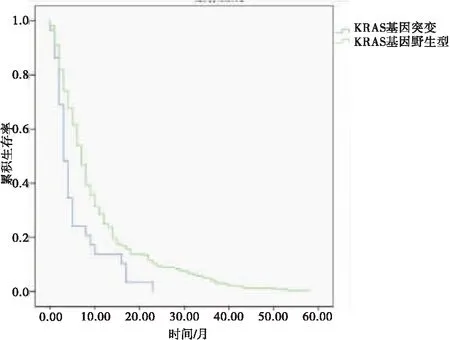
图1 KRAS基因突变与KRAS基因野生型NSCLC患者的疾病无进展生存曲线比较
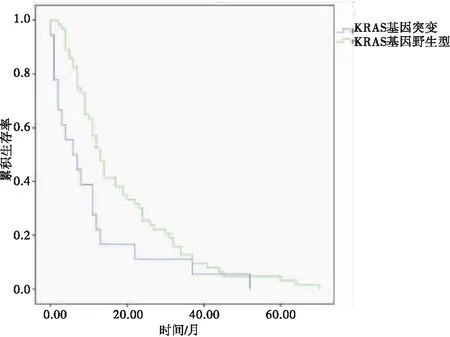
图2 KRAS基因突变与KRAS基因野生型NSCLC患者总生存曲线比较
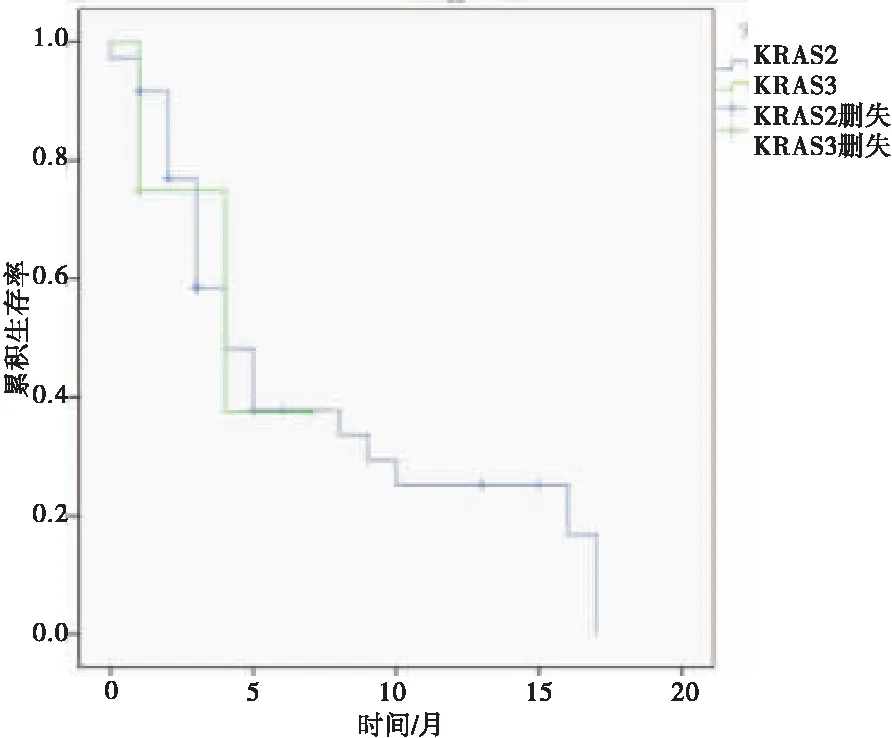
图3 KRAS基因2号外显子突变与3号外显子突变NSCLC患者疾病无进展生存曲线比较
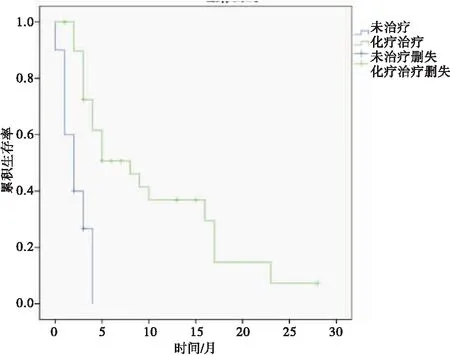
图4 KRAS基因突变NSCLC患者化疗治疗组与未治疗组总生存曲线比较
3 讨论
恶性肿瘤的发生机制一直是医学研究的热点,学术界目前较为认可的是:恶性肿瘤由多基因突变所致。理论基础是:原癌基因是调控正常细胞生长和增殖的管家基因,一旦这些基因发生突变会导致细胞异常增殖、功能丧失,从而引发肿瘤的发生、发展。EGFR基因突变是非小细胞肺癌最常见的基因突变类型之一,肿瘤的发生、生长及转移等均与EGFR基因突变及下游信号传导通路异常相关。KRAS基因则位于EGFR基因下游信号传导通路。临床上应用NGS等基因检测技术检测NSCLC患者的基因突变状态,并结合检测报告、治疗指南及医保政策等,筛选出适合的有效靶向药物,制定患者个体化的用药方案,提高患者的治疗有效率,减轻药物的不良反应,达到延长患者生存时间和改善患者生活质量的目的[2]。研究[4-5]显示,NGS能同时进行多个样本和基因的检测,性价比较高,是目前临床较为常用的检测手段。
KRAS是一种膜结合型的蛋白,位于细胞膜的内侧,是EGFR基因信号传导通路中的关键下游分子,影响着肿瘤的发生和转归。一旦KRAS基因发生突变,其编码的异常蛋白与鸟苷三磷酸(guanosine triphosphate,GTP)的结合,促进恶性肿瘤细胞的生长,而且这种作用不受上游EGFR基因信号传导通路的影响[6-10]。突变的KRAS与GTP的高亲和性是阻挡针对KRAS基因突变靶向药物开发的主要因素,这进一步导致KRAS基因突变NSCLC患者预后较差。本研究发现,针对KRAS基因突变的晚期NSCLC患者来说,化疗治疗组比未治疗组的NSCLC患者的生存时间更长,但与其他敏感突变的NSCLC患者的生存状况仍有较大差距。目前化疗仍是KRAS基因突变NSCLC患者主要的治疗手段之一。
本研究入组的356例NSCLC患者中,KRAS基因突变42例,占11.80%,与国内相关文献所报道的4%~10%的KRAS基因突变率相近[10-11]。KRAS基因突变是NSCLC患者预后差的因素[12],KRAS基因突变多发生于男性、吸烟、腺癌患者中[10],且KRAS基因突变主要以2号外显子突变为主[13-14]。本研究发现:与KRAS基因野生型NSCLC患者比较,KRAS基因突变的NSCLC患者生存时间更短,但化疗可以延长KRAS基因突变NSCLC患者生存时间。NSCLC患者KRAS基因突变是预后负相关因素。KRAS基因突变也是以2号外显子突变较为常见,而其与预后的关系需要收集更多的病例进行观察和统计。总之,NSCLC患者KRAS基因突变状态可能与患者年龄、性别、吸烟史有关,KRAS基因突变预示着NSCLC患者更差的预后,而化疗能延长其生存时间。

