误诊为缺血性卒中并溶栓治疗的高颈段硬脊膜动静脉瘘1例报道
黄梁江,黄晓江,张苏明
1 病例介绍
患者女性,60岁,右利手。因“突发右侧肢体无力、麻木2小时”于2017年7月8日入当地医院。患者于2017年7月8日15:00左右打完麻将回家时突发右侧肢体无力,表现为右手开门拧钥匙困难,伴有颈部、后背部及右侧肋部疼痛,合并小便失禁。送至当地医院急查头颅CT提示“脑白质病变”。初步诊断“急性缺血性卒中”,给予尿激酶100万IU溶栓治疗。患者症状好转不明显,同时头痛加重,次日复查头颅CT提示“侧脑室少许出血或积血,蛛网膜下腔少许出血”。且患者出现发热,最高达39 ℃,为求进一步诊治,遂于2017年7月10日转诊来我院。入院时疑诊为“急性缺血性卒中伴出血转化”。
患者发病以来精神差,饮食差,饮入即吐,睡眠差,无吞咽困难,无饮水呛咳,无心慌胸闷,无四肢抽搐,小便排出困难,大便未解,体重无明显下降。
既往史:高血压病史2年,最高血压150/80 mm Hg(1 mm Hg=133.32 Pa),未用药。胆囊结石手术史8年,否认糖尿病、心脏病史。少量饮酒,不吸烟。
入院查体:体温36.5 ℃,呼吸20次/分,脉搏75次/分,血压130/70 mm Hg。神志清,语言清晰,发育良好,营养中等。双肺听诊呼吸音清,未及干湿啰音,心音有力,律齐,未闻及明显杂音,腹平软,无明显压痛及反跳痛,肠鸣音正常。神经系统查体:右侧眼裂变小,右侧瞳孔2.5 mm,左侧瞳孔3.0 mm,对光反射存在,眼球各方向运动可,双鼻唇沟对称,伸舌居中。右上肢肌力3-级,右下肢肌力3+级,肌张力低,左侧肢体肌力、肌张力正常,双上肢腱反射低,双下肢腱反射正常,右侧肢体浅感觉减退,右侧躯干T3~T6浅感觉减退,右侧Babinskin征(+)。共济运动不能配合。颈软,下颌距胸骨柄约3横指。
辅助检查:血常规、尿常规、肝肾功能未见明显异常,TC 6.72 mmol/L,TG 4.50 mmol/L,LDL 3.22 mmol/L,空腹血糖6.82 mmol/L,糖化血红蛋白6.0%。D-二聚体定量1.52 μg/mL。输血前八项、肿瘤标志物未见异常。心电图及心脏彩超正常范围。胸片:双肺纹理增强;主动脉结凸出钙化。颈部及双下肢血管超声:双下肢股动脉粥样硬化斑块形成,左下肢小腿肌间静脉血栓形成。
影像学检查:
头颅CT(2017-07-08):轻度脑白质病变、脑萎缩。
头颅CT(2017-07-09):双侧侧脑室少许出血或积血。蛛网膜下腔少许出血。轻度脑白质病变、脑萎缩。
头颅MRI(2017-07-09):DWI未见明显异常,SWI提示蛛网膜下腔出血。
头颈部CTA(2017-07-12):左侧颈内动脉C6段小动脉瘤可能,余双侧颈总动脉、椎基底动脉未见明显异常,双侧大脑前、中、后动脉起始、分支走行正常,未见明显狭窄及异常血管团影。颈髓内见异常血管团,考虑动静脉畸形可能性大(图1)。
颈椎动态CT增强(2017-07-12):C2~C5椎体水平可见起源于脊髓腹侧的畸形血管团,伴局部脊髓受压。多考虑动静脉畸形可能性大,建议进一步检查(图2A)。
颈椎MRI平扫+增强(2017-07-13):颈椎及胸椎退行性变;C2~C5椎体水平颈髓内可见条片状异常强化灶伴流空血管影,考虑脊髓血管畸形可能性大,建议进一步行时间分辨对比剂动态显像(time-resolved imaging of contrast kinetics,TRICKS)检查;颈髓及上段胸髓内点状及斑片状T1WI高信号(图2B~图2D)。
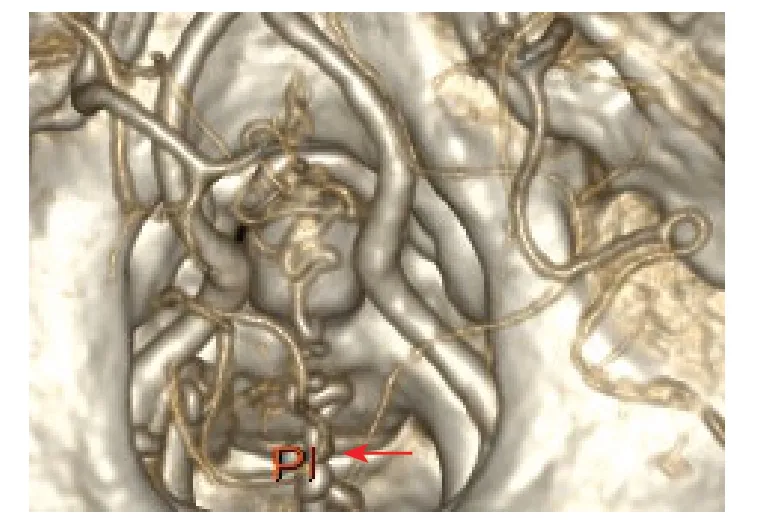
图1 患者CTA脊髓段血管重建成像
脊髓血管成像(TRICKS)(2017-07-14):颈椎及胸椎退行性变;C2~C5椎体水平颈髓内可见团片状混杂异常强化灶伴流空血管影,相应水平TRICKS成像可见增粗、迂曲的血管,结合TRICKS检查,考虑脊髓血管畸形(图2E)。
治疗经过:结合患者中老年女性、偏瘫、伴有卒中危险因素,起病初期按“急性缺血性卒中”给予尿激酶溶栓治疗。但后续症状加重,结合进一步MRI及血管动态显像检查结果,综合考虑高颈段硬脊膜动静脉瘘(arteriovenous fistula,AVF),排除最初的“缺血性卒中”诊断。给予止痛、脱水等对症支持治疗,嘱卧床休息。患者血管AVF范围较大,存在局部脊髓压迫,神经外科会诊认为有手术指征。患者及家属考虑至上级医院治疗,住院治疗7 d后出院至北京某医院行显微瘘口切除术。术后3个月随访,患者症状逐渐恢复,右上肢肌力3+级,右下肢肌力4+级,偏身麻木较前好转,二便正常,mRS评分2分。术后12个月随访,患者仍有轻度肢体无力,mRS评分1分。

2 讨论
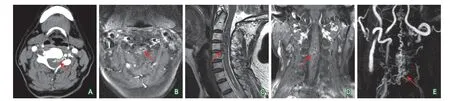
图2 患者CT、MRI影像
AVF是一类相对少见的血管畸形,病灶多位于胸腰段脊髓(T6~L2),高颈段AVF的发生率很少,仅占2%[1-3]。AVF的典型症状包括四肢或双下肢麻木、无力,二便障碍等[4],引起偏瘫的脊髓AVF少见报道。卒中是中老年人群的常见病,偏瘫是其经典症状[5],故以偏瘫为表现的脊髓病变在早期极易误诊为卒中。目前,仅有零散的以偏瘫起病误诊为“急性脑梗死”的脊髓血肿个例报道,尚无脊髓血管畸形直接导致偏瘫并给予溶栓治疗的病例报告。
脊髓AVF的发病原因主要与神经血管发育异常有关,早期诊断正确率不到一半[6],这与诊断条件受限有关。作为主要检测手段的DSA操作难度大,技术复杂。当前,灵敏度和特异度均较高的MRI逐渐成为AVF新的检查手段,尤其是基于3.0T的MRI-TRICKS,与DSA检查相比,其灵敏度可达96%,特异度100%,可清晰地显示供血动脉、瘘口以及引流静脉,还能提供脊髓充血、肿胀、血肿压迫情况,有助于脊髓畸形血管的诊断和治疗方案的制订[7-8]。本例患者在MRI高度提示AVF的前提下,采用TRICKS动态血管成像及CT血管成像技术,清晰地显示了畸形血管的全貌。
高颈段脊髓AVF出现肢体偏瘫症状的机制比较复杂。AVF出现症状多为引流静脉压力升高、局部渗血后血肿压迫所致。检索既往10余例脊髓病变后出现偏瘫的病例报道(表1),病因多为颈段脊髓硬膜下/硬膜外出血[9-16],出血一般由凝血异常或使用抗栓药物、外伤、手术、血管畸形等所导致[17]。上述病例报道出现偏瘫的原因是血肿位于单侧,压迫了同侧脊髓前角,进而出现肢体偏瘫症状。本例血管畸形范围较大,患者的AVF位于脊髓腹侧,累及双侧脊髓,AVF起于左侧但引流血管主要分布在右侧,引流静脉的扩张导致右侧脊髓前角受压更重。也有研究认为,AVF出现临床症状是由于血栓栓塞引起的脊髓缺血所致,但在病理解剖并未发现血栓证据[18]。AVF导致偏瘫的具体发病机制还需深入研究。
由于卒中的常见性及脊髓AVF的低诊断率,多数临床医师在面临以偏瘫为表现的脊髓损伤时,早期较易误诊为卒中,部分被给予抗栓甚至准备静脉溶栓治疗。本例患者在早期被给予了静脉溶栓治疗。回顾2015年及2018年指南发表的《中国急性缺血性脑卒中诊治指南》[5,19],患者急性起病,以偏瘫为症状,伴有卒中危险因素,早期头颅CT未见大面积梗死灶,按脑血管病给予静脉溶栓是符合指南规定的。法国和塞尔维亚的一项回顾性研究分析了488例溶栓治疗的患者,发现出院时有7例(1.4%)是卒中模拟病(stroke mimics,SM)[20],德国的另一研究发现[21],SM的发生率达6.48%(42/648),溶栓治疗并未明显增加SM不良预后的风险,但认真分析及排查此类患者仍十分重要。仔细回顾本项病例的整个起病过程及诊疗经过,还是能找到不少值得思考和改进的地方。首先,该患者在起病早期存在明显的颈部及后背部的疼痛症状,这高度提示颈部脊髓神经根受损,这一症状在既往脊髓血管畸形中常有报道,而在卒中患者中较少出现。Gabelia等[22]曾报道过一例以突发颈痛为首发症状,4 d后出现进行性右侧偏瘫的患者,最终确诊为颈髓海绵状血管瘤。其次,患者虽然变现出偏瘫这种类卒中症状,但并无颅神经损害表现,如中枢性面舌瘫及延髓性麻痹等症状,这不符合大脑半球病变的规律,应高度怀疑是否有其他部位病变(如脊髓)可能性。最后,如果认真观察,在头颈部CT检查或MRI原始断层图像也能发现一些血管畸形的提示征象(图2A~图2D),如长条状脊髓病灶伴有扩张迂曲的髓周静脉等。AVF虽然诊断率低,但却是一类可治性疾病,治疗方式也与卒中大相径庭,早期通过介入栓塞或手术切除瘘口,大多预后较好[23-24]。Salamon等[25]报告了1例头颈交接区的AVF,同样以卒中表现起病,及时给予介入栓塞瘘口,48 h后症状完全消失。本例患者在3个月后仍遗留偏瘫,可能与早期诊断不及时有关。希望通过报告这一罕见的以偏瘫为主要症状的AVF病例,为卒中的诊鉴别诊断提供一个新的参考选项。
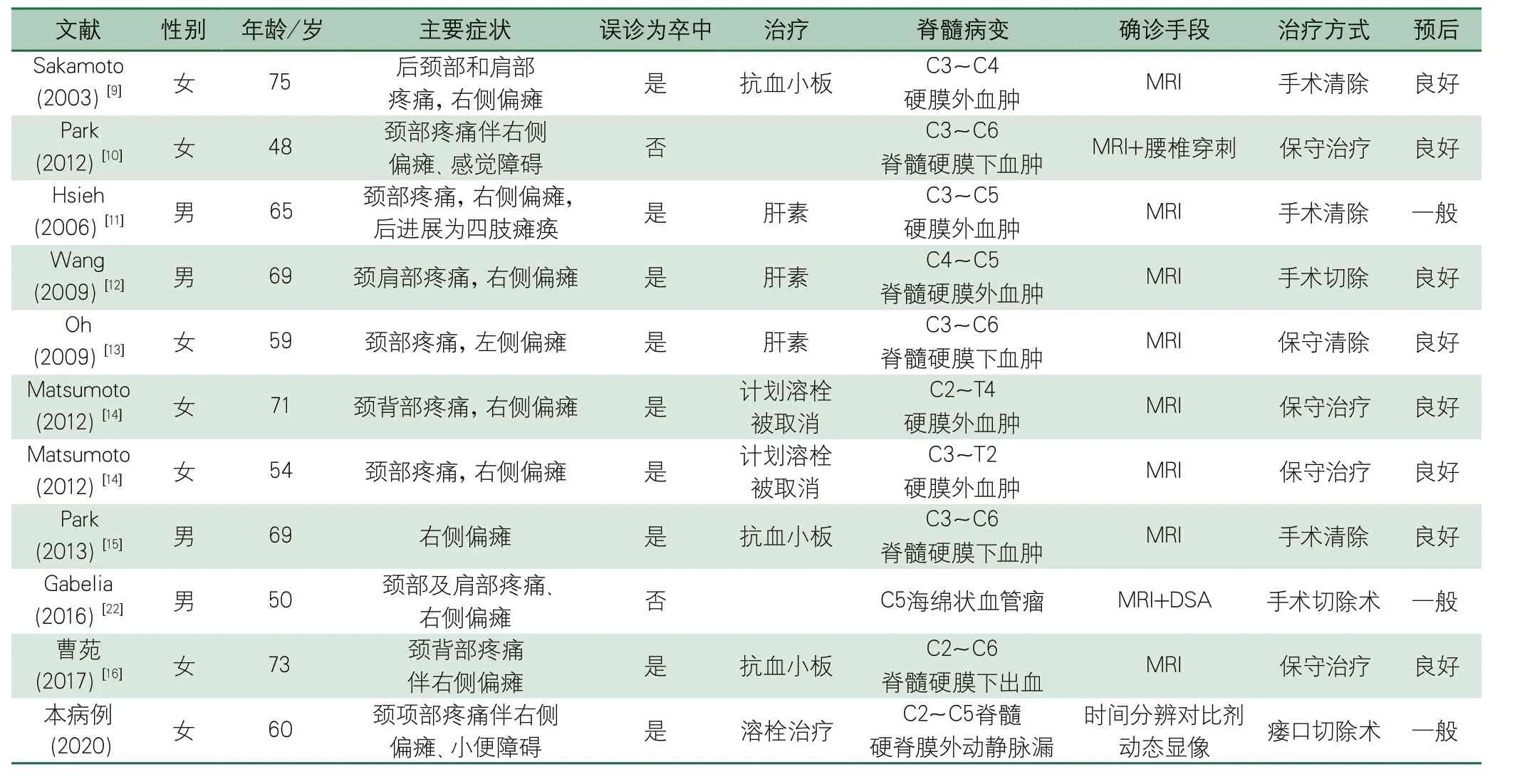
表1 以“偏瘫”为主要表现的脊髓病变报道回顾
综上所述,今后遇到肢体偏侧瘫痪等类卒中表现时,诊断思路宜不拘泥于卒中,尤其是合并局部神经根疼痛,又无面舌瘫体征时,需要想到脊髓AVF的可能。MRI TRICKS技术可协助明确诊断,早期治疗有助于改善预后。

