肝性脊髓病合并肝性脑病1例并文献复习
杨菲 郑永素 罗忠 徐祖才
(遵义医科大学附属医院神经内科,贵州 遵义 563000)
急慢性肝脏疾病时伴有神经系统并发症。肝性脊髓病(HM)是由多种肝病引起的颈髓以下脊髓侧索脱髓鞘病变,呈现肢体缓慢进行性对称性痉挛性瘫痪,其损害是不可逆的。Leigh和Gard于1949年首次提出并报道了HM[1]。国内最早由河北唐山工人医院内科神经病小组在1976年首次报道。程裕德等[2]报道本病占肝病的2%~4%。肝性脑病 (HE) 是一组可逆的由肝功能衰竭或门体分流引起的中枢神经系统神经精神综合征,主要临床表现可以从人格改变、行为异常、扑翼样震颤到出现意识障碍、昏迷。本文拟介绍1例乙型肝炎后肝硬化并发HM合并HE患者进行报道并文献复习相关研究进展。
1 临床资料
1.1一般资料 男性患者,39岁。因“左下肢无力20+d,加重伴右下肢无力1周”于2018年07月02日入院。入院前20+d,无明显诱因突发左下肢无力,可行走,无胸腰部束带感,无尿便功能障碍,无胸闷、胸痛、气促及呼吸困难,未予特殊诊治。入院前1周,开始出现右下肢无力,左下肢无力加重,不能独立行走,双上肢正常,无吞咽困难、饮水呛咳,无头晕、头痛及意识障碍,无肌肉酸痛,无发热。为进一步诊治就诊于我院门诊,以“脊髓病变?”收治。病来精神、饮食可,睡眠欠佳,二便正常,体重无明显变化。入院后1周病情加重,出现嗜睡及轻度扑翼样震颤,查血氨83 μmlo/L。既往史:12年前发现乙肝标志物阳性,曾多次于我院住院诊断为“乙型肝炎后肝硬化失代偿期 活动性,脾功能亢进症”,具体治疗不详。入院时查体:神志清楚,高级神经功能未见异常,双下肢轻度凹陷性水肿,双下肢肌力4级,无感觉障碍,双侧Babinski征阳性,余查体无异常。
1.2辅助检查 腰椎MRI(2018年6月28日)考虑胸10水平以下脊髓水肿,建议胸椎MRI检查。胸椎MRI(2018年6月29日)提示T2高信号,脊髓水肿(图1)。头颅MRI平扫(2018年6月22日)提示T1、T2双侧基底节区高信号改变,符合肝性脑病(图2)。脑电图、心电图正常。肝功能示门冬氨酸氨基转移酶 59U/L,总胆红素35.5 μmol/L,直接胆红素 9.8 μmol/L,总胆汁酸 227.54 μmol/L,白蛋白 28.7 g/L,A/G 0.84,前白蛋白 59 mg/L。血糖 8.25 mmol/L。肌酸激酶 359U/L,肌酸激酶同工酶 47U/L。血常规:白细胞总数3.43×109/L,红细胞总数4×1012/L,血红蛋白 125g/L,血小板总数 60×109/L。凝血功能:凝血酶原时间 15.40秒,纤维蛋白原 1.08 g/L,凝血酶原时间比值 1.31。抗核抗体、抗核抗体谱检查正常。甲功能检查示甲状腺素 46.6 nmol/L。脑脊液检查均正常。
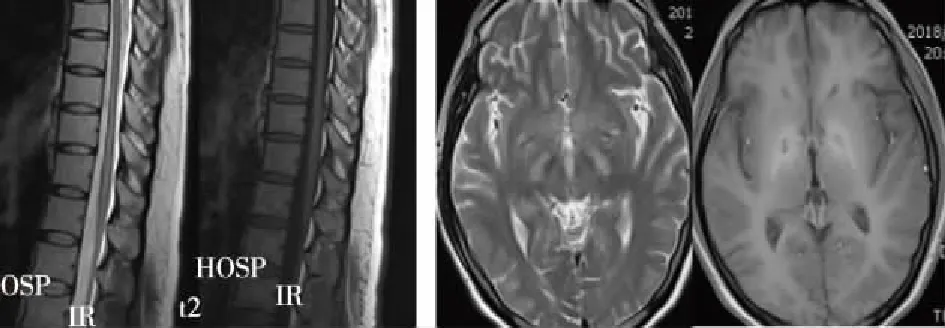
图1 腰椎MRI平扫图 图2 头颅MRI平扫
1.3诊治方案 国内应用轻微肝性脑病(MHE)和HE1-4级修订的分级标准[3],即。无HE正常:神经系统体征正常,神经心理测试正常。MHE:潜在HE,没有能觉察的人格或行为变化;神经系统体征正常,但神经心理测试异常。HE1级:存在琐碎轻微临床征象,如轻微认知障碍,注意力减注意力减弱,睡眠障碍(失眠,睡眠倒错),欣快或抑郁;扑翼样震颤可引出,神经心理测试异常。HE2级:明显的行为和性格变化,嗜睡或冷漠,轻微的定向力异常(时间、定向),计算力下降,运动障碍,言语不清;扑翼样震颤易引出,不需要做神经心理测试。HE3级:明显定向力障碍(时间、空间定向),半昏迷到昏迷,有应答;翼样震颤通常无法引出,踝阵挛、肌张力增高、腱反射亢进,不需要做神经心理测试。HE4级:昏迷(对言语和外界刺激无反应);肌张力增高或中枢神经系统阳性体征,不需要做神经心理测试。
2 讨 论
HM在国内的主要病因是乙型病毒性肝炎,占44.71%,次之为酒精性肝炎,占11.38%,丙型病毒性肝炎占9.06%,而肝豆状核变性、先天性肝纤维化、特发性门静脉高压症等其他原因比较少见[4]。HE可由多种因素引起,包括感染;导致氮超载的疾病,如胃肠道出血和尿毒症;过度使用利尿剂;使用镇静剂和安眠药;便秘;电解质失衡等。本例患者的病因为乙型病毒性肝炎。
HM与HE发病机制尚不完全清楚,但目前研究认为与多种因素有关。包括以下几种:①毒性物质增多:在肝硬化的情况下,内源性毒素(氨、硫醇、短链脂肪酸和生物胺)在体内积聚,并通过血脑屏障后对脊髓产生损伤。②免疫损伤:由于病毒的直接感染和复制引起了肝外脊髓的细胞免疫应答,进而造成免疫损伤。另外大量的肝炎病毒如乙肝病毒表面抗原释放入血,进一步形成可溶性免疫复合物并在神经系统广泛的沉积,当补体被激活或结节性多动脉炎被引起时能导致脊髓神经损伤[5]。③营养物质缺乏:营养物质(如维生素、磷脂等)的缺乏会导致皮质脊髓束缺乏蛋白质和酶,使神经递质合成或更新障碍,导致远离神经元胞体的脊髓神经缺少营养,致使脊髓变性和脱髓鞘病变,最终引发HM[6]。④血液动力学改变:门静脉高压的持续时间过长会导致胸、腰段的椎静脉丛淤血,当门体静脉出现分流后,使胸腰段的脊髓产生慢性缺血、缺氧及营养代谢障碍,最终导致变性坏死[7]。最近,有研究者发现肠道微生物群的变化也有可能是致病原因,认为高氨血症、全身炎症、氧化应激、肠道微生物失衡在发病机制中起协同作用[8]。
头颅MRI T1像基底节高信号 (basal ganglia high signal intensity,BGH) 被认为是HE特征性的影像表现,见于约 70% ~ 80%的慢性肝病患者,由顺磁性物质锰的沉积引起,可能先于神经系统症状出现或反映了亚临床HE的存在[9]。Kulisevsky等对30例慢性肝病患者进行前瞻性研究显示 BGH与血氨水平具有强相关性,并发现与神经系统症状相关[9]。近年来研究发现大脑皮质和皮质下白质的T2高信号灶亦是 HE的影像特征性之一[10]。一般HM的磁共振无特异性改变。若脊髓MRI显示异常率低,则大部分病例脊髓MRI可始终无异常[11]。但有学者发现部分HM患者的胸髓表现为长T1、长T2信号改变,并且T2WI脊髓内有长条索状高信号;且认为T1WI呈现高信号是HM时头颅MRI苍白球特征性的异常改变,而脊髓MRI往往无明显改变,以上表现将有助于临床医生对HM的诊断[12]。而本例患者,头颅MRI的结构性病变在入院前1月余就已被发现,且主要表现为T1、T2双侧基底节区高信号,1周后,胸椎MRI发现脊髓水肿,即头颅和胸髓均有典型的影像学改变,而临床上,患者症状还处于亚临床状态,直至入院后1周才表现出来相关的临床特征。
HM患者通常有严重肝病的表现或反复出现的HE,呈缓慢进展,多数病情较严重,为不可逆性。HM早期临床上表现为双下肢行走费力、呈剪刀样或痉挛步态,逐渐发展成对称性痉挛性截瘫,少数发生痉挛性四肢瘫,但仍以下肢为重[13]。多数患者近端异常相对较远端明显,并有肌张力的升高,腱反射的亢进,也常伴有阵挛,病理征(+),但一般无感觉障碍,而本例患者的首发症状也是双下肢无力且合并有锥体束征,且无感觉障碍。 Panicker等[14]发现少数病例中出现振动觉及位置觉减退,括约肌功能多正常,偶有患者出现二便失禁。少数患者出现中枢神经系统的其他功能障碍,如共济失调和痴呆及构音障碍等,本例患者发病时间短,且后续随访丢失,故不能进一步观察到后续更多的临床表现。HM与HE密切相关,HM根据病程可分为四期[15]:(1) 神经症状前期:慢性肝病是主要的表现; (2) 亚临床期:主要表现为计算力差等表现,在该期数字连接试验、视觉诱发电位可出现异常;(3) HE期:反复发作的HE; (4) 脊髓病期:缓慢出现并逐渐进行性加重的脊髓症状。据文献报道,部分患者只出现1期和4期。有报道患者在出现脊髓症状前也可以没有任何临床表现[15],而本例患者入院前表现为神经症状前期和脊髓病期,而入院后则出现了HE的表现,因此,脑病的相关表现可以出现在HM前,也可以出现在HM后。
现阶段对于HM无特效疗法。HM的内科治疗方法包括保肝、营养神经、降低血氨、补充维生素等,可在一定程度上改善肝功能,但对脊髓病症状无明显改善作用。可能早期外科治疗即行肝移植是目前最有效疗法,它可以有效改善 HM 患者神经转导障碍症状,但手术费用极高,肝源有限,肝移植过程复杂,且多数患者确诊时已处于脊髓病期,肝移植的治疗效果欠佳。近来有学者发现,通过对HM患者进行粪便微生物群移植,改善微生物-肠-脑轴对HM有一定的治疗效果,但使用疗法的病例数少疗效尚处于探索阶段[16]。HM预后差,肝硬化的程度是其主要决定因素,患者常死于肝衰竭、败血症、肝肾综合征等并发症。据报道HM出现症状后存活期最长为7年[17]。本例患者入院后予以积极地抗病毒、营养神经、补充维生素等治疗,但因治疗时间短,患者放弃,故疗效不佳。总之,对各种肝炎所致的HM合并HE,均应积极病因治疗的同时,还应大剂量补充B族维生素、肌苷、ATP及康复训练等促进神经系统功能康复。

