红细胞分布宽度与急性缺血性卒中后抑郁的相关性研究
慕 丽, 李亚强, 周贤平, 李曙光
卒中后抑郁(post-stroke depression,PSD)是卒中幸存者最常见的神经精神障碍性疾病之一,约占卒中患者的39.8%[1]。既往研究表明,PSD与卒中患者预后不良(康复差、卒中复发风险高、死亡率高)之间存在相关性[2]。因此迫切需要新的危险因素早期预测PSD,为更好地预防和干预PSD提供临床依据。红细胞分布宽度(red blood cell distribution width,RDW)是反映红细胞体积发散程度的血液学参数。在不同的生理和病理条件下,如妊娠、维生素B12和叶酸缺乏、恶性肿瘤、特发性肺纤维化和冠心病,RDW的增加已被发现[3~5]。虽然RDW是为了诊断不同类型的贫血而创建的,但最近研究已经揭示了它在卒中严重程度和预后的预测作用[6]。缺血性卒中时炎症和氧化应激增加导致RDW升高,并与预后不良有关[6]。同时,RDW被认为与精神类疾病尤其是抑郁症有关[7]。目前,探讨RDW与PSD的研究未见报道。本研究旨在探讨RDW与PSD患者的关系。
1 资料和方法
1.1 研究对象 连续纳入2017年5月-2020年5月于安徽理工大学附属亳州市人民医院神经内科收治的急性缺血性卒中患者。入选标准:①年龄≥40岁;②符合《中国急性缺血性脑卒中诊治指南2014》相关诊断标准[8],入院后24 h内并经CT或MRI检查确诊;③发病48 h内入院。排除标准:①脑出血;②短暂性脑缺血发作;③恶性肿瘤、合并有血液系统疾病、自身免疫性疾病;④心力衰竭、贫血、红细胞增多;⑤目前正在使用补充剂,包括铁、叶酸和维生素B12;⑥肝脏和肾脏疾病。本研究经安徽理工大学附属亳州市人民医院医学伦理委员会批准,所有患者均签署知情同意书。
1.2 临床资料采集和评定 入院当天记录所有临床资料,包括性别、年龄、身高、体重、血管危险因素(高血压、糖尿病、冠心病和卒中史、吸烟、饮酒)。入院时使用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评估急性缺血性脑卒中相关的神经功能损伤,入院后第二天晨空腹抽取肘部静脉血进行常规实验室检查,包括空腹血糖,血同型半胱氨酸(Hcy)及TG、TC、HDL-C、LDL-C、载脂蛋白A、载脂蛋白B等血脂指标,实验室检测的血液样本仅限于症状出现后48 h内。
1.3 红细胞分布宽度检测(RDW) 患者入院后第二天晨空腹抽取肘部静脉血进行血常规检测。分别储存在一次性负压真空血常规管(EDTA-K2抗凝)3 ml。充分混匀后用日本希森美康全自动血液分析仪XE-2100L测定RDW。
1.4 抑郁诊断标准和分组 抑郁量表评分由两名主治医师或上级医师评定,观点不一致由2人共同协商裁定。抑郁依据患者临床症状按照美国精神障碍诊断和统计手册第5版(DSM-V)诊断标准[9]进行诊断。根据入组患者是否诊断抑郁,分为PSD组和对照组(卒中后非抑郁)。抑郁量表使用汉密尔顿抑郁量表(HAMD-24)进行评估,评分<8分无抑郁,评分≥8分有抑郁。
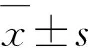
2 结 果
2.1 共收治496例急性缺血性卒中患者,恶性肿瘤15例,贫血7例,发病前诊断抑郁者8例,严重失语无法配合完成检查者18例,因失访或退出资料不完整者35例。最终纳入413例患者,年龄范围为40~86岁,平均年龄为65.89岁,其中女性169例(40.92%)。发病后以门诊或住院病房随访3 m,诊断为抑郁的患者总数为88例(21.31%)。
2.2 两组基线特征比较 与对照组(非PSD组)相比较,PSD女性患者、糖尿病史、关键部位(基底节、颞叶、额叶)梗死患者比例较高,入院时NIHSS评分较高、血清同型半胱氨酸、RDW较高,差异均具有统计学意义;其余基线资料在两组间比较差异均无统计学意义(见表1)。

表1 PSD组与非PSD组基线资料比较
2.3 PSD影响因素的多因素Logistic回归分析 以是否发生抑郁做为因变量(赋值:否=0、是=1),以基线资料中差异有统计学意义的因素为自变量,并进行多因素Logistic回归分析。结果显示,关键部位(额叶、颞叶、基底节)梗死(OR=1.363,95%CI1.291~1.565,P=0.023),入院时NIHSS评分(OR=1.134,95%CI1.049~1.225,P=0.002)、女性(OR=1.888,95%CI1.097~3.249,P=0.022)、RDW(OR=3.730,95%CI2.229~6.051,P<0.001)均为PSD的独立危险因素(见表2)。

表2 PSD影响因素的多因素logisitic回归分析
2.4 RDW预测PSD的ROC曲线 RDW预测PSD的曲线下面积为0.709(95%CI0.656~0.763,P<0.001),最佳截值13.01%,敏感度77.6%,特异度55.7%(见图1)。

图1 红细胞分布宽度和NIHISS评分预测卒中后抑郁的ROC曲线
3 讨 论
PSD是急性缺血性脑血管病常见的并发症之一,既往研究报道PSD的发生率为21.2%~39.8%[2,10]。本研究发现PSD在入院后3 m的发生率为21.31%,与既往研究发病率基本符合。可能原因是与PSD的判定标准、心理评估方法以及判定时间不同有关,PSD的诊断是—个动态的过程,不同时间点对于PSD的发病率有重要影响。既往研究显示,卒中相关因素,即年龄、性别、关键部位梗死、卒中严重程度、偏瘫和失语与PSD相关[11,12]。本研究也发现女性、关键部位梗死、入院时NIHSS评分均为PSD的独立危险因素。
众多研究报道RWD预测缺血性卒中的预后不良[13,14]。同时,RDW已被研究为外周血管疾病和卒中的炎症标志物[15,16]。此外,RDW是缺血性卒中静脉溶栓治疗患者预后的独立预测因子且卒中严重程度(NIHSS评分)与RDW存在显著的关联[17]。慢性炎症过程导致动脉粥样硬化的发展,进而增加缺血性卒中的风险。氧化应激能够延长红细胞的存活时间,并导致大红细胞过早释放到外周循环中,从而提高RDW[16]。此外,氧化应激诱导红细胞与血管内皮细胞粘附,降低红细胞的变形性[18]。同时,炎症可能通过改变膜蛋白而导致红细胞的形态变化[19]。因此,氧化应激可能是高RDW导致缺血性卒中的关键因素。但PATEL等[20]指出,RDW升高与红细胞的变形能力降低相关,较高RDW值患者的红细胞可能无法进入微循环,从而降低了组织器官的氧合反应,导致组织进一步缺血缺氧。
RDW是临床上一种易得且廉价的实验室指标之一。Demircan等[21]纳入80例重度抑郁症患者研究发现,重度抑郁症患者RDW明显高于健康对照组。同样,Shafiee等[22]对伊朗东北部一项基于9274例年龄35~65岁的参与者(男性40%,女性60%)的抑郁人群队列研究发现,患有重度抑郁症的男性RDW值明显高于健康对照组;然而,女性RDW值稍高于健康对照组。同时大量研究表明抑郁症与促炎细胞因子上调有关。炎症因子可改变颅内神经内分泌功能,同时降低单胺类神经递质的合成和分泌,导致PSD的发生。本研究发现,ROC模型分析结果显示,RDW预测PSD的曲线下面积为0.709(95%CI0.656~0.763,P<0.001),最佳截值13.01%,敏感度77.6%,特异度55.7%。RDW不仅反映了卒中后的炎症状态,也提示了PSD形成的诱因。因此,考虑到RDW在卒中和抑郁症中的作用,RDW可能在PSD的发生发展中起重要作用。
综述所述,RDW是急性缺血性卒中患者发病3 m内发生抑郁的独立预测因素,对PSD有一定的预测价值。本次研究有如下局限性。首先,有失语症或病情严重的患者被排除在外,从而低估了PSD的实际患病率。其次,RDW只测量了一次(在入院时),有必要在进一步的研究中评估RDW值如何在卒中后随时间变化而提供更好的预后信息。第三,被排除在研究之外的患者有更高的NIHSS评分,这会给结果带来一些偏差。最后,本研究为单中心的前瞻性研究,纳入研究对象十分有限,存在一定的局限性。因此需进一步扩大样本量,多中心的前瞻性研究进一步验证证实。

