腹膜透析联合血液透析治疗终末期肾病:一种新的治疗模式
周 岩 综述 季大玺 审校
腹膜透析(PD)可有效清除溶质和水分,较好的保护残余肾功能(RRF),因而广泛应用于临床。PD患者水分控制较血液透析(HD)患者宽松,可居家治疗,无需往返医院,避免每次血管穿刺的痛苦,患者生活质量(QOL)相对优于HD患者。然而,RRF在维持PD患者溶质清除、调节水及电解质平衡、控制血压、保证透析充分等方面至关重要[1]。但随着患者透析时间不断延长,RRF的逐渐下降甚至丢失,此时 PD 往往达不到透析充分[2,3],患者出现乏力、皮肤瘙痒、不宁腿综合征等透析不充分的症状。临床医师往往通过调整透析处方(如增加透析剂量或使用高渗透析液)来提高患者的透析充分性,但高渗葡萄糖有导致腹膜超滤功能衰竭的风险[4-6],同时也增加治疗成本。部分患者即使调整透析处方后仍不能达到透析充分,此时往往需要更换为HD。然而,许多患者已经适应PD治疗方式,尤其是高龄、行动不便、距离医院较远的患者不方便完全更换为HD。近年来,PD联合HD治疗(PHD)作为一种的新的治疗方式应运而生。
PHD的沿革
PHD于1996年由Kimura和Watanabe首先提出PHD。随后,Ohta等[7]PHD研究小组则每年在会议中讨论PHD的临床应用、模式及适应证。该治疗模式患者主要以CAPD治疗维持日常生活,同时联合1次/周HD以增加溶质和水分的清除[7,8]。PHD可作为PD和HD的一种过渡桥梁。2003年3月在日本举行的国际PD协会(ISPD)会议讨论了日本的PHD经验,提出“补充透析治疗”和“PD+HD联合治疗”的概念。有资料显示,2002年日本约600例(5.5%)PHD患者,截至2005年已有近1000例(10.5%)PHD 患者[9]。
PHD的临床应用
2002年,Fukui等[10]将 PHD 应用于行 PD 后RRF丧失导致溶质和水分清除不足的患者。其适应证包括透析剂量不足、容量超负荷和蛋白质丢失导致的低蛋白血症等。常用模式为5~6d/周的PD治疗,同时联合1次/周的 HD或血液透析滤过(HDF);HD的时间为4~5h/次,多采用高通量透析滤器。PHD的治疗模式可用于多种类型的患者(表1)。对于需要≥2次/周HD的患者、PD平衡试验为高转运的患者或有包裹性腹膜硬化导致腹膜失功危险的患者均不适合PHD。但随着PHD的广泛应用,其适应证也有进一步扩大趋势。

表1 PD联合HD治疗的各种模式
透析剂量 最常用的PHD起始治疗标准是每周肌酐清除率(WCC)≤50 L/1.73m2,每周尿素清除指数(Kt/V)≤1.7(K/DOQI 2006 指南)[11]。该指南提出如患者出现食欲下降、恶心、贫血、高钾血症或容量负荷过多,需考虑调整透析剂量,此时PHD是最佳的选择。β2微球蛋白(β2-MG)代表大分子物质水平,若RRF消失后血浆β2-MG>30 mg/L时则需考虑PHD。
容量超负荷 多种因素可导致患者容量超负荷,如腹膜超滤衰竭、自我调控容量平衡差的患者或严重的心力衰竭患者。Kawanishi等[6]报道52例PHD患者,该组患者转为PHD的原因包括增加PD剂量后小分子物质清除仍不足(22例),容量负荷过多(18例),以上两者并存(8例),存在疝气或胸腔积液(3例),另1例为患者要求每周停止一天换液。行PHD前PD维持时间为43.2±35.9月,PHD维持24.5±17.7月,其中 21例(40%)患者在 PHD 16.5±15.2月时HD更改为2次/周。
左心室肥厚(LVH)是预测PD患者的死亡率的一个重要指标[12,13]。Silaruks 等[13]报道有严重的LVH与无LVH的PD患者1年的生存率分别是56%和91%。McIntyre等[14]报道1组PHD患者经过1年的治疗后左心室质量指数(LVMI)由194±25.3 g/m2(161~265 g/m2)减少到156±21.2 g/m2(138~189 g/m2)(P<0.05),射血分数由50.4% ±11.1%(38% ~67%)减少到48% ±8.0%(48% ~67%),平均动脉压无明显变化,降压药种类由3.8±0.8种(3~5种)减至1.4±0.5种 (1~2种)(P<0.05),血红蛋白和血浆白蛋白无变化。
蛋白质丢失 PD患者丢失蛋白质过多可导致严重低蛋白血症,加重患者营养不良,影响其生存率和远期预后,这类患者通常采用夜间间歇性PD来减少蛋白质的丢失,但这并不能保证小分子物质的清除,此时也可考虑行PHD。
其他 对长期自我管理的PD患者,每周停止PD换液1d可提高生活质量,故可对有此需求的患者行PHD。
PHD对溶质清除率的影响
PHD可很好的清除水分,但不能简单的将PD和HD的溶质清除效果相加以评估其溶质清除水平[15,16]。Kawanishi等[17]采用 Casino 等[18]提出计算每周透析剂量的尿素肾脏清除率(EKR)公式计算,12例患者的总每周Kt/V由最初的1.61±0.19增至 PHD 6月时的2.05 ±0.25。Kawanishi等[19]再次报道了23例PHD患者治疗6月后,每周尿素Kt/V由1.55±0.4升至2.27±0.43,WCC由42.0±7.7L/1.73m2升至 60.3±9.2L/1.73m2(P<0.001);此外标准化的蛋白呈现率(nPNA)由0.77±0.14 g/(kg·d)升至0.93±0.16(g/kg·d),肌酐生成率由82.6%±17.1%升至126.5%±21.2%(P<0.001);蛋白质的丢失与单纯PD比较并无差异[(5.0±1.5)g/周 vs(5.2±2.5)g/周,P>0.05],而血浆白蛋白则由33±3 g/L升至36±3 g/L(P <0.001),血 β2-MG 由33.3±11.3 mg/L 降至23.5±11.1 mg/L。Kanno等[20]报道了7例 PHD治疗患者,经PHD治疗后WCC由45±2 L/1.73m2升至66±7 L/1.73m2,超滤率亦有所增加,其他的临床指标(如血压和体重)均有明显改善,促红细胞生成素(EPO)的所需剂量明显减少。Hoshi等[21]报道EPO剂量有PHD前的5500±600 IU减少到5000±600 IU。Kawanishi等[9]报道PHD治疗后每周Kt/V由1.55±0.4增至2.27±0.43;同时WCC由42.0±7.7 L/1.73m2升至60.3±9.2 L/1.73m2。增加的一次HD增加了尿素氮和肌酐生成率,表现为标准化的蛋白氮呈现率的增高。
PD清除小分子物质的能力较HD低,但对于中分子物质的清除能力介于HD与HDF之间,其中RRF起到很大作用。PD患者的RRF丧失后其中分子物质清除能力也将明显下降。Kikuchi等[22]报道转换至PHD治疗后Kt/V可以增加40.2%,β2MG平均增加 45% ,Yamashita[23]则报道 β2-MG 水平无变化。Kawanishi等[6,24]报道 β2-MG 在 PHD 治疗前后无明显变化,但PHD 6月时血浆白蛋白水平由33 g/L升至35 g/L,在行PHD前,14% ~29%患者存在不宁腿、皮肤瘙痒、外周神经病变等透析不充分的表现,而PHD治疗3月后上述症状明显改善。
PHD提高患者生活质量
由于PD技术的不断改进,采用先进的透析连接系统和严格的消毒措施,PD导致腹膜炎的发生率显著下降,PD可居家操作,同时患者生存期不断延长,生活质量较好,社会回归率高,所以患者满意度较高。如果某些因素导致患者无法继续PD治疗,让其完全更换为HD,许多患者因为已经习惯PD的居家模式而不愿意更换,此时则可采用 PHD。Hashimoto等[25]对6例无法继续单纯PD的患者改用PHD,5d/周的CAPD联合1次/周 HD,比较 PHD前后的QOL评分的变化(QOL评分采用Laupacis方法[26])。QOL评分由 PHD 前的124.2±26.1升至PHD后的141.7±20.1(P=0.0025)。尽管PHD患者有一天无需行透析换液操作,但尿毒症症状也可得以控制。随着生活水平的提高,ESRD患者不再单纯追求生存下去,而是追求更高生活质量,甚至可以回归社会工作。PHD将两种治疗模式的优点有机的结合起来,为提高患者生活质量发挥更大的作用。
PHD在ESRD患者治疗中的地位
由于肾源紧缺等因素导致大多数终末期肾病(ESRD)患者不得不选择PD或HD,这两种透析方式各有优缺点,如何更好地利用不同透析方式的利弊,是我们临床医师需要面对的问题。对于ESRD患者应采取一体化治疗模式(图1):在早期有RRF时可考虑行PD,如PD效果不佳时可行PHD或HD,也可采取肾移植,甚至在HD效果不佳时也可行PHD。
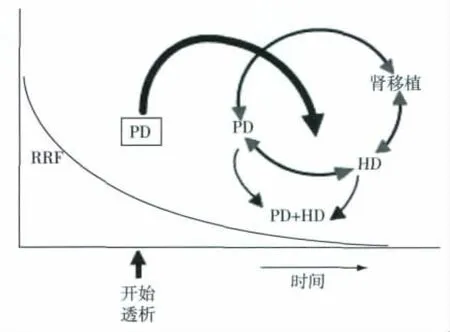
图1 终末期肾病患者的一体化治疗模式
PHD临床上存在的问题
如行PHD时患者尚需存在一定的RRF,由于HD大量脱水、血流动力学的变化可能导致RRF的下降,因此存在有RRF的患者在HD时不宜大量脱水。但若RRF已经丧失则行PHD就不存在上述问题。另外,HD短期清除大量的毒素可能导致失衡综合征,但有文献报道PHD很少导致失衡综合征。此外,患者的体内有两条通路即PD的导管和HD的动静脉内瘘,这并不影响PHD应用。
PHD的经济问题
由于ESRD患者数量不断增加,给患者和政府带来了巨大经济负担,而PHD既能保证透析质量又能减轻经济负担的透析方式。文献表明PD可达到和HD相似的临床效果、生命质量及生存率,且其医疗费用普遍低于HD[27]。许多国家,2例PD患者的治疗费用与1例HD患者的治疗费用相当[28]。由于每个国家的医保政策不同,日本PHD治疗费用接近或低于HD,而我国HD略高于PD。根据HD国际标准透析剂量145次/年和PD的国际标准透析剂量1376袋/年测算,HD和PD的人均直接医疗费用分别为8万元和7万元左右[29]。随着透析耗材国产化,也有望大大降低医疗费用。由于许多地方医保政策只允许患者选择一种透析方式,故推广PHD的治疗方式尚有一定难度。
小结:PHD可作为单独CAPD治疗时RRF丢失导致溶质及水分清除衰竭时所采取的一种新治疗措施。PDH从心理上较完全转为HD使患者更易接受,也可作为一种平稳的过渡阶段。此外,该疗法可使腹膜得以休息、提高生活质量并降低医疗费用。但目前关于PHD的随机对照试验研究资料尚少,行多中心临床研究,为PHD如何更好地获得溶质和水分的清除效果,长期临床疗效提供循证医学证据。
1 Termorshuizen F,Korevaar JC,Dekker FW,et al.The relative importance of residual renal function compared with peritoneal clearance for patient survival and quality of life:an analysis of the NetherlandsCooperative Study on the Adequacy ofDialysis(NECOSAD)-2.Am J Kidney Dis,2003,41(6):1293-1302.
2 Oreopoulos DG.The optimization of continuous ambulatory peritoneal dialysis.Kidney Int,1999,55(3):1131-1149.
3 Hashimoto Y,Matsubara T.Combined peritonealdialysisand hemodialysis therapy improves quality of life in end-stage renal disease patients.Adv Perit Dial,2000,16:108-112.
4 Davies SJ,Phillips L,Naish PF,et al.Peritoneal glucose exposure and changes in membrane solute transport with time on peritoneal dialysis.J Am Soc Nephrol,2001,12:1046-1051.
5 Davies SJ,Brown EA,Frandsen NE,et al.Longitudinal membrane function in functionally anuric patients treated with APD:data from EAPOS on the effects of glucose and icodextrin prescription.Kidney Int,2005,67(4):1609-1615.
6 Kawanishi H,Hashimoto Y,Nakamoto H,et al.Combination therapy with peritoneal dialysis and hemodialysis.Perit Dial Int,2006,26(2):150-154.
7 Ota K.Why is PD +HD combination therapy necessary?Touseki Care,2001,7:18-19.
8 Arizono K,Matsuoka K,Miyamoto T,et al.Examination of the utility for PD+HD combination therapy.Jin to Touseki.1999,47:65-69.
9 Kawanishi H,McIntyre C.Complementary use of peritoneal and hemodialysis:therapeutic synergies in the treatment of end-stage renal failure patients.Kidney Int Suppl,2008,108:S63-S67.
10 Fukui H,Arizono K,Kimura Y,et al.Indication and application of PD+HD combination therapy from a survey of Japanese experts.Jin to Touseki,2002,53:20-24.
11 Peritoneal Dialysis Adequacy Work Group.Clinical practice guidelines for peritoneal dialysis adequacy.Am J Kidney Dis,2006,48(Suppl 1):S98-129.
12 Tanaka M,Mise N,Nakajima H,et al.Effects of combination therapy with peritonealdialysis and hemodialysis on leftventricular hypertrophy.Perit Dial Int,2011,31(5):598-600.
13 Silaruks S,Sirivongs D,Chunlertrith D.Left ventricular hypertrophy and clinical outcome in CAPD patients.Perit Dial Int,2000,20(4):461-466.
14 McIntyre CW.Bimodal dialysis:an integrated approach to renal replacement therapy.Perit Dial Int,2004,24(6):547-553.
15 Agarwal M,Clinard P,Burkart JM.Combined peritoneal dialysis and hemodialysis:our experience compared to others.Perit Dial Int,2003,23(2):157-161.
16 Debowska M,Waniewski J,Lindholm B.Bimodal dialysis:theoretical and computational investigations of adequacy indices for combined use of peritoneal dialysis and hemodialysis.ASAIO J,2007,53(5):566-575.
17 Kawanishi H,Moriishi M,Katsutani S,et al.Hemodialysis together with peritoneal dialysis is one of the simplest ways to maintain adequacy in continuous ambulatory peritoneal dialysis.Adv Perit Dial,1999,15:127-131.
18 Casino FG,Lopez T.The equivalent renal urea clearance:a new parameter to assess dialysis dose.Nephrol Dial Transplant,1996,11(8):1574-1581.
19 Kawanishi H,Moriishi M,Tsuchiya S.Evaluation of dialysis dose during combination therapy with peritoneal dialysis and hemodialysis.Adv Perit Dial,2007,23:135-139.
20 Kanno Y,Suzuki H,Nakamoto H,et al.Once-weekly hemodialysis helps continuous ambulatory peritoneal dialysis patients who have insufficient solute removal.Adv Perit Dial,2003,19:143-147.
21 Hoshi H,Nakamoto H,Kanno Y,et al.Long-term follow-up of patients treated with a combination of continuous ambulatory peritoneal dialysis and hemodialysis.Adv Perit Dial,2006,22:136-140.
22 Kikuchi H,Taru Y,Hibino T et al.PD+HD combination therapy as a treatment for adequacy of dialysis∥Ota K,ed.Peritoneal Dialysis'98.Tokyo:Tokyo Igakusha,1998:57-60.
23 Yamashita A.The basis of blood purification blood purification that use PD together with HD(I).Rinsho Touseki,2000,16:1817-1821.
24 Kawanishi H,Moriishi M.Clinical effects of combined therapy with peritoneal dialysis and hemodialysis.Perit Dial Int,2007,27(Suppl 2):S126-S129.
25 Hashimoto Y,Matsubara T.Combined peritonealdialysisand hemodialysis therapy improves quality of life in end-stage renal disease patients.Adv Perit Dial.2000;16:108-12.
26 Laupacis A,Muirhead N,Keown P,etal.A disease-specific questionnaire for assessing quality of life in patients on hemodialysis.Nephron,1992,60(3):302-306.
27 汪 涛.第十一届国际腹膜透析会议总结.中国血液净化,2006,11(5):761.
28 Alex Wai-Yin Yu,Ka-Foon Chau,Yiu-Wing Ho,et al.Development of the“peritoneal dialysis first”model in Hong Kong.Peritoneal Dialysis International,2007(27):54-55.
29 肖 月,隋宾艳,赵 琨.我国终末期肾病现状及透析技术的应用、费用及支付情况分析。中国卫生政策研究,2011,5:(4)29-33.

