经皮椎间孔镜TESSYS技术治疗腰椎间盘突出症的临床疗效观察
董婷 沈佳炎
腰椎间盘突出症(lumbar disc herniation,LDH)是因腰椎间盘向后方突出或脱出,导致相邻脊神经根遭受刺激或压迫而引起的一系列症状[1],常导致劳动能力丧失[2]。大多数患者可通过系统保守治疗使症状得到一定程度的缓解,对于保守治疗效果不佳者可考虑手术治疗。近年来,微创技术治疗LDH在临床上应用越来越广泛。随着微创技术和手术器械的进步,经皮椎间孔镜技术(percutaneous endoscopic lumbar discectomy,PELD)得到了极大的发展[3-4],因其创伤小、出血少、恢复快、并发症少、安全性高等优点,已成为治疗LDH的首选方法[5]。2003年Hoogland等[3]在PELD基础上提出的TESSYS技术是经椎间孔直接对神经根进行松解、减压,应用范围更广,操作更安全,损伤更小。2015年1月至2016年12月本科采用PELD TESSYS技术治疗LDH患者40例,临床疗效满意,现报道如下。
1 资料和方法
1.1 一般资料 本组患者40例,男28例,女12例;年龄 43~62(52.2±5.0)岁;病程 2~24(7.3±4.3)个月;病变节段L4~532例,L5S18例;腰椎间盘突出按水平位分区:中央区18例,旁中央区15例,外侧区7例。所有患者均符合LDH诊断标准:(1)MRI证实为单节段腰椎间盘突出;(2)临床表现与影像学表现相符;(3)经2个月规范保守治疗腰腿痛症状无明显好转。排除合并有脊柱畸形、椎管狭窄、椎体不稳、黄韧带增厚、髂嵴过高及再次手术的患者。所有患者均于门诊进行保守治疗无效后行PELD手术。
1.2 手术方法 患者取俯卧位,腹部放一个薄枕,腰稍后突以打开椎间隙,行C型臂X线机正、侧位摄像完成定位。常规消毒铺巾,穿刺部位逐层局部浸润麻醉。在C型臂X线机透视下置入穿刺针并进行椎间盘染色,依次置入导丝、导棒、扩张导管、环锯,最后置入7.5mm直径的工作套管。探查椎管,直视辨认清楚神经根、硬膜、椎间盘,见到被髓核压迫的硬脊膜囊及神经根后,摘除突出的髓核组织,射频消融椎间盘内残余的髓核组织使破损的纤维环皱缩并将纤维环成形;仔细充分止血,确认神经根及硬膜囊无明显压迫,神经根恢复搏动,反复冲洗残存的髓核组织,术毕经工作套管注射5mg地塞米松,拔除外套管,缝合切口、无菌敷料包扎。检查患者双下肢感觉、运动功能良好。
1.3 术后康复训练 患者术后24h内绝对卧床,术后3个月内带腰围活动,逐步开展康复训练,避免久坐、久站和剧烈运动。康复训练方法如下:(1)直腿抬高训练:①被动直腿抬高训练:辅助患者做直腿抬高运动,活动范围为40°~90°,30 次/组,每天早、中、晚各 1 组,并逐渐增加直腿抬高运动的活动范围[6];②主动直腿抬高训练:抬高度数以患者感觉轻微疼痛为度,防止神经根粘连[7]。(2)腰背肌锻炼:术后3周内以飞燕式锻炼为宜,3周后改为五点支撑训练法[8]。
1.4 评价指标 所有患者术后均获电话或门诊随访6个月。
1.4.1 视觉模拟评分(visual analogue scale,VAS) 分别于术前、术后1周、3个月、6个月采用VAS评分对患者腰痛和腿痛程度进行评估。0分:完全改善,无疼痛;1~3分:症状明显好转,仍有轻微疼痛;4~6分:症状有所好转,有中度疼痛;7~10分:症状无改善,有明显疼痛。
1.4.2 Oswestry功能障碍指数(Oswestry dysfunction index,ODI)评定 分别于术前、术后1周、3个月、6个月对患者ODI进行评定[5]。
1.4.3 改良MacNab标准评定临床疗效 术后3个月根据改良MacNab标准评定临床疗效:优:症状完全消失,恢复原来的工作和生活;良:偶有疼痛,能从事较轻工作;可:症状减轻但仍有疼痛,不能工作;差:有神经根受压,需进一步手术治疗。
1.5 统计学处理 采用SPSS 21.0统计软件。计量资料以表示,治疗前后比较采用配对t检验。P<0.05为差异有统计学意义。
2 结果
40例患者均顺利完成手术,手术时间50~90(67.8±12.4)min。所有患者腰腿痛症状及神经功能障碍均有不同程度缓解。患者术后1周、3个月、6个月腰痛VAS评分、腿痛VAS评分、ODI均较术前改善,差异均有统计学意义(均P<0.01),见表1。术后3个月根据改良MacNab标准进行疗效评价,优29例,良8例,可3例,优良率为92.5%。术后仅2例患者出现一过性下肢麻木,保守治疗后好转。术后均未发生永久性神经损伤、术后椎间隙感染、脊柱不稳、血管损伤、脑脊液漏和硬脊膜撕裂等严重并发症。
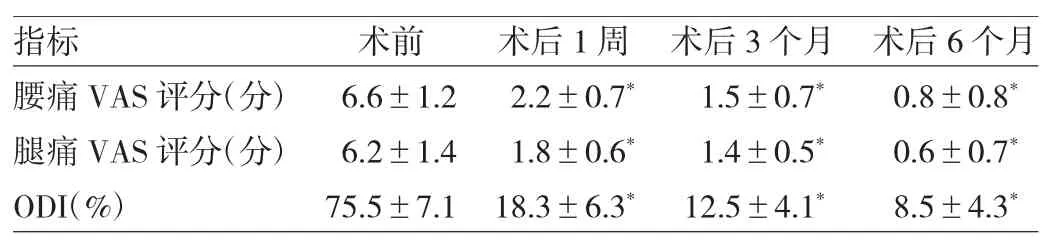
表1 40例LDH患者PELD手术治疗前后评分比较
3 讨论
PELD TESSYS技术由Hoogland等[3]在2003年首次提出,手术操作经椎间孔入路,进入椎管后直接行神经根松解和减压,手术切口仅8mm,术中无需切断椎旁肌、韧带,经椎间孔自然间隙靶向穿刺到突出髓核,扩大椎间孔后直达突出的椎间盘,不需牵拉神经根和硬膜囊,神经暴露范围小、出血少,减少瘢痕形成和粘连,不影响脊柱稳定性,是目前创伤性最小的脊柱外科技术[9]。本研究采取局部麻醉下PELD TESSYS技术治疗LDH患者,将退变的髓核及椎间盘的突出部分切除,对脊髓和神经根进行直接减压。术后1周腰痛VAS评分由(6.6±1.2)分降至(2.2±0.7)分,差异有统计学意义,说明该技术能迅速缓解患者腰腿痛症状,临床疗效确切;ODI由术前的(75.5±7.1)%下降至术后 1周的(18.3±6.3)%,差异有统计学意义,笔者认为PELD TESSYS术后患者因疼痛迅速缓解,ODI相应显著下降。术后3、6个月VAS评分、ODI呈持续显著性下降,与术后1周相比,差异均有统计学意义,说明后期恢复过程中持续、适量的康复训练可进一步改善肢体功能的恢复。根据改良MacNab标准评定术后疗效,92.5%的患者手术结果表现为优良,与临床报道结果类似[4]。与传统开放手术相比,PELD TESSYS手术切口小、组织损伤少、出血量少、手术时间短、恢复快,大大缩短了术后卧床时间和住院时间,术后患者腰腿痛症状明显缓解,且不易复发[10]。
PELD TESSYS技术在临床推广应用中可能存在神经根损伤、硬脊膜撕裂、椎间隙感染、减压不彻底、复发等并发症[11]。在临床工作中,为了预防并发症的发生,需注意以下几点:(1)扎实掌握解剖知识,术前仔细阅片、设计精准穿刺路线;(2)严格遵循操作规范,根据手术节段的椎间隙高度选择相应尺寸的工作套筒,环钻等操作需在C型臂X线机透视下进行;(3)合理调整水压、吸引器压力及工作通道位置,保持术野清晰,避免盲目操作损伤神经;(4)手术时需与患者良好沟通,一旦出现神经根性疼痛和麻木应立即停止操作并调整位置;(5)术中探查侧隐窝,多角度完整摘除突出椎间盘;(6)如出现椎间隙感染,予抗生素治疗及限制活动;(7)正确指导患者进行术后康复训练,避免过度活动,促进腰椎功能的恢复。
综上所述,PELD TESSYS技术治疗LDH近期临床疗效确切,值得临床广泛应用,但其远期疗效仍缺乏临床证据,有待进一步大样本循证医学研究证实。

