3种不同FNA手法用于乳腺癌腋窝淋巴结转移的诊断价值比较
周苗 邹慧敏 龚亚飞 刘韬 冯梓燕 陈嘉慧 冯素华 梁伟翔
广州医科大学附属第三医院 510000
乳腺癌是目前我国女性发病率最高的恶性肿瘤,其恶性程度较高,易早期发生腋窝淋巴结转移。明确腋窝淋巴结是否转移对于乳腺癌分期、治疗方案选择及预后评估具有重要价值[1-2]。实时超声引导下淋巴结细针穿刺活检(fine needle biopsy,FNA)已成为诊断淋巴结性质的最常用、最直接的方法,是淋巴结定性诊断的必要手段[3-4]。目前实时超声引导下浅表淋巴结FNA 的研究方法主要有3 种:垂直进出针法、旋转进出针法、垂直与旋转相结合进出针法[4],但3 种穿刺手法取材满意度孰优孰劣,尚无相关研究报道。本研究回顾本院诊断为乳腺癌并行实时超声引导下FNA 患者的临床资料,旨在探讨超声引导下淋巴结FNA 不同穿刺手法对取材效果的影响,从而提高穿刺活检成功率,更准确地评估乳腺癌患者腋窝淋巴结转移情况。
1 资料与方法
1.1 一般资料 选择2019 年9 月至2020 年5 月在本院收治并行腋窝淋巴结FNA 的乳腺癌患者37 例,均为女性,年龄范围为30~75 岁,年龄(53.46±12.18)岁。(1)纳入标准:①经病理证实为乳腺癌;②成功完成腋窝淋巴结穿刺活检;③患者或其家属已知情并同意本次研究,并已签署同意书。(2)排除标准:①未在本院行腋窝淋巴结活检;②不能耐受超声介入手术者;③合并出血倾向;④合并严重心肺功能、肾功能不全患者;⑤拟穿刺部位明显感染者;⑥对利多卡因等局麻药过敏者,或曾有严重的药物过敏反应者。本研究经本院医学伦理委员会审批通过。
1.2 器材 使用西门子ACUSON S2000彩色超声诊断仪,高频探头9 L,探头频率5~12 MHz。穿刺活检采用日本八光吸引活检针,规格:22 G×70 mm。
1.3 穿刺前检查 术前常规检查凝血三项、感染四项及血常规,排除相关禁忌证。常规备齐急救药品及用物。
1.4 穿刺方法 患者取平卧位,拟穿刺侧背部用枕头适当垫高,常规消毒铺巾,2%利多卡因局部麻醉,穿刺活检后标本即刻用医用液基细胞学处理试剂保存后送病理检查。
1.5 超声观察并制定穿刺路径 分3 种手法3 次进针(图1),在超声引导下使用22 G 穿刺活检针刺入皮下组织,到达淋巴结边缘,拔出吸引活检针内针,分别进行来回推拉吸引活检针(手法1)、左右旋转吸引活检针(手法2)及交替使用来回推拉与左右旋转吸引活检针各1 次(手法3),尽可能确保每种手法均使针尖有效切割靶淋巴结。
1.6 取材质量控制要点与效果评定方法 每种手法穿刺取材后立即使用10 ml 注射器将标本迅速注入液基细胞学处理试剂,尽可能减少标本在空气中的暴露时长,从而降低细胞形变发生概率,超声介入医师随即对试剂中组织量进行初步观察,取材满意后送病理检查,送检淋巴结组织参照病理结果分为细胞数量可做定性诊断、细胞数量可做可能性诊断、细胞太少无法诊断3 个级别,并对3 种手法所取组织病理细胞数量进行排序。
1.7 统计学方法 应用SPSS 26.0统计软件,计量资料符合正态分布以均数±标准差()表示,计量资料以构成比(%)或率(%)表示,3 种不同穿刺手法的穿刺结果采用多个相关样本比较的Friedman M 检验,P<0.05表示差异有统计学意义。
2 结 果
本研究纳入行超声引导下腋窝淋巴结FNA 患者37 例,共37枚淋巴结。穿刺腋窝淋巴结长径范围为5~50 mm,长径(17.93±7.53)mm;穿刺淋巴结短径范围为3~24 mm,短径(9.65±4.47)mm;其中右侧腋窝区 21 枚,左侧腋窝区16枚,所有淋巴结均穿刺成功。37例患者共穿刺111针,所取细胞数量能进行病理诊断的总取材成功率为96.40%,由表1 可见,3 种不同穿刺手法成功率比较差异无统计学意义(χ2=-0.82,P>0.05)。37 例患者中19 例(51.35%)通过手法3获取细胞数量最多;其次为手法1,共计14例(37.84%);手法2 共3 例(8.11%);1 例(2.70%)通过3 种手法取材均不满意,无法进行比较。同一患者3 种不同穿刺手法镜下细胞数量见图1。
3 讨 论
随着乳腺检查技术不断提高及全民健康意识的增强,乳腺癌尤其是早期乳腺癌的检出率正逐年上升,为乳腺癌患者的手术根治提供了重要的先决条件。但是乳腺癌易发生早期淋巴结转移,腋窝淋巴结阳性患者的复发风险及病死率均增加[1-2]。目前对于确诊乳腺癌的腋窝淋巴结清扫,是临床上的常规术式。然而手术后并发症,特别是上肢淋巴水肿,给患者造成极大的痛苦[5]。因此,术前明确有无腋窝淋巴结转移对于患者治疗预后及生存质量具有重要意义。超声作为一种无创、便捷的检查技术,已经成为临床评估乳腺癌腋窝淋巴结是否异常的首选诊断方法。超声不仅可以观察淋巴结的形态、皮髓质回声、淋巴门结构、包膜完整性、血流状态、与周围组织关系[6],还可以初步评估腋窝淋巴结是否有转移及转移淋巴结数目、大小等情况。同时超声还具有实时动态监测的功能,可借助超声的实时引导对可疑腋窝转移淋巴结行穿刺活检。其优点是操作简单、创伤小、超声实时监测可增加取材成功率及安全性。研究表明,超声引导下腋窝淋巴结穿刺活检诊断乳腺癌腋窝淋巴结转移的特异度高达95.5%~100.0%[7]。本研究纳入37例确诊乳腺癌患者腋窝淋巴结37枚,共计穿刺111针,总体取材成功率为96.40%,与既往文献报道细针及粗针穿刺活检总体取材成功率相对一致[8-11]。其中手法1与手法3取材成功率均为97.93%,高于手法2(94.59%),3 种手法比较差异无统计学意义(χ2=-0.82,P>0.05),表明3 种穿刺手法均能有效取材,但鉴于入组病例数较少,后期可通过增大样本量进一步证实。

表1 37例乳腺癌患者3种不同穿刺手法病理取材成功情况比较[例(%)]
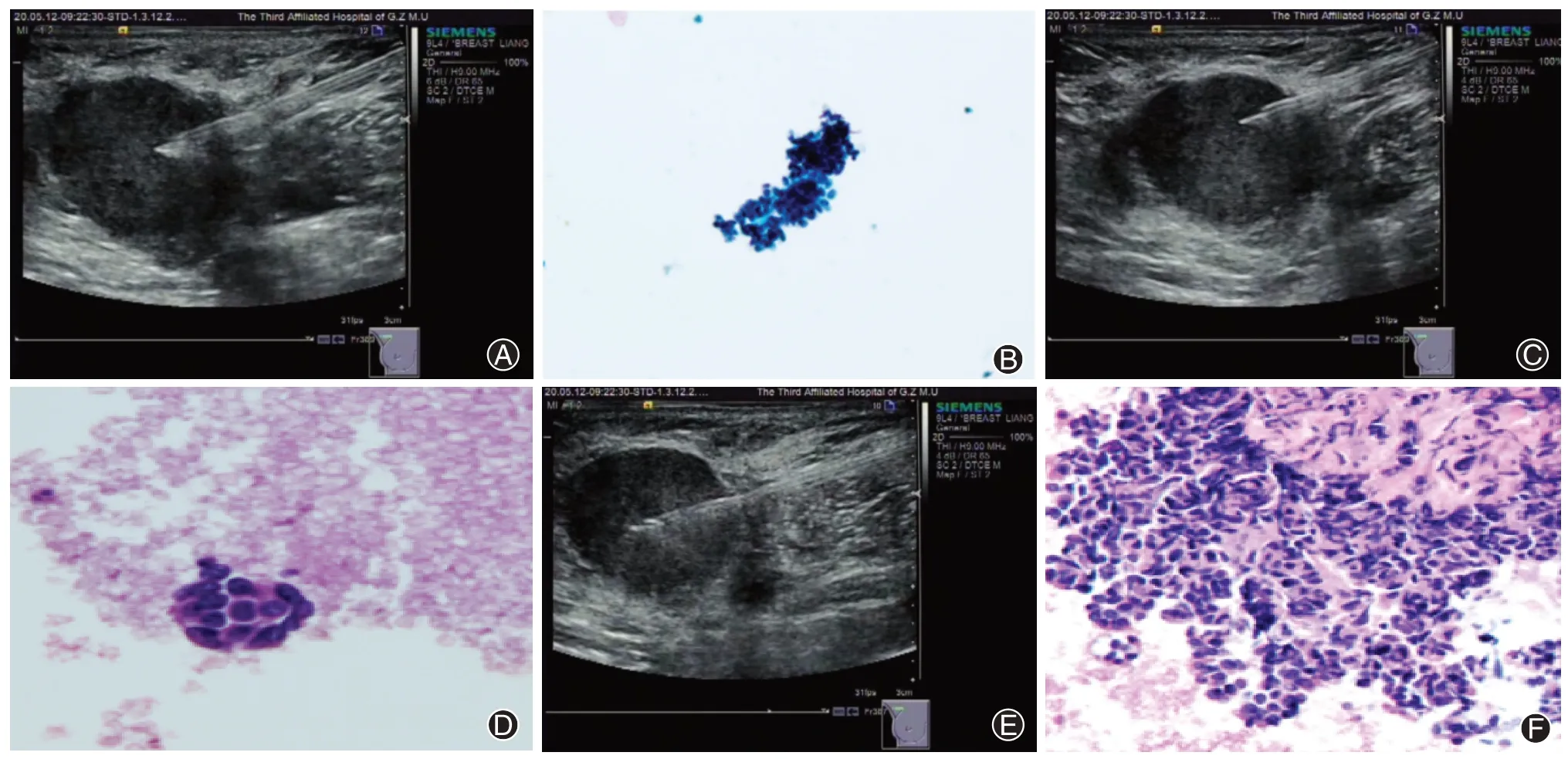
图1 乳腺癌患者同一腋窝淋巴结(右侧腋窝区)3 种穿刺手法[A 为手法1(垂直进出针法);B 为手法1 液基,查见癌细胞(HE 染色 ×200);C为手法2(旋转进出针法);D为手法2液基,查见癌细胞(HE染色 ×200);E为手法3(垂直与旋转相结合进出针法);F为手法3液基,涂片见大量腺癌细胞(HE染色 ×200);细胞数量比较,手法3>手法1>手法2]
有研究发现,淋巴结穿刺病理结果的假阴性率大于假阳性率,其部分原因在于穿刺所获取组织量少、细胞数目不足而出现部分组织细胞形态丧失,导致漏诊、误诊。评估组织或细胞数量多少,除病理诊断医师的专业水平外,还取决于病灶取材的满意程度[12-13]。
取材方式在一定程度上会影响组织和细胞数量多少。垂直进出针法在取材过程中可连续、快速抽插淋巴结组织,抽插动作产生虹吸作用以吸附组织细胞。该手法取材过程中移动度较大,适用于较大、位置相对固定的淋巴结,当淋巴结偏小或活动度较大时使用垂直进出针法容易漏穿或误穿周围组织,导致诊断结果出现假阴性的可能性增大,本研究中37.84%的患者以垂直进出针法获取最多细胞数量,考虑与入组淋巴结平均长径较长相关。旋转进出针法则是利用吸引活检针横向旋切作用对淋巴结组织进行切割及抽吸取材,该手法取材过程中针尖位置较为固定,移动度较小,对于活动度较大、质地较韧靶淋巴结取材具有一定优势,研究纳入的37例患者中3例应用旋转进出针法取得细胞数目最多,均为淋巴结较小且活动度较大的病例。垂直进出针法与旋转进出针法各有其优劣性,实验过程中将两种手法结合即活检针交替旋切与垂直抽插靶淋巴结,获取组织量最多者达19 例,占比51.35%,提示结合两种不同穿刺手法的优势可一定程度增加取材细胞数量。
综上所述,对乳腺癌患者行腋窝淋巴结FNA 是判断腋窝淋巴结是否转移的一种简单、有效且微创的检查方式。3种穿刺手法对病理诊断结果影响暂无明显差异,可待后续大样本的研究进一步证实。但相同情况下,采用垂直与旋转相结合进出针法可一定程度增加取材细胞数量以供病理诊断。
利益冲突:作者已申明文章无相关利益冲突。

